Manutenção preventiva dos equipamentos odontológicos e gerenciamento de resíduos
Manutenção de Equipamentos Odontológicos
1 Manutenção Preventiva Dos Equipamentos:
O gerenciamento da manutenção traduz-se na criação e implantação de procedimentos e normas técnicas e de qualidade que, quando aplicados, resultarão em otimização e segurança dos serviços. É necessário planejar, antes da aquisição, o custo de manutenção mensal e/ou anual do equipamento, além de analisar o valor percentual que será gasto em manutenção do equipamento, a necessidade e o custo de equipamentos para calibração e intervenções corretivas dos equipamentos a serem adquiridos, o valor das peças de reposição e dos acessórios, e o tempo de entrega dos mesmos. Recomenda-se fazer a previsão orçamentária para os insumos descartáveis ou os acessórios e partes que sofrem desgaste natural em função do uso. No custo da manutenção deverá ser agregado o valor que o equipamento deixará de produzir enquanto estiver fora de uso, esperando peças de reposição e intervenção corretiva.
Para o controle total dos equipamentos em um serviço de Odontologia é recomendável que se tenha o registro histórico do equipamento, formado por: relatórios de Manutenção Preventiva (MP) e Manutenção Corretiva (MC); histórico de incidentes; histórico de falhas técnicas e operacionais; e outras informações pertinentes ao equipamento, além do seu custo total. Um aspecto importante a ser considerado é o ergonômico, que busca respeitar as interações entre o ser humano e outros elementos de um sistema, de modo a otimizar o bem-estar humano e o desempenho geral do sistema.
Tipos De Manutenção:
Define-se manutenção como o conjunto de ações que visam assegurar as boas condições técnicas de um equipamento, preservando-lhe as características funcionais de segurança e qualidade. Distinguem-se duas formas de ações: uma delas é a prevenção, denominada manutenção preventiva, e a outra é a correção, denominada manutenção corretiva.
Manutenção preventiva (MP) é a intervenção prevista, preparada e programada antes do provável aparecimento de uma falha. A manutenção preventiva pode ser sistemática ou programada, condicional e preditiva:
Manutenção sistemática ou programada: feita em intervalos de tempo fixos preestabelecidos.
Manutenção condicional: realizada nos equipamentos quando estes estão na iminência de apresentar falhas. A detecção desse estado de quase falha é possível, utilizando os próprios sentidos humanos ou os aparelhos eletrônicos que monitoram algum parâmetro de desempenho dos equipamentos.
Manutenção preditiva: feita por meio da substituição de peças ou componentes, levando em consideração um perfil estatístico. Esse perfil é obtido pelas análises estatísticas dos históricos de falhas dos equipamentos.
Manutenção corretiva: é o conjunto de ações aplicadas ao equipamento para restabelecer suas funções.
Equipamentos:
Os principais equipamentos utilizados nos serviços de Odontologia são:

- Aparelho de microabrasão;
- Amalgamador;
- Aparelho a laser;
- Aparelho de radiografia intra/ extra oral;
- Aparelho de sucção de alta/baixa potência;
- Aparelho de ultra-som para limpeza de materiais;
- Aparelho de polimerização de resinas;
- Aparelho de teste elétrico de polpa dentária;
- Aquecedor endodôntico para guta-percha;
- Articulador de prótese dentária;
- Esterilizadores – estufa e autoclave;
- Unidade eletro cirúrgica;
- Câmera intra/extra oral;
- Contra-ângulo redutor;
- Delineador de uso odontológico;
- Equipamento para profilaxia odontológica bicarbonato de sódio/ultra-som;
- Equipamento para clareamento dental e fotopolimerização de resinas;
- Equipos odontológicos;
- Estufa;
- Foco cirúrgico;
- Fotopolimerizador;
- Localizador eletrônico de ápice;
- Micromotor odontológico;
- Motor elétrico;
- Plastificador a vácuo para uso odontológico;
- Cadeira odontológica.
Para cirurgias buco maxilofaciais também são necessários equipamentos como:
- Monitor de sinais fisiológicos (ECG, oximetria, pressão não invasiva e temperatura);
- Desfibrilador/monitor;
- Bomba de infusão;
- Sistema de anestesia;
- Sistema odontológico de abrasão a ar e turbina de alta rotação.
Manutenção Externa:
Para serviços de Odontologia de pequeno e médio porte recomenda-se utilizar serviços de terceiros ou serviços externos ao serviço (manutenção externa), em função da relação custo/beneficio. É importante ressaltar que as empresas fornecedoras de serviços externos deverão apresentar condições técnicas para atender às normas de segurança e de qualidade dos equipamentos. Esses serviços poderão ser em forma de contratos ou chamadas. O processo desses contratos deve ser uma relação de parceria e, sobretudo, uma relação de satisfação para as partes envolvidas. A escolha desse tipo de serviço dependerá da análise de custo/benefício.
O próximo capitulo sera de gerenciamento de resíduos.
2 Gerenciamento de resíduos:

Introdução:
O gerenciamento é tido como um processo capaz de minimizar ou até mesmo impedir os efeitos adversos causados pelos Resíduos de Serviços de Saúde (RSS), do ponto de vista sanitário, ambiental e ocupacional, sempre que realizado racional e adequadamente.
Os resíduos gerados nos serviços odontológicos podem ser classificados e:
- Biológicos;
- Químicos;
- Perfurocortantes ou escarificantes;
- Comuns.
Resíduos Biológicos:

São resíduos com possível presença de agentes biológicos, que por suas características podem apresentar risco de infecção.
Os resíduos biológicos devem ser manejados de diferentes formas, de acordo com sua composição:
1- Resíduos resultantes da atenção à saúde de indivíduos com suspeita ou certeza de contaminação biológica por agentes com classe de risco 4, em conformidade com a RDC/Anvisa n0 306, de 07 de dezembro de 2004, ou a que vier substituí-la, por micro-organismos com relevância epidemiológica e risco de disseminação ou causadores de doença emergente que se torne epidemiologicamente importante ou cujo mecanismo de transmissão seja desconhecido.
O que deve ser feito:
- Devem ser acondicionados em sacos vermelhos, que devem ser substituídos quando atingirem 2/3 de sua capacidade ou pelo menos uma vez a cada 24 horas, e identificados conforme o item 1.3.3 da RDC 306/04;
- Devem ser submetidos a tratamento utilizando-se processo físico ou outros processos que vierem a ser validados para a obtenção de redução ou eliminação da carga microbiana, em equipamento compatível com o Nível III de Inativação Microbiana.
Após o tratamento, devem ser acondicionados da seguinte forma:
- Se não houver descaracterização física das estruturas, devem ser acondicionados conforme o item 1.2 da RDC 306/04, em sacos brancos leitosos, que devem ser substituídos quando atingirem 2/3 de sua capacidade ou pelo menos uma vez a cada 24 horas, e identificados conforme o item 1.3.3 da mesma RDC;
- Havendo descaracterização física das estruturas, podem ser acondicionados como resíduos do Grupo D.
2- Recipientes e materiais resultantes do processo de assistência à saúde, contendo sangue ou líquidos corpóreos na forma livre.
O que dever ser feito:
- Devem ser acondicionados conforme o item 1.2 da RDC 306/04, em sacos vermelhos, que devem ser substituídos quando atingirem 2/3 de sua capacidade ou pelo menos uma vez a cada 24 horas, e identificados conforme o item 1.3.3 da mesma RDC;
- Devem ser submetidos a tratamento, utilizando-se processo físico ou outros processos que vierem a ser validados para a obtenção de redução ou eliminação da carga microbiana, em equipamento compatível com o Nível III de Inativação Microbiana (Apêndice IV da RDC 306/04) e que desestruture as suas características físicas, de modo a se tornarem irreconhecíveis.
Após o tratamento, podem ser acondicionados como resíduos do Grupo D. Caso o tratamento previsto venha a ser realizado fora da unidade geradora, o acondicionamento para transporte deve ser em recipiente rígido, resistente a punctura, ruptura e vazamento, com tampa provida de controle de fechamento e devidamente identificado, conforme o item 1.3.3 da RDC 306/04, de forma a garantir o transporte seguro até a unidade de tratamento.
3- Recipientes e materiais resultantes do processo de assistência à saúde, que não contenham sangue ou líquidos corpóreos na forma livre (luvas, óculos, máscaras, gaze e outros) e peças anatômicas (órgãos e tecidos) e outros resíduos provenientes de procedimentos cirúrgicos ou de estudos anatomopatológicos ou de confirmação diagnóstica.
O que deve ser feito:
- Devem ser acondicionados em sacos brancos leitosos, que devem ser substituídos quando atingirem 2/3 de sua capacidade ou pelo menos uma vez a cada 24 horas, e identificados conforme o item 1.3.3 da RDC 306/04;
- Esses resíduos podem ser dispostos, sem tratamento prévio, em local devidamente licenciado para disposição final de RSS.
Observação:
Os sacos devem estar contidos em recipiente de material lavável, resistente a punctura, ruptura e vazamento, com tampa provida de sistema de abertura sem contato manual, com cantos arredondados, e resistente ao tombamento. Devem ser dispostos em local devidamente licenciado para disposição final, e, na ausência deste, as orientações do órgão ambiental competente devem ser observadas.
Resíduos Químicos:

Os seguintes resíduos, contêm substâncias químicas que podem apresentar risco à saúde pública ou ao meio ambiente, dependendo de suas características de inflamabilidade, corrosividade, reatividade e toxicidade:
- Produtos antimicrobianos, citostáticos e antineoplásicos; imunossupressores, quando apresentarem prazo de validade vencido ou se tornarem impróprios para o consumo;
- Anestésicos;
- Efluentes de processadores de imagem (reveladores e fixadores);
- Saneantes e desinfetantes;
- Resíduos de amálgama;
- Radiografias odontológicas;
- Demais produtos considerados perigosos, conforme classificação da NBR 10.004 da ABNT (tóxicos, corrosivos, inflamáveis e reativos).
Características dos resíduos químicos:
As características dos resíduos pertencentes a este grupo são as contidas na Ficha de Informações de Segurança de Produtos Químicos – FISPQ.
Os resíduos químicos que apresentam risco à saúde ou ao meio ambiente, quando não forem submetidos a processo de reutilização, recuperação ou reciclagem, devem ser submetidos a tratamento e disposição final específicos.
Estado sólido: resíduos no estado sólido, quando não tratados, devem ser dispostos em aterro de resíduos perigosos – Classe I.
Estado líquido: os resíduos no estado líquido devem ser submetidos a tratamento específico, sendo vedado o seu encaminhamento para disposição final em aterros.
Processo de tratamento térmico:
Quando submetidos a processo de tratamento térmico por incineração, devem seguir as orientações contidas na Resolução Conama n0 316, de 29 de outubro de 2002, ou a que vier substituí-la.
O acondicionamento deve ser feito em recipientes individualizados, observadas as exigências de compatibilidade química do resíduo com os materiais das embalagens, de forma a evitar reação química entre os componentes, enfraquecendo-a ou deteriorando-a, ou a possibilidade de que o material da embalagem seja permeável aos componentes do resíduo.
Reveladores: reveladores utilizados em radiologia podem ser submetidos a processo de neutralização para alcançarem pH entre 7 e 9, sendo posteriormente lançados na rede coletora de esgoto ou em corpo receptor, desde que atendam às diretrizes estabelecidas pelos órgãos ambientais, gestores de recursos hídricos e de saneamento competentes.
Fixadores: os fixadores usados em radiologia podem ser submetidos a processo de recuperação da prata ou então ao constante do item 11.16 da RDC 306/04.
Descarte:
O descarte de pilhas, baterias e acumuladores de carga contendo chumbo (Pb), cádmio (Cd) e mercúrio (Hg) e seus compostos deve ser feito de acordo com a Resolução Conama n0 257/99, ou a que vier substituí-la.
Os demais resíduos sólidos contendo metais pesados podem ser encaminhados a aterro de resíduos perigosos – Classe I ou submetidos a tratamento, de acordo com as orientações do órgão local de meio ambiente, em instalações licenciadas para este fim. O manejo dos resíduos líquidos deste grupo, deve seguir orientações específicas dos órgãos ambientais locais.
Os resíduos contendo mercúrio (Hg) devem ser acondicionados em recipientes sob selo d’água e encaminhados para recuperação.
Resíduos químicos que não apresentam risco à saúde ou ao meio ambiente não necessitam de tratamento, podendo ser submetidos a processo de reutilização, recuperação ou reciclagem.
Resíduos no estado sólido, quando não submetidos à reutilização, recuperação ou reciclagem, devem ser encaminhados para sistemas licenciados de disposição final.
Resíduos no estado líquido podem ser lançados na rede coletora de esgoto ou em corpo receptor, desde que atendam, respectivamente, as diretrizes estabelecidas pelos órgãos ambientais, gestores de recursos hídricos e de saneamento competentes.
Resíduos Perfurocortantes Ou Escarificantes:
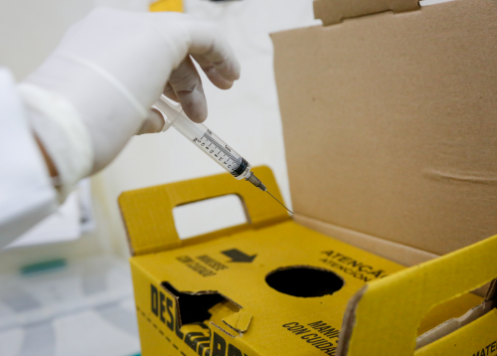
São todos os objetos e instrumentos contendo cantos, bordas, pontos ou protuberâncias rígidas e agudas capazes de cortar ou perfurar (bisturis, agulhas, ampolas de vidro, brocas, limas endodônticas, pontas diamantadas e outros).
Onde eles devem ser acondicionados:
- Devem ser acondicionados em recipientes rígidos, com tampa vedante, estanques, resistentes à ruptura e à punctura.
- Devem ser dispostos em local devidamente licenciado para disposição final de RSS, e, na ausência deste, seu manejo deve seguir as orientações do órgão ambiental competente.
- Dependendo da concentração e do volume residual de contaminação por substâncias químicas perigosas, esses resíduos devem ser submetidos ao mesmo tratamento dado à substância contaminante.
Resíduos Comuns:

São aqueles resíduos que não apresentam risco biológico, químico ou radiológico à saúde ou ao meio ambiente, podendo ser equiparados aos resíduos domiciliares. Para o gerenciamento desses resíduos devem ser seguidas as orientações estabelecidas pelo órgão ambiental competente e pelo serviço de limpeza urbana.
Plano De Gerenciamento De Resíduos De Serviços Odontológicos:
O plano de gerenciamento gerenciamento de Resíduos de Serviços de Saúde (PGRSS) é o documento que aponta e descreve as ações relativas ao manejo dos resíduos sólidos, observadas suas características e riscos, no âmbito dos estabelecimentos. Contempla os aspectos referentes à geração, segregação, acondicionamento, coleta, armazenamento, transporte, tratamento e disposição final, bem como as ações de proteção à saúde pública e ao meio ambiente.
O Plano deve ser baseado nas características e no volume dos RSS gerados e deve ser compatível com as normas locais relativas à coleta, ao transporte e à disposição, estabelecidas pelos órgãos responsáveis. Quando exigido pelas autoridades locais de saúde e/ou ambiente, deve ser submetido à aprovação prévia.
Uma cópia do PGRSS deve estar disponível para consulta sob solicitação da autoridade sanitária ou ambiental competente, dos funcionários, dos pacientes e do público em geral.
O PGRSS deverá conter os seguintes itens:
- Identificação do gerador: razão social, nome fantasia, endereço, fone, fax, endereço eletrônico, atividades desenvolvidas, horários de funcionamento, dados dos responsáveis técnicos pelo estabelecimento e pelo plano (nome, RG, profissão e registro profissional);
- Caracterização do resíduo: este deve ser quantificado e classificado segundo a RDC Anvisa n.º 306/04, ou a que vier substituí-la.
- Etapas do manejo: descrever como serão realizadas as etapas de segregação, acondicionamento, transporte interno e externo, armazenamento temporário e externo, coleta, tratamento e disposição final para cada tipo de resíduo gerado. Quando adotada a reciclagem de resíduos, o desenvolvimento e a implantação de práticas devem estar de acordo com as normas dos órgãos ambientais e de limpeza urbana.
O Plano de Gerenciamento de Resíduos de Serviços de Saúde deverá também descrever:
- Medidas preventivas e corretivas de controle integrado de insetos e roedores;
- Ações a serem adotadas em situações de emergência e acidentes;
- Ações referentes aos processos de prevenção de saúde do trabalhador;
- Etapas de desenvolvimento e implantação de programas de capacitação, abrangendo todos os setores geradores de RSS, os setores de higienização e limpeza, a Comissão de Controle de Infecção Hospitalar (CCIH), os Serviços de Engenharia de Segurança e Medicina no Trabalho (SESMT), a Comissão Interna de Prevenção de Acidentes (Cipa), em consonância com as legislações de saúde e ambiental e normas da Comissão Nacional de Energia Nuclear (CNEN) vigentes.

No próximo capitulo as recomendações para proteção radiológica.
3 Recomendações para Proteção Radiológica:
Proteção Radiológica:
Requisitos Para O Licenciamento:
Nenhum serviço de radiodiagnóstico odontológico pode funcionar sem estar licenciado pela autoridade sanitária local. O processo de licenciamento de um serviço segue as seguintes etapas:
- Aprovação do projeto básico de construção das instalações;
- Emissão do alvará de funcionamento.
Requisitos Para A Aprovação Do Projeto De Construção Das Instalações:
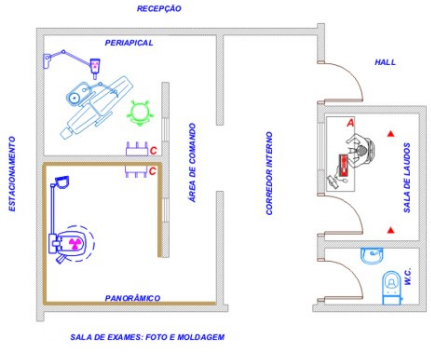
A aprovação do projeto está condicionada à análise e parecer favorável sobre os seguintes documentos:
1- Projeto básico de arquitetura das instalações e áreas adjacentes, conforme a RDC/Anvisa n.º 50, de 21 de fevereiro de 2002, ou outra que venha substituí-la, incluindo:
- Planta baixa e cortes relevantes apresentando o layout das salas de raios X e salas de controle, posicionamento dos equipamentos, painel de controle, visores, limites de deslocamento do tubo, janelas e mobiliário relevante;
- Classificação das áreas do serviço, indicando os fatores de uso e os fatores de ocupação das vizinhanças de cada instalação;
- Descrição técnica das blindagens (portas, paredes, piso, teto, etc.), incluindo material utilizado, espessura e densidade.
2- Relação dos equipamentos de raios X diagnósticos (incluindo fabricante, modelo, mA e kVp máximas), componentes e acessórios, previstos para as instalações;
3- Relação dos exames a serem efetuados, com estimativa da carga máxima de trabalho semanal, considerando uma previsão de operação de cada instalação por, no mínimo, cinco anos;
4- Planilha de cálculo de blindagem assinada por um especialista em física de radiodiagnóstico.
Os consultórios odontológicos que disponham somente de equipamentos de radiografia intra-oral são dispensados de aprovação, sob os aspectos de proteção radiológica, do projeto básico de construção das instalações.
Deve ainda ser providenciado um memorial descritivo de proteção radiológica contendo, no mínimo:
1- Descrição do estabelecimento e de suas instalações, incluindo:
- Identificação do serviço e seu responsável legal;
- Relação dos procedimentos radiológicos implementados;
- Descrição detalhada dos equipamentos e componentes, incluindo modelo, número de série, número de registro na Anvisa, tipo de gerador, ano de fabricação, data da instalação, mobilidade e situação operacional;
- Descrição dos sistemas de registro de imagem (cassetes, tipos de combinações tela-filme, vídeo, sistema digital, etc.);
- Descrição das câmaras escuras, incluindo sistema de processamento.
2- Programa de proteção radiológica, incluindo:
- Relação nominal de toda a equipe, suas atribuições e responsabilidades, com respectiva qualificação e carga horária;
- Instruções a serem fornecidas por escrito à equipe, visando à execução das atividades em condições de segurança;
- Programa de treinamento periódico e atualização de toda a equipe.
- Sistema de sinalização, avisos e controle das áreas;
- Programa de monitoração da área, incluindo verificação das blindagens e dispositivos de segurança;
- Programa de monitoração individual e controle de saúde ocupacional;
- Descrição das vestimentas de proteção individual, com respectivas quantidades por sala;
- Descrição do sistema de registro e arquivamento de informações;
- Programa de garantia de qualidade, incluindo programa de manutenção dos equipamentos de raios X e processadoras;
- Procedimentos para os casos de exposições acidentais de pacientes, membros da equipe ou público, incluindo sistemática de notificação e registro.
3- Relatórios de aceitação da instalação:
- Relatório do teste de aceitação do equipamento de raios X, emitido pelo fornecedor após sua instalação, com o aceite do responsável legal pelo estabelecimento;
- Relatório de levantamento radiométrico, emitido por especialista em física de radiodiagnóstico (ou certificação equivalente), comprovando a conformidade com os níveis de restrição de dose estabelecidos na Portaria SVS/MS n.º 453, ou outra que vier substituí-la;
- Certificado de adequação da blindagem do cabeçote emitido pelo fabricante.
Levantamentos radiométricos devem ser providenciados nos seguintes casos:
a) Após a realização das modificações autorizadas (infra-estrutura física);
b) Quando ocorrer mudança na carga de trabalho semanal (mudança no número de exames realizados por semana ou alteração nos parâmetros operacionais mais utilizados, como kV, mAs ou tempo) ou na característica ou ocupação das áreas circunvizinhas;
c) Quando decorrer o período de quatro anos, desde a realização do último levantamento radiométrico.
Todo serviço deve manter uma cópia do projeto básico de arquitetura de cada instalação (nova ou modificada), disponível à autoridade sanitária local, inclusive nos consultórios odontológicos, dispensados do processo de aprovação de projeto.
Desativação dos equipamentos:
A desativação de equipamento de raios X deve ser comunicada à autoridade sanitária, por escrito, com solicitação de baixa de responsabilidade e notificação sobre o destino dado ao equipamento. Deve ser tomado cuidado especial com a ampola de raios X, por causa do vácuo em seu interior.
A desativação de um serviço de radiodiagnóstico deve ser notificada à autoridade sanitária local, devendo ser informados o destino e a guarda dos arquivos, inclusive dos históricos ocupacionais.
Responsabilidades Básicas:
- Compete aos responsáveis legais, no âmbito do seu estabelecimento, a responsabilidade principal pela segurança e proteção dos pacientes, da equipe e do público em geral, devendo assegurar os recursos materiais e humanos e a implementação das medidas necessárias para garantir o cumprimento dos requisitos de radioproteção.
- Compete ao Responsável Técnico responsabilizar-se pelos procedimentos radiológicos a que são submetidos os pacientes, levando em conta os princípios e requisitos de proteção radiológica estabelecidos na Portaria SVS/MS n.º 453, ou outra que vier substituí-la.
- Compete ao Supervisor de Proteção Radiológica assessorar os responsáveis legal e técnico nos assuntos relativos à proteção radiológica, com autoridade para interromper operações inseguras.
Detalhes sobre as atribuições destes profissionais são descritos na Portaria SVS/ MS n.º 453, ou outra que vier substituí-la.
Aos membros da equipe compete:
1- Executar suas atividades em conformidade com a legislação vigente e com as instruções do RT e do SPR;
2- Realizar apenas exposições autorizadas por um cirurgião-dentista do serviço;
3- Atuar no programa de garantia de qualidade, nas avaliações de doses em pacientes e nas avaliações do índice de rejeição de radiografias, segundo instruções do SPR;
4- Registrar e arquivar os procedimentos radiográficos realizados;
5- Manter arquivada, em livro próprio, qualquer ocorrência relevante sobre condições de operação e de segurança de equipamentos, das manutenções e dos reparos;
6- Informar imediatamente ao SPR qualquer evento que possa resultar em alterações nos níveis de dose ou em aumento do risco de ocorrência de acidentes.
7- Submeter-se aos treinamentos de atualização regularmente oferecidos;
8- Fornecer ao responsável legal informações relevantes sobre suas atividades profissionais atuais e anteriores, de modo a permitir um controle ocupacional adequado;
9- Utilizar o dosímetro individual e vestimentas de proteção individual, conforme instruções do SPR;
10- Notificar ao responsável legal a suspeita ou confirmação de gravidez, de modo a possibilitar os passos necessários para garantir a observação do limite de dose estabelecido para o período restante da gestação;
11- Notificar à autoridade sanitária condições inseguras de trabalho;
12- Evitar exposições radiológicas desnecessárias.
Registros E Arquivos:

Deve ser mantido no serviço um sistema de registro e arquivamento de dados, contemplando os procedimentos radiológicos realizados, o sistema de garantia da qualidade, o controle ocupacional implantado e os treinamentos realizados.
Cada procedimento radiológico deve ser registrado, constado de:
- Data do exame, nome e endereço completo do paciente, sexo, idade, indicação do exame, tipo de procedimento radiológico realizado, quantidade de filmes utilizados;
- Peso e técnica radiológica (kVp, mAs, distância fonte-receptor de imagem, tela-filme), quando justificável;
- Não é necessário um sistema de registro em separado quando for possível recuperar a informação requerida com referência a outros registros do serviço.
O que deve ser registrado e arquivado:
- Nos registros de garantia de qualidade devem constar os dados relativos ao controle de qualidade implantado no serviço, contendo, no mínimo, os resultados dos testes descritos na Portaria SVS/MS n.º 453, ou outra que vier substituí-la.
- Os registros de levantamentos radiométricos devem estar de acordo com o estabelecido na Portaria SVS/MS n.º 453, ou outra que vier substituí-la.
- Os dados relativos ao controle ocupacional devem ser arquivados para cada indivíduo ocupacionalmente exposto, incluindo a natureza do trabalho que executa, treinamentos de atualização realizados, todos os resultados dosimétricos mensais contabilizados anualmente (ano calendário) e todas as ocorrências relativas à monitoração individual, desde o início da monitoração no estabelecimento. Cópias dos dados de controle ocupacional devem ser fornecidas ao empregado no ato da demissão.
- Os arquivos dos treinamentos realizados devem contemplar os dados relativos ao programa, tais como carga horária, conteúdo, período e identificação dos participantes.
- Todos os dados arquivados devem ser mantidos atualizados e apresentados à autoridade sanitária sempre que solicitados.
- O responsável legal deve zelar pela integridade dos arquivos por cinco anos, exceto quanto aos dados de monitoração individual, que devem ser armazenados por um período mínimo de 30 anos após o término da atividade com radiação exercida pelo indivíduo monitorado. Podem ser utilizados meios adequados de armazenamento digital.
Ambientes:

Quanto aos ambientes, além dos requisitos estabelecidos pela RDC n.º 50, de 20 de fevereiro de 2002, ou outra que vier substituí-la, devem ser observadas as seguintes determinações:
- Possuir barreiras físicas com blindagem suficiente para garantir a manutenção de níveis de dose tão baixos quanto razoavelmente exequíveis, não ultrapassando os níveis de restrição de dose estabelecidos na legislação em vigor;
- O equipamento de radiografia intra-oral deve ser instalado em ambiente (consultório ou sala) com dimensões suficientes para permitir à equipe manter-se à distância de, pelo menos, 2 m do cabeçote e do paciente;
- O equipamento de radiografia extra-oral deve ser instalado em sala específica, atendendo aos mesmos requisitos do radiodiagnóstico médico. • As salas equipadas com aparelhos de raios X devem ter seu acesso restrito e dispor de:
a) Sinalização visível nas portas de acesso, contendo o símbolo internacional da radiação ionizante acompanhado da inscrição: “raios X, entrada restrita” ou “raios X, entrada proibida a pessoas não autorizadas”;
b) Quadro com as seguintes orientações de proteção radiológica, em lugar visível:
b.1) “Paciente, exija e use corretamente vestimenta plumbífera para sua proteção durante exame radiográfico”;
b.2) “Não é permitida a permanência de acompanhantes na sala durante o exame radiológico, salvo quando estritamente necessário”;
b.3) “Acompanhante, quando houver necessidade de contenção de paciente, exija e use corretamente vestimenta plumbífera para sua proteção durante exame radiológico”.
- Uma sala de raios X não deve ser utilizada simultaneamente para mais do que um exame radiológico;
- Para cada equipamento de raios X deve haver uma vestimenta plumbífera que garanta a proteção do tronco dos pacientes, incluindo tireóide e gônadas, com pelo menos o equivalente a 0,25 mm de chumbo;
- O serviço deve possuir instalações adequadas para a revelação dos filmes:
a) A câmara escura deve ser construída de modo a prevenir a formação de véu nos filmes; deve ser equipada com lanterna de segurança apropriada ao tipo de filme e possuir um sistema de exaustão adequado;
b) Para radiografias intra-orais, pode ser permitida a utilização de câmaras portáteis de revelação manual, desde que confeccionadas com material opaco;
c) Para revelação manual, deve estar disponível no local um cronômetro, um termômetro e uma tabela de revelação para garantir o processamento nas condições especificadas pelo fabricante.
Equipamentos De Raio X:

Requisitos básicos:
Os equipamentos de raios X para uso odontológico devem atender aos seguintes requisitos, aplicáveis a todos os equipamentos de radiodiagnóstico:
a) Possuir documentação fornecida pelo fabricante relativa às características técnicas, especificações de desempenho, instruções de operação, de manutenção e de proteção radiológica, com tradução para a língua portuguesa, quando se tratar de equipamento importado;
b) Possuir certificação da blindagem do cabeçote quanto à radiação de fuga;
c) Componentes tais como: gerador, tubo, cabeçote e sistema de colimação devem possuir identificação própria (marca, tipo, número de série), mediante etiqueta fixada em lugar visível, e documentação conforme item anterior;
d) A terminologia e os valores dos parâmetros de operação, devem estar exibidos no painel de controle do equipamento em linguagem ou simbologia internacionalmente aceita, compreensível para o usuário;
e) Os parâmetros operacionais, tais como: tensão do tubo, filtração inerente e adicional, posição do ponto focal, distância fonte-receptor de imagem, tamanho de campo, tempo e corrente do tubo ou seu produto devem estar claramente indicados no equipamento;
f) A emissão de raios X, enquanto durar a exposição radiográfica, deve ser indicada por um sinal sonoro e luminoso localizado no painel de controle do aparelho;
g) Os equipamentos radiográficos devem ser providos de dispositivo que corte automaticamente a irradiação ao final do tempo, dose ou produto corrente-tempo selecionados;
h) O botão disparador deve ser do tipo que permita interromper a exposição a qualquer momento dentro do intervalo selecionado de exposição, observando-se ainda os seguintes requisitos:
- A emissão do feixe de raios X deve ocorrer somente enquanto durar a pressão intencional sobre o botão disparador;
- Para repetir a exposição, deve ser necessário aliviar a pressão sobre o botão e pressioná-lo novamente;
- O botão disparador deve estar instalado de tal forma que seja difícil efetuar uma exposição acidental.
Características específicas:
Os equipamentos para radiodiagnóstico odontológico devem possuir as seguintes características específicas:
Tensão:
- Em radiografias intra-orais a tensão no tubo de raios X deve ser maior ou igual a 50 kVp, preferencialmente maior que 60 kVp;
- Equipamentos para radiografias extra-orais não devem possuir tensão inferior a 60 kVp.
Filtração total:
- Equipamentos com tensão de tubo inferior ou igual a 70 kVp, devem possuir uma filtração total permanente não inferior ao equivalente a 1,5 mm de alumínio;
- Equipamentos com tensão de tubo superior a 70 kVp, devem possuir uma filtração total permanente não inferior ao equivalente a 2,5 mm de alumínio.
Radiação de fuga:
- Em radiografias intra-orais, o cabeçote deve estar adequadamente blindado de modo a garantir um nível mínimo de radiação de fuga, limitada a uma taxa de kerma no ar máxima de 0,25 mGy/h a 1 m do ponto focal, quando operado em condições de ensaio de fuga;
- Para outros equipamentos emissores de raios X, os requisitos para radiação de fuga são os mesmos estabelecidos para radiodiagnóstico médico.
Colimação:
- Todo equipamento de raios X, deve possuir um sistema de colimação para limitar o campo de raios X ao mínimo necessário para cobrir a área em exame;
- Para radiografias intra-orais, o diâmetro do campo não deve ser superior a 6 cm na extremidade de saída do localizador. Valores entre quatro e cinco centímetros são permitidos apenas quando houver um sistema de alinhamento e posicionamento do filme;
- Em radiografias extra-orais é obrigatório o uso de colimadores retangulares.
Distância foco-pele:
- Equipamentos para radiografias intra-orais, devem possuir um localizador de extremidade de saída aberta para posicionar o feixe e limitar a distância foco-pele;
- O localizador deve ser tal que a distância foco-pele seja de, no mínimo, 18 cm para tensão de tubo menor ou igual a 60 kVp, 20 cm para tensão entre 60 e 70 kVp (inclusive) e 24 cm para tensão maior que 70 kVp;
- O localizador e o diafragma/colimador devem ser construídos de modo que o feixe primário não interaja com a extremidade de saída do localizador.
Duração da exposição:
- A duração da exposição pode ser indicada em termos de tempo ou em número de pulsos;
- O sistema de controle da duração da exposição deve ser do tipo eletrônico e não deve permitir exposição com duração superior a cinco segundos;
- Deve haver um sistema para garantir que raios X não sejam emitidos quando o indicador de tempo de exposição se encontrar na posição “zero” e o disparador for pressionado.
Uso do disparador:
- O botão disparador deve ser instalado em uma cabine de proteção ou disposto de tal forma que o operador que o maneje possa ficar a uma distância de, pelo menos, 2 m do tubo e do paciente durante a exposição.
Suporte do cabeçote:
- O sistema de suporte do cabeçote deve ser tal que o mesmo permaneça estável durante a exposição.
Procedimentos De Segurança:
A fim de evitar exposições indevidas e reduzir a dose no paciente, devem ser adotados os seguintes procedimentos:
a) É proibida toda exposição que não possa ser justificada, incluindo:
- Exposição deliberada de seres humanos aos raios X diagnósticos com o objetivo único de demonstração, treinamento ou outros fins que contrariem o princípio da justificação;
- Exames radiológicos para fins empregatícios ou periciais, exceto quando as informações a serem obtidas possam ser úteis à saúde do indivíduo examinado, ou para melhorar o estado de saúde da população.
b) Exames radiográficos somente devem ser realizados quando, após exame clínico e cuidadosa consideração das necessidades de saúde geral e dentária do paciente, sejam julgados necessários. Deve-se averiguar a existência de exames radiográficos anteriores que tornem desnecessário um novo exame.
c) O tempo de exposição deve ser o menor possível, consistente com a obtenção de imagem de boa qualidade. Isto inclui o uso de receptor de imagem mais sensível, que possa fornecer o nível de contraste e detalhe necessários. No caso de radiografias extra-orais, deve-se utilizar uma combinação de filme e tela intensificadora com o mesmo critério.
d) A repetição de exames deve ser evitada por meio do uso da técnica correta de exposição e de um processamento confiável e consistente.
e) Para radiografias intra-orais deve-se utilizar, preferencialmente:
- A técnica do paralelismo com localizadores longos;
- Dispositivos de alinhamento (posicionadores);
- Prendedores de filme e de “bite-wing”, de modo a evitar que o paciente tenha que segurar o filme.
f) A extremidade do localizador deve ser colocada o mais próximo possível da pele do paciente, para garantir tamanho de campo mínimo.
g) Em radiografias extra-orais deve-se utilizar tamanho de campo menor ou igual ao tamanho do filme.
h) O operador deve observar e ouvir o paciente durante as exposições.
i) É proibido o uso de sistema de acionamento de disparo com retardo.
j) Deve ser usada vestimenta de proteção individual, de modo a proteger a tireoide, o tronco e as gônadas dos pacientes durante as exposições. Os aventais plumbíferos devem ser acondicionados de forma a preservar sua integridade, sobre superfície horizontal ou em suporte apropriado.
Proteção Do Operador E Equipe:
Para garantir a proteção do operador e equipe responsáveis pelo manejo dos equipamentos de raios X, devem ser observadas as seguintes recomendações:
- Equipamentos panorâmicos ou cefalométricos devem ser operados dentro de uma cabine ou biombo fixo de proteção com visor apropriado ou sistema de televisão. O visor deve ter, pelo menos, a mesma atenuação calculada para a cabine. A cabine deve estar posicionada de modo que, durante as exposições, nenhum indivíduo possa entrar na sala sem o conhecimento do operador.
- Em exames intra-orais em consultórios, o operador deve manter-se a uma distância mínima de 2 m do tubo e do paciente durante as exposições. Se a carga de trabalho for superior a 30 mA/min por semana (ou, em termos aproximados, se forem realizadas mais do que 150 radiografias por semana), o operador deve manter-se atrás de uma barreira protetora com uma espessura mínima de 0,5 mm equivalentes ao chumbo.
- O operador ou qualquer membro da equipe não deve colocar-se na direção do feixe primário, nem segurar o cabeçote ou o localizador durante as exposições.
- Nenhum elemento da equipe deve segurar o filme durante a exposição.
- Somente o operador e o paciente podem permanecer na sala de exame durante as exposições.
- Caso seja necessária a presença de indivíduos para assistirem uma criança ou um paciente debilitado, eles devem fazer uso de avental plumbífero com, pelo menos, o equivalente a 0,25 mm Pb e evitar localizar-se na direção do feixe primário.
- As exposições a que forem submetidos os acompanhantes, devem ser otimizadas de modo que a dose efetiva não exceda 5 mSv durante o procedimento.
- Nenhum indivíduo deve realizar regularmente essa atividade.
Processamento Do Filme:
Pra fazer o processamento do filme deve ser seguidas as recomendações do fabricante, a respeito a concentração da solução, temperatura e tempo de revelação. A tabela de tempo, temperatura de revelação e a temperatura do revelador deve ser medida antes da revelação, deve ser fixada na mesma.
Os seguintes procedimentos também devem ser observados:
- As soluções devem ser regeneradas ou trocadas quando necessário, de acordo com as instruções do fabricante;
- Não devem ser utilizados filmes ou soluções de processamento com prazo de validade expirado;
- Não deve ser realizada qualquer inspeção visual do filme durante os processamentos manuais;
- A câmara escura e as cubas de revelação devem ser mantidas limpas;
- Os filmes devem ser armazenados em local protegido do calor, umidade, radiação e vapores químicos.
Dosímetro Individual:

O responsável legal pelo serviço de radiodiagnóstico odontológico deve estabelecer um programa rotineiro de monitoração individual. A obrigatoriedade do uso de dosímetro individual pode ser dispensada, a critério da autoridade sanitária local e mediante ato normativo, para os serviços odontológicos com equipamento periapical e carga de trabalho máxima inferior a 4 mA/min por semana (ou seja, em números aproximados, que realizam menos do que 24 radiografias por semana).
Todo indivíduo que trabalha com raios X diagnóstico deve usar, durante sua jornada de trabalho e enquanto permanecer em área controlada, dosímetro individual de leitura indireta, trocado mensalmente.
As seguintes recomendações devem ser observadas com relação ao uso do dosímetro individual:
1- Os dosímetros individuais destinados a estimar a dose efetiva devem ser utilizados na região mais exposta do tronco;
2- Durante a utilização de avental plumbífero, o dosímetro individual deve ser colocado sobre o avental;
3- O dosímetro individual é de uso exclusivo, não podendo ser utilizado por outra pessoa;
4- Durante a ausência do usuário, os dosímetros individuais devem ser mantidos em local seguro, com temperatura amena, umidade baixa e afastados de fontes de radiação ionizante, junto ao dosímetro padrão, sob a supervisão do SPR;
5- Se houver suspeita de exposição acidental, o dosímetro individual deve ser enviado para leitura em caráter de urgência;
6- Os responsáveis legais devem providenciar a investigação dos casos de doses efetivas mensais superiores a 1,5 mSv. Os resultados da investigação devem ser registrados e arquivados;
7- O dosímetro individual deve ser utilizado somente no serviço para o qual foi destinado;
8-Os responsáveis legais devem comunicar à autoridade sanitária local os resultados mensais acima de 3/10 do limite anual, juntamente com um relatório das providências que foram tomadas;
9- No caso de indivíduos que trabalham em mais de um serviço, os responsáveis legais de cada serviço devem tomar as medidas necessárias de modo a garantir que a soma das exposições ocupacionais de cada indivíduo não ultrapasse os limites estabelecidos na Portaria SVS/MS n.º 453/98, ou na que vier substituí-la. Entre outras medidas, podem ser adotadas guias operacionais individuais, considerando a fração das jornadas de trabalho em cada estabelecimento, ou acerto de cooperação entre os responsáveis legais, de modo a fornecer/obter os resultados de monitoração em cada serviço;
10- Os dosímetros individuais devem ser obtidos apenas em laboratórios de monitoração individual credenciados pela CNEN.
Todo indivíduo ocupacionalmente exposto, deve estar submetido a um programa de controle de saúde baseado nos princípios gerais de saúde ocupacional. Devem ainda ser observados os limites de dose para trabalhadores e público estabelecidos pela Portaria SVS/MS n.º 453/98, ou outra que vier substituí-la. Adicionalmente, devem ser observados os seguintes requisitos para mulheres grávidas, de modo a proteger o embrião ou feto:
- A gravidez deve ser notificada ao responsável legal do serviço tão logo seja constatada.;
- As condições de trabalho devem ser revistas para garantir que a dose na superfície do abdômen não exceda 2 mSv durante todo o período restante da gravidez, tornando pouco provável que a dose adicional no embrião ou feto exceda cerca de 1 mSv neste período.
Controle De Qualidade:
- O programa de garantia da qualidade deve incluir os registros dos testes e avaliações realizados nos equipamentos e os resultados obtidos, assim como a documentação e verificação dos procedimentos operacionais e das tabelas de exposição.
- Deverão ser implementadas auditorias periódicas, internas e/ou externas, para rever a execução e eficácia do programa de garantia da qualidade.
- Toda vez que for realizado qualquer ajuste ou alteração das condições físicas originais do equipamento de raios X, deve ser realizado um teste de desempenho, correspondente aos parâmetros modificados, e feito um relatório, que deverá ser arquivado.
- Após troca de tubo ou colimador ou manutenção do cabeçote, a adequação da blindagem do cabeçote e do sistema de colimação deve ser comprovada novamente por um especialista em física de radiodiagnóstico ou pelo fabricante.
O controle de qualidade dos equipamentos deve incluir, no mínimo, os testes descritos na Portaria SVS/MS n.º 453/98, ou outra que vier substituí-la.