Condutas e gerenciamentos no trabalho
Manutenção de Equipamentos Odontológicos
1 Recomendações importantes:
Acidentes De Trabalho:
Conduta apos acidente com material Perfuro Cortante:
Quando ocorrer acidentes com material perfuro cortante, segue as instruções abaixo:
- Mantenha a calma. Você tem cerca de duas horas para agir. Segundo o Ministério da Saúde as quimioprofilaxias contra HBV e HIV devem ser iniciadas até duas horas após o acidente. Em casos extremos, pode ser realizada até 24 a 36 horas depois. Após esse período de tempo, sua eficácia para o HIV é discutível. Nos acidentes de alto risco para HBV, a quimioprofilaxia pode ser iniciada até uma a duas semanas depois. O risco de transmissão ocupacional do HIV para o trabalhador de saúde após exposição percutânea é estimada em 0,3% e após exposição mucocutânea em 0,09%. Para a hepatite B, o risco para o profissional depende da situação do paciente fonte. Se a fonte for HBsAg e HBeAg positivos o risco varia de 22% a 31% para desenvolver doença clínica e de 37% a 62% para a conversão sorológica. Para pacientes-fonte com HBsAg-positivo, HBeAg-negativo o risco de manifestação clínica da doença é de 1%–6%, e de conversão sorológica de 23%–37% .
- Lave exaustivamente com água e sabão o ferimento ou a pele exposta ao sangue ou fluido orgânico. Lave as mucosas com soro fisiológico ou água em abundância; não provoque maior sangramento do local ferido e não aumente a área lesada, a fim de minimizar a exposição ao material infectante. O uso de anti-sépticos tópicos do tipo PVPI ou álcool 70% pode ser adotado. Não é recomendada a utilização de agentes cáusticos ou injeção de anti-sépticos.
- Dirija-se imediatamente ao Centro de Referência no atendimento de acidentes ocupacionais com material biológico de sua região. Nesse local, deverá ser comunicado o fato ao Técnico de Segurança do Trabalho, preenchido o inquérito de notificação e emitida a Comunicação de Acidente de Trabalho – CAT. O ideal é que o acidentado e as condições do acidente sejam avaliados por uma equipe multiprofissional.
Observação:
Caso o profissional trabalhe em um estabelecimento hospitalar, este deve dirigir-se ao Serviço de Controle de Infecção Hospitalar (SCIH). O atendimento é considerado uma urgência devido ao pouco tempo disponível para se iniciar a profilaxia com os medicamentos antiretrovirais (2 horas após o acidente).
Atenção:
- Obtenha do paciente-fonte uma anamnese recente e detalhada sobre seus hábitos de vida, história de hemotransfusão, uso de drogas, vida sexual, uso de preservativos, passado em presídios ou manicômios, história de hepatite e DSTs e sorologias anteriores, para analisar a possibilidade de situá-lo numa possível janela imunológica.
- Leve sua carteira de vacinação ou informe sobre seu estado vacinal e dados recentes de sua saúde, sorologias anteriores, etc.
- Deverá ser solicitada pelo médico a coleta de amostras de sangue seu e do paciente-fonte, em tubos de ensaio, sem anticoagulante, devidamente identificados, que serão encaminhados imediatamente ao laboratório de referência para serem centrifugados.
Fique atento:
O paciente-fonte pode recusar-se a se submeter à realização da sorologia para HIV. Caso isso ocorra, deve-se considerar o paciente como sendo soropositivo e com alto título viral.
- Caso o quadro caracterize situação de risco, as quimioprofilaxias contra o HBV e o HIV serão iniciadas.
- O médico, se necessário, fará a solicitação para o paciente-fonte do antiHIV , Anti-HCV e HbsAg (quando o profissional não foi imunizado para hepatite B).
Em paciente-fonte positivo para HIV:
Em paciente-fonte positivo para HIV, iniciar com quimioprofilaxia, seguindo orientações do fluxograma do Ministério da Saúde. Fazer a coleta de sangue do funcionário para o seguimento e avaliação da quimioprofilaxia, entre eles hemograma, transaminases (AST e ALT), uréia, creatinina e glicemia basal.
Em paciente-fonte com HIV desconhecido:
No paciente-fonte com HIV desconhecido ou que o resultado do teste anti-HIV demorar, iniciar com o esquema básico de antiretroviral (AZT + 3TC ou Lamivudina) e procurar o serviço especializado para reavaliar o acidente.
Em paciente-fonte positivo para hepatite B:
Paciente-fonte positivo para hepatite B (HbsAg positivo) e funcionário não vacinado, fazer imunoglobulina (Centro de Referência de Imunobiológico) e iniciar vacinação.
O profissional só fará a coleta de sangue quando o paciente-fonte for positivo ou desconhecido para HIV, Hepatite B e C. Se o paciente for fonte negativo não é necessário o acompanhamento sorológico do funcionário.
Todos os funcionários acidentados:
- Repetirão as sorologias seis semanas, três meses, seis meses e um ano após o acidente ou a critério do médico;
- O profissional acidentado, em uso de quimioprofilaxia antiretroviral, deverá retornar à consulta médica semanalmente, ou conforme protocolo do serviço, para acompanhamento clínico dos sinais de intolerância medicamentosa;
- Se durante o acompanhamento ocorrer novo acidente com o funcionário, ele deverá submeter-se ao protocolo novamente sendo, desconsiderado todos os procedimentos já realizados;
- Nos casos em que ocorrer a soroconversão para HIV ou hepatite, o funcionário será encaminhado ao médico do trabalho para as orientações legais e a um centro de referência para o acompanhamento e tratamento necessário.
Higienização Das Mãos:
A higienização das mãos é considerada a ação isolada mais importante para a prevenção e o controle das infecções em serviços de saúde. O simples ato de lavar as mãos com água e sabonete líquido, quando realizado com técnica correta, pode reduzir a população microbiana das mãos e interromper a cadeia de transmissão de infecção entre pacientes e profissionais da área da saúde. Essa ação também é fundamental na prática assistencial em consultórios odontológicos.
Apesar das evidências, a conscientização dos profissionais de saúde sobre os mecanismos básicos de transmissão das doenças infecciosas e a necessidade da higienização das mãos ainda é baixa, com estudos mostrando variações entre 16% e 81% na adesão, o que favorece a transmissão cruzada das infecções. Quanto mais frequente a necessidade de higiene das mãos, durante um processo assistencial, menor a probabilidade de sua execução. Situações de maior demanda para higienização, ou seja, aquelas em que há maior risco de contaminação das mãos com secreções e sangue, como atendimento em setores de urgências, em unidades de terapia intensiva e em consultórios odontológicos, também reduzem a disponibilidade do profissional para a higienização oportuna das mãos .
O grande desafio é adequar essa ação em cada instituição, acordo com o grau de complexidade das ações assistenciais ali desenvolvidas, com a higienização sendo realizada no momento certo, com utilização de técnicas seguras, aplicando-se os produtos mais adequados para cada situação.
O Papel Das Mãos Na Transmissão Dos Micro-Organismos:
No ambiente da assistência à saúde, os micro-organismos disseminam-se, em geral, por contato direto ou indireto, por meio de gotículas de secreções respiratórias e pelo ar, sendo o contato o mecanismo mais importante na dinâmica de transmissão de infecções nesses ambientes.
O papel das mãos na transmissão de micro-organismos por contato é baseado na capacidade da pele de abrigá-los e transferi-los de uma superfície para outra, direta ou indiretamente. O contato frequente das mãos com pacientes, artigos, mobiliário e equipamentos, durante o processo assistencial, evidencia a importância dessa forma de transmissão no processo assistencial.
Aspectos microbiológicos das mãos:
A microbiota residente é composta por elementos que estão frequentemente aderidos aos estratos mais profundos da camada córnea, formando colônias de micro-organismos que se multiplicam e se mantêm em equilíbrio com as defesas do hospedeiro. Os componentes mais comuns dessa microbiota são os Staphylococcus coagulase negativo, Micrococcus e certas espécies de corinebactérias.
Esses micro-organismos são de difícil eliminação e as suas colônias possuem mecanismos de defesa contra a remoção mecânica ou por agentes químicos. Entretanto, com a descamação natural da pele e a produção de suor, alguns deles são movidos para camadas mais superficiais e eliminados no ambiente. Dentro da cadeia de transmissão de infecções relacionadas à assistência, esses micro-organismos apresentam menor importância, mas podem, por vezes, se tornar invasivos e causar infecções em pessoas suscetíveis, apesar de apresentarem baixa patogenicidade.
Microbiota transitória:
A microbiota transitória é composta por micro-organismos que se depositam na superfície da pele, provenientes de fontes externas, colonizando temporariamente os extratos córneos mais superficiais. Normalmente é formada por bactérias gram-negativas, como enterobactérias, Pseudomonas, bactérias aeróbicas formadoras de esporos, fungos e vírus, possuindo maior potencial patogênico. Por serem mais facilmente removidos da pele, por meio de ação mecânica, os micro-organismos que compõem a flora transitória se espalham com mais facilidade pelo contato, mas também são eliminados mais facilmente pela degeneração com agentes anti-sépticos.
No ambiente assistencial, os micro-organismos que colonizam transitoriamente a pele das mãos são adquiridos durante o contato direto com pacientes ou com superfícies próximas, favorecendo o predomínio de agentes invasivos e mais resistentes aos antimicrobianos. São frequentemente associados às infecções relacionadas à assistência à saúde.
Composição deste micro-organismo:
A microbiota é composta pelos micro-organismos presentes em infecções da pele, como abscessos, dermatites infectadas e paroníquia. Estão mais freqüentemente envolvidos os Staphylococcus aureus e os Streptococcus B hemolíticos. Nos processos infecciosos, esses microorganismos invadem os tecidos e não podem ser removidos por ação mecânica, nem mesmo com a utilização de anti-sépticos. Ainda por ser mais virulenta e contar com população numerosa nos processos infecciosos, a microbiota infectante desempenha um importante papel na cadeia de transmissão de infecções. Dessa forma, profissionais de saúde portadores de infecções nas mãos só devem retomar suas atividades assistenciais após a cura.
Técnicas Para A Higienização Da Mão:
Estudos bem desenhados têm demonstrado o uso de anéis como um fator isolado para a persistência de patógenos nas mãos de profissionais. Portanto, antes de iniciar qualquer técnica de higienização das mãos, o profissional deve retirar relógio, pulseiras e anéis, inclusive a aliança. As unhas devem ser mantidas aparadas e, caso use esmalte, este não deve apresentar fissuras ou descamação.
O uso de escova no preparo cirúrgico das mãos tem sido questionado por alguns pesquisadores, pois demonstraram a ocorrência de microlesões relacionadas ao uso, com possível favorecimento da multiplicação de microorganismos colonizantes das camadas mais profundas da pele. Quando utilizadas, as escovas devem ter cerdas macias e ser destinadas apenas à escovação das unhas e espaços subungueais.
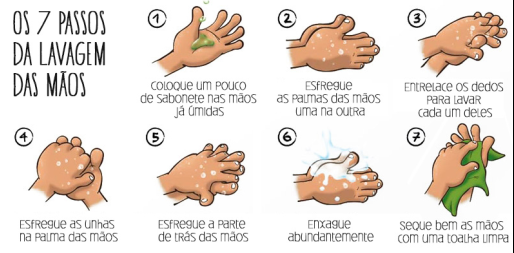
Lavagem Das Mãos:
1. Manter o corpo afastado da pia;
2. Abrir a torneira e molhar as mãos, sem tocar na superfície da pia;
3. Aplicar a quantidade de produto recomendada pelo fabricante (3 a 5 ml, em geral), suficiente para cobrir toda a superfície das mãos.
4. Ensaboar as mãos, friccionando uma na outra por aproximadamente 15 segundos, com o objetivo de atingir toda a superfície;
5. Friccionar, com especial atenção, os espaços interdigitais, as unhas e as pontas dos dedos;
6. Enxaguar as mãos em água corrente, retirando totalmente o resíduo do sabonete, sem tocar na superfície da pia ou na torneira;
7. Enxugar as mãos com papel-toalha descartável (não utilizar toalhas de uso múltiplo).
Aplicação de antisséptico que dispensa enxágue (à base de álcool):
1. Aplicar a quantidade de produto recomendada pelo fabricante (3 a 5 ml, em geral), suficiente para cobrir toda a superfície das mãos;
2. Friccionar as mãos uma na outra, com o objetivo de aplicar o produto em toda a superfície;
3. Friccionar, com especial atenção, os espaços interdigitais, as unhas e as pontas dos dedos;
4. Friccionar o produto até que seque completamente (não usar papel-toalha).
Antissepsia cirúrgica das mãos:
1. Aplicar produto antimicrobiano em quantidade recomendada pelo fabricante, suficiente para cobrir toda a superfície das mãos e antebraço;
2. Limpar as unhas, friccionando-as contra a palma da mão ou escova macia;
3. Utilizar escova macia para friccionar a pele (opcional);
4. Efetuar movimentos de fricção iniciando pela extremidade dos dedos, continuando pelos espaços interdigitais, faces das mãos, punhos e antebraços, despendendo de dois a seis minutos;
5. Enxaguar as mãos em água corrente, deixando escorrer das pontas dos dedos para o antebraço, até eliminar completamente o produto;
6. Secar as mãos com compressa estéril, com movimentos compressivos, partindo das pontas dos dedos e seguindo pelas mãos até chegar ao cotovelo.
Termos Mais Frequentes Na Higienização Das Mãos:

No próximo capítulo o assunto sera sobre o uso correto dos EPIs.
2 Equipamentos de proteção individual:
O uso correto de Equipamentos De Proteção Individual:
O Equipamento de proteção individual (EPI) é todo dispositivo ou produto de uso individual utilizado pelo trabalhador, destinado à proteção de riscos suscetíveis de ameaçar a segurança e a saúde no trabalho
O uso de EPI é indicado durante o atendimento ao paciente, nos procedimentos de limpeza do ambiente e no reprocessamento dos artigos.
Todo EPI deverá apresentar o nome comercial, o nome da empresa fabricante, o lote de fabricação e o número do Código de Autorização ou, no caso de EPI importado, o nome do importador, o lote de fabricação e o número do Código de Autorização, em caracteres indeléveis e bem visíveis, que garantam a origem e a qualidade e a rastreabilidade quando necessário.
Cabe ao responsável técnico pelo serviço odontológico providenciar a aquisição dos EPIs e orientar a equipe quanto aos tipos de EPIs e as indicações de uso, devendo:
- Adquirir os EPIs adequados ao risco de cada atividade;
- Exigir seu uso;
- Fornecer ao trabalhador somente aqueles EPIs aprovados pelo órgão nacional competente em matéria de segurança e saúde no trabalho;
- Orientar e treinar o trabalhador sobre o uso adequado e conservação dos mesmos;
- Substituí-los imediatamente, quando danificados ou extraviados;
- Orientar quanto à higienização, manutenção periódica, restauração, lavagem e guarda correta do EPI;
- Respeitar a sua indicação em relação ao local e níveis de contaminação.
Tipos E Indicações De EPIs Para Profissionais Da Equipe De Saúde Odontológica:
EPI para a proteção da cabeça:

Gorro:
É uma barreira mecânica contra a possibilidade de contaminação por secreções, aerossóis e produtos, além de prevenir acidentes e evitar a queda de cabelos nas áreas de procedimento. Deve ser preferencialmente descartável, cobrir todo o cabelo e as orelhas e ser trocado sempre que necessário ou a cada turno de trabalho. Recomenda-se o uso pelo paciente em casos de procedimentos cirúrgicos.
Óculos de proteção:

Protegem os olhos das secreções, aerossóis e produtos químicos utilizados durante os procedimentos odontológicos e na limpeza e desinfecção de artigos, equipamentos ou ambientes. Os óculos devem possuir as laterais largas, ser confortáveis, com boa vedação lateral, e totalmente transparentes, permitir a lavagem com água e sabão, desinfecção quando indicada, sendo guardados em local limpo, secos e embalados. Recomenda-se o uso também pelo paciente para evitar acidentes.
Os óculos são medidas de segurança que protegem os olhos contra:
- Impactos de partículas volantes;
- Luminosidade intensa;
- Radiação ultravioleta;
- Respingos de produtos químicos e material biológico.
Protetores faciais:

Representam uma barreira física de proteção à transmissão aérea de infecções e inalação de agentes e substâncias químicas, e, ainda, protegem a face contra:
- Impactos físicos;
- Impactos de partículas volantes;
- Respingos de produtos químicos e material biológico.
Os protetores faciais atuam como coadjuvantes na proteção respiratória contra:
- Gases emanados de produtos químicos;
- Vapores orgânicos ou gases ácidos no ambiente;
- Aerossóis.
Observação: os protetores faciais são fabricados em policarbonato e podem substituir os óculos de proteção, porém não substituem a máscara.
Máscaras:
As máscaras devem ser descartáveis, de filtro duplo e tamanho suficiente para cobrir completamente a boca e o nariz, permitindo a respiração normal e não irritando a pele. Devem ser descartadas após o atendimento a cada paciente ou quando ficarem umedecidas.
EPI para proteção do tronco:
Avental:

Deve ser de mangas longas, tecido claro e confortável, podendo ser de pano ou descartável para os procedimentos que envolvam o atendimento a pacientes e impermeável nos procedimentos de limpeza e desinfecção de artigos, equipamentos ou ambientes. Deve ser usado fechado durante todos os procedimentos.
São equipamentos de segurança aqueles que oferecem proteção ao tronco contra:
- Aerossóis e respingos durante os procedimentos;
- Riscos de origem térmica;
- Acidentes de origem mecânica;
- Ação de produtos químicos;
- Umidade proveniente de operações com uso de água;
- Contaminação por agentes biológicos;
- Exposições radiológicas – vestimenta plumbífera que garante a proteção do tronco dos pacientes expostos a raios X (incluindo tireóide e gônadas, com pelo menos o equivalente a 0,25 mm de chumbo) e o avental de chumbo para profissional (vestimenta plumbífera que garante a proteção do tronco, com pelo menos o equivalente a 0,5 mm de chumbo).
EPI para a proteção dos membros superiores:
Luvas:
Devem ser de boa qualidade e usadas em todos os procedimentos. Constituem uma barreira física eficaz que previne a infecção cruzada e a contaminação do profissional de saúde e reduz os riscos de acidentes.
Atuam na proteção das mãos contra:
- Agentes abrasivos e escoriantes;
- Agentes cortantes e perfurantes;
- Choques elétricos;
- Agentes térmicos;
- Agentes biológicos;
- Agentes químico.
Os principais tipos de luvas e suas indicações de uso são as seguintes:
- Luvas grossas de borracha e cano longo durante os processos de limpeza de artigos e ambientes, quando em contato com superfícies, artigos, instrumentos e equipamentos contaminados;
- Luvas de látex de procedimento para atividades clínicas e estéreis para procedimentos cirúrgicos, que devem ser descartadas a cada paciente;
- Luvas de plástico, usadas como sobre luvas, quando houver necessidade de manusear artigos fora do campo de trabalho;
- Luvas de amianto, couro ou aramida, usadas na CME, no manuseio de artigos esterilizados.
EPI para proteção de membros inferiores:
Calçados:

Devem ser fechados e com solado antiderrapante.
Atuam na segurança para a proteção dos pés contra:
- Impactos de quedas de objetos;
- Choques elétricos;
- Agentes térmicos;
- Agentes cortantes e escoriantes;
- Umidade proveniente de operações com uso de água;
- Respingos de produtos químicos.
O próximo capítulo, o sera sobre os procedimentos de limpeza de equipamentos odontológicos.
3 Procedimentos de limpeza dos artigos odontológicos:
Procedimentos:
Limpeza:

- A limpeza dos artigos deve ocorrer imediatamente após seu uso;
- Fazer a imersão dos instrumentos com detergente enzimático em recipientes de plástico com tampa;
- O preparo da solução e o tempo da imersão devem seguir as orientações recomendadas pelo fabricante.
Pra fazer a limpeza correta, deve ser realizada manualmente ou através der lavadoras automáticas para a remoção da sujidade.
Deve- se usar:
A limpeza deve ser feita com escova macia e cabo longo. Em pia com cuba profunda específica para este fim e torneira com jato direcionável.
Secagem:

Deve ser criteriosa para evitar que a umidade interfira nos processos.
Para a secagem tem duas opções validas:
- A primeira opção e deixar secar naturalmente os instrumentais odontológicos sobe um pano limpo e macia, em lugar arejado.
- A segunda opção é secar um a um com um pano limpo e seco, tipo compressa dupla (exclusivo para esta finalidade).
Inspeção:
Após a secagem, fazer a inspeção cuidadosamente para avaliar se a limpeza foi adequada ou não.
Empacotamento:
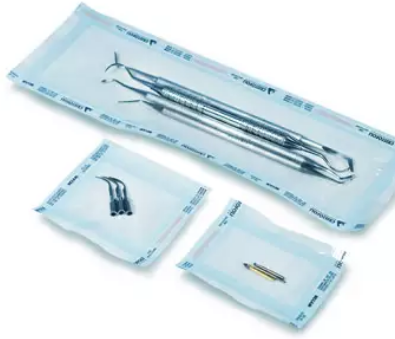
Pra o empacotamento dos instrumentais, a embalagem deve permitir a penetração do agente esterilizante e proteger os artigos, de modo a assegurar a esterilidade até sua abertura para utilização.
Itens para embalar os instrumentais:
- Papel grau cirúrgico;
- Papel crepad;
- TNT;
- Caixas metálicas perfuradas.
Observação: as embalagens devem ser identificadas antes da esterilização.
Esterilização:

Pra esterilizar é obrigado o uso da auto- clave.
Armazenamento:
Em local exclusivo, em armários fechados, protegidos de poeira e umidade, por exemplo nas gavetas do armário clínico.
Cuidados E Rotinas Com A Superfície:
A cada troca de paciente:
- Limpar cadeiras, equipamentos periféricos, bancadas;
- Desinfetar com compressas embebidas com álcool 70%;
- Retirar o material contaminado.
Pra fazer a limpeza da superfície deve usar:
- EPI completo;
- Luvas grossas nesta etapa.
Descarte De Resíduos:

Resíduos Comuns:
- São descartados em lixo comum.
Resíduos Contaminados:
- Saco de lixo branco com identificação de lixo contaminado. Materiais perfuro cortantes descartados em recipientes estanques com proteção;
- Revelador e fixador após uso devem ser colocados em frascos plásticos.