Recomendações para o consultório odontológico
Manutenção de Equipamentos Odontológicos
1 Infraestrutura Física:
Introdução:
As edificações que abrigam a prestação de serviços odontológicos, se caracterizam pela intensa relação mantida entre suas funções e seus ambientes, definindo, assim, a infra-estrutura necessária e adequada ao desenvolvimento de suas atividades.
A infra-estrutura física apóia-se em bases técnicas, assumindo a conjugação entre condutas funcionais e soluções arquitetônicas e de engenharia, de modo a minimizar os riscos ou preveni-los, contribuindo para a qualidade da assistência prestada.
Para a elaboração do projeto físico do serviço odontológico devem ser seguidas as orientações constantes na RDC/Anvisa n.º 50, de 21 de fevereiro de 2002, e suas atualizações, e legislação vigente no estado e município de sua localização.
Execução Do Projeto:
Ao projetar o ambiente de atendimento odontológico, é fundamental realizar um estudo do espaço físico, das instalações hidrossanitárias, elétricas, de gases medicinais e a distribuição dos equipamentos odontológicos fixos e móveis. A simplificação obtida com a racionalização do espaço físico constitui um elemento importante na produtividade, à medida que, bem planejada, permite a redução de tempo e movimentos na execução das atividades.
Aprovação do Projeto:
Todo projeto arquitetônico de um serviço odontológico público ou privado, deve ser avaliado e aprovado pela vigilância sanitária local previamente à execução da obra, assim como as áreas de estabelecimentos já existentes e dos anteriormente não destinados a serviço odontológico a serem ampliadas e/ou reformadas.
Dimensionamento:
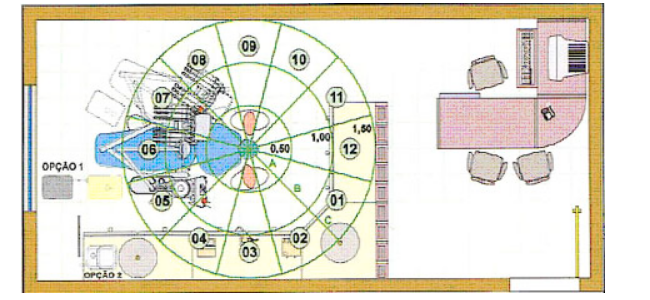
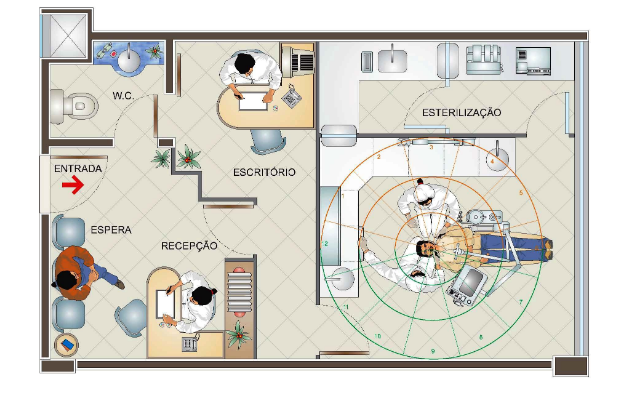
O consultório odontológico individual deve possuir área mínima de 9 m2.
Para consultórios coletivos, a área mínima depende do número e da quantidade de equipamentos utilizados, devendo possuir uma distância mínima livre de 0,8 m na cabeceira e de 1 m nas laterais de cada cadeira odontológica. Entre duas cadeiras, a distância mínima deve ser de 2 m, para permitir a circulação dos profissionais e minimizar a contaminação por aerossóis. Devem dispor de instalações hidráulicas (água fria e esgoto), elétricas (pontos de força e iluminação), iluminação natural ou artificial, ventilação natural ou forçada e, caso necessário, gases medicinais (oxigênio, ar comprimido e vácuo medicinal).
Os consultórios odontológicos devem ainda possuir os seguintes ambientes de apoio:
- Sala de espera para pacientes e acompanhantes com área mínima de 1,2 m2 por pessoa.
- Depósito de material de limpeza (DML) com área mínima de 2 m2 e dimensão mínima de 1 m, equipado com tanque;
- Sanitário(s) para pacientes e público com área mínima de 1,6 m2 e dimensão mínima de 1 m.
- Central de material esterilizado (CME) simplificada com dois ambientes contíguos, a saber:
Ambiente sujo:
- Sala de lavagem e descontaminação de materiais com bancada;
- Pia;
- Guichê para a área limpa (sala de esterilização de material), com área mínima de 4,8 m2.
Ambiente limpo:
- Sala de preparo/esterilização/estocagem de material;
- Bancada para equipamentos de esterilização;
- Armários para guarda de material;
- Guichê para distribuição de material, com área mínima de 4,8 m².
Deve ser observado, o seguinte fluxo de trabalho em CMEs de serviços odontológicos:

As atividades de recebimento, limpeza, lavagem e separação de materiais são consideradas “sujas” e, portanto, devem ser realizadas em ambientes próprios e exclusivos e com paramentação adequada, mediante a colocação dos seguintes EPIs:
- Avental plástico;
- Máscara;
- Gorro;
- Calçados fechados;
- Óculos e luvas grossas de borracha (não cirúrgicas).
Entretanto, deve-se permitir a passagem direta dos materiais entre esses ambientes e os demais ambientes “limpos” através de guichê ou similar.
São considerados ambientes opcionais:
- Sanitários para funcionários com área mínima de 1,6 m2 e dimensão mínima de 1m;
- Depósito de equipamentos/materiais com área mínima a depender dos tipos de equipamentos e materiais;
- Sala administrativa com área mínima de 5,5 m2 por pessoa;
- Copa com área mínima de 2,6 m2 e dimensão mínima de 1,15 m.
Consultórios odontológicos individuais podem dispensar a CME simplificada e possuir, no mesmo ambiente, uma bancada com pia e equipamentos de esterilização, desde que sejam estabelecidas rotinas de assepsia e manuseio de materiais a serem esterilizados (barreira técnica).
Nos consultórios odontológicos individuais instalados em edificações de uso coletivo, como edifícios comerciais, o DML pode ser substituído por um carrinho de limpeza, desde que a edificação possua área específica, onde seja realizada a rotina de higienização dos carrinhos e dos materiais utilizados.
Materiais de acabamento:

Os materiais para o revestimento de paredes, pisos e tetos de ambientes de áreas críticas e semicríticas devem ser resistentes à lavagem e ao uso de desinfetantes.
Devem ser sempre priorizados materiais de acabamento que tornem as superfícies monolíticas, ou seja, não possuam ranhuras ou perfis estruturais aparentes, mesmo após o uso e limpeza freqüente.
Os materiais, cerâmicos ou não, quando usados nas áreas críticas, não podem possuir índice de absorção de água superior a 4%, individualmente ou depois de instalados no ambiente, além do que o rejunte de suas peças, quando existir, também deve ser de material com esse mesmo índice de absorção. O uso de cimento sem qualquer aditivo antiabsorvente para rejunte de peças cerâmicas ou similares é vedado tanto nas paredes quanto nos pisos das áreas críticas.
As tintas elaboradas à base de epóxi, PVC, poliuretano ou outras destinadas a áreas molhadas podem ser utilizadas, nas áreas críticas, nos pisos, paredes e tetos, desde que sejam resistentes à lavagem, ao uso de desinfetantes e não sejam aplicadas com pincel. Quando utilizadas no piso, devem resistir também à abrasão e aos impactos.
Veja abaixo oque é e oque não é permitido, referente aos materiais de acabamento para a construção do consultório:
- O uso de divisórias removíveis nas áreas críticas não é permitido. Entretanto, paredes pré-fabricadas podem ser usadas, desde que, quando instaladas, tenham acabamento monolítico. Nas áreas semicríticas, as divisórias só podem ser utilizadas se forem, também, resistentes ao uso de desinfetantes e à lavagem com água e sabão. Nas áreas críticas e semicríticas, não deve haver tubulações aparentes nas paredes e tetos. Quando estas não forem embutidas, devem ser protegidas, em toda sua extensão, por um material resistente a impactos, à lavagem e ao uso de desinfetantes.
- A execução da junção entre o rodapé e o piso, deve ser de tal forma que permita a completa limpeza do canto formado. Rodapés com arredondamento acentuado são de difícil execução e em nada facilitam o processo de limpeza do local. Especial atenção deve ser dada à união do rodapé com a parede, de modo que os dois estejam alinhados, evitando-se o tradicional ressalto do rodapé, que permite o acúmulo de pó.
- Os tetos em áreas críticas devem ser contínuos, sendo proibido o uso de forros falsos removíveis, do tipo que interfira na limpeza dos ambientes. Nas demais áreas, pode-se utilizar o forro removível, inclusive por razões ligadas à manutenção, desde que nas áreas semicríticas eles sejam resistentes aos processos de limpeza e desinfecção. Para proteção contra o sol e redução do acúmulo de poeira, o uso de películas protetoras nos vidros ou brises soleils de fachada é o mais recomendado. A utilização de persianas e cortinas em serviços odontológicos é permitida, porém a limpeza deve ser efetuada com maior rigor e rotineiramente.
Instalações Elétricas e Iluminação:
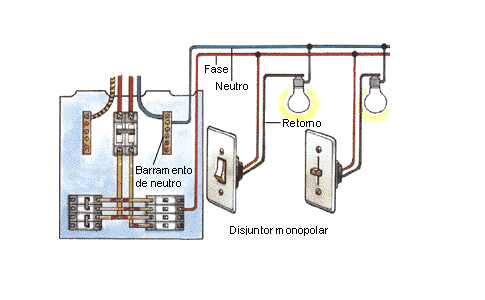
As instalações elétricas de equipamentos associados à operação e/ou controle de sistemas de climatização, equipamentos odontológicos e as instalações elétricas para os serviços odontológicos devem ser: projetadas, executadas, testadas e mantidas em conformidade com as normas ABNT NBR 5410 – Instalações elétricas de baixa tensão e NBR 13.534 – Instalações elétricas em estabelecimentos assistenciais de saúde.
Os serviços odontológicos devem ser providos de sistema de iluminação artificial que possibilite boa visibilidade, sem ofuscamentos ou sombras em todos os ambientes onde os pacientes são atendidos.
Os circuitos elétricos de iluminação e de alimentação dos pontos de força, bem como seus respectivos dispositivos de proteção e seccionamento, devem ser distintos e dimensionados conforme sua capacidade de condução de corrente elétrica.
Se, no levantamento das cargas instaladas, a carga total for superior a 16 mil watts, deve ser providenciada uma instalação trifásica, devidamente balanceada.
As instalações elétricas devem ser embutidas ou protegidas por material resistente a impactos, à lavagem e ao uso de desinfetantes, para que não haja depósitos de sujidades em sua extensão.
Recomendações:
Recomenda-se a utilização de lâmpadas fluorescentes e luminárias dotadas de refletores para melhor distribuição da luz, e aletas que impeçam a iluminação direta excessiva e possuam dispositivos antiofuscamento, obtendo-se um nível de iluminação de 15.000 lux, observando-se o disposto na norma ABNT NBR 5413 – Iluminância de interiores.
Devem ser instalados vários pontos de força, distribuídos ao longo da bancada, em quantidade suficiente para a alimentação elétrica dos diversos equipamentos do consultório, não sendo admitida a utilização de um mesmo ponto para alimentação de diversos equipamentos por meio de extensões, tomadas múltiplas ou benjamins (tês).
Sistema de Climatização:

Os serviços odontológicos devem possuir ventilação natural ou forçada, para evitar o acúmulo de fungos (bolores), gases e vapores condensados, sendo que sua eliminação não deve causar danos ou prejuízos às áreas próximas.
Os equipamentos de ar condicionado de janela e minisplits, apresentam o inconveniente de não efetuar a renovação do ar necessária para a manutenção de uma boa qualidade do ar ambiente de interiores, conforme preconizado na Portaria GM/MS n.º 3.523, de 28 de agosto de 1998, e RE/Anvisa n.º 9, de 16 de janeiro de 2003, ou as que vierem substituí-las. Esses equipamentos somente podem ser instalados nos serviços odontológicos acompanhados por um sistema de ventilação e/ou exaustão complementar, garantindo, dessa forma, a renovação de ar exterior necessária nesses ambientes.
Caso o estabelecimento de assistência odontológica opte pela instalação de sistema de climatização, deverá seguir as seguintes recomendações:
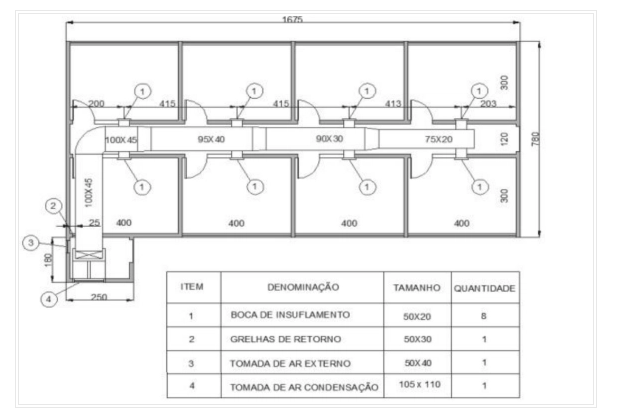
- As instalações de climatização para os serviços odontológicos devem ser projetadas, executadas, testadas e mantidas conforme as recomendações das normas ABNT NBR 6401 – Instalações centrais de ar condicionado para conforto – Parâmetros básicos de projeto e NBR 7256 – Tratamento de ar em estabelecimentos assistenciais de saúde e da RDC/Anvisa n.º 50, de 21 de fevereiro de 2002.
- O sistema de climatização para os serviços odontológicos deve ser adequadamente dimensionado, por profissional especializado, de modo a prover uma vazão mínima de ar exterior de 6 (m3 /h)/m2 e uma vazão mínima de ar total de 18 (m3 /h)/m2 . A temperatura ambiente deve ser mantida entre 21ºC e 24ºC, e a umidade relativa do ar entre 40% e 60%. Os equipamentos devem possuir, no mínimo, filtros classe G3 no insuflamento.
- As tomadas de ar exterior devem ser localizadas de forma a evitar a aspiração de descargas de exaustão de cozinhas, sanitários, laboratórios, lavanderia e também a evitar a proximidade a depósitos de lixo, centrais de gás combustível, grupos geradores, centrais de vácuo, estacionamentos, bem como de outros locais onde haja possibilidade de emanação de agentes poluidores ou gases nocivos, estabelecendo uma distância mínima de oito metros desses locais. As tomadas de ar exterior deverão ser providas, no mínimo, de filtros classe G3 e dotadas de telas de proteção de material resistente à corrosão.
- Os dutos de ar, quando utilizados, devem ser unidos por meio de juntas flangeadas, à prova de vazamentos. As dobras, conexões e acessórios dos dutos também devem ser estanques. Todo retorno de ar deve ser feito através de dutos, sendo vedado o retorno através do forro (plenum).
- A instalação e a manutenção de equipamentos de pequeno porte, como aparelhos de janela e minisplits, devem ser efetuadas conforme preconizado nos manuais do fabricante. A manutenção de equipamentos e/ou instalações de capacidade igual ou superior a 5 TRs (15.000 kcal/h = 60.000 Btu/h), deverá ser efetuada sempre sob a supervisão de engenheiro mecânico (responsável técnico) habilitado pelo CREA para tal fim, observando-se os critérios da Portaria GM/MS n.º 3.523, de 28 de agosto de 1998, e RE/Anvisa n.º 9, de 16 de janeiro de 2003.
Abastecimento de água:

Os serviços odontológicos devem ser abastecidos com água ligada à rede pública ou possuir abastecimento próprio, com registro da nascente, suficiente em volume ou pressão e sistema de cloração. A água deve possuir grau de potabilidade de acordo com a Portaria MS n.º 518, de 25 de março de 2004, ou a que vier substituí-la. Todos os serviços devem ser providos de reservatórios de água (caixa d’água) com capacidade mínima correspondente ao consumo de dois dias ou mais, em função da confiabilidade do sistema.
Os reservatórios, quando subterrâneos, devem ser protegidos contra infiltrações de qualquer natureza e dispor de tampa para facilitar o acesso à inspeção e limpeza.
Recomenda-se efetuar a limpeza periódica dos reservatórios e a análise da qualidade da água, por firmas idôneas, a cada seis meses.
Instalações hidrossanitárias:
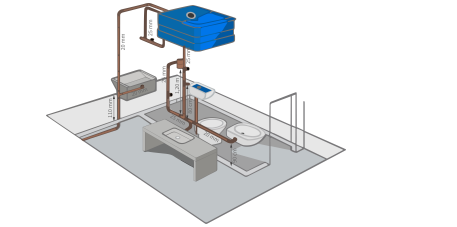
Como deve ser a instalação de:
Aguá:
As instalações de água fria para os serviços odontológicos devem ser projetadas, executadas, testadas e mantidas em conformidade com a norma ABNT NBR 5626 – Instalação predial de água fria. Caso utilizadas, as instalações de água quente devem seguir o preconizado na norma ABNT NBR 7198 – Projeto e execução de instalações prediais de água quente.
Sanitária:
As instalações sanitárias devem ser providas de, no mínimo, vaso sanitário e lavatório. Junto aos lavatórios deve existir sempre um recipiente ou equipamento para dispensação de sabão líquido, além de recursos para secagem das mãos (porta papel-toalha) e lixeira com tampa, acionada por pedal.
Devem ser instalados dentro do consultório, no mínimo, um lavatório exclusivo para a lavagem das mãos e uma pia com bancada para a lavagem do instrumental com distância compatível entre elas, ou barreira para que respingos da pia para lavagem do instrumental não contamine a de lavagem de mãos. Nos ambientes que executem procedimentos, os lavatórios devem possuir torneiras ou comandos do tipo que dispensem o contato das mãos quando da abertura e fechamento da água, e recipiente com anti-séptico para a higienização das mãos.
Esgoto:
As instalações para esgoto sanitário devem ser projetadas, executadas, testadas e mantidas em conformidade com a norma ABNT NBR 8160 – Sistemas prediais de esgoto sanitário – Projeto e execução.
Caso a região onde o serviço odontológico estiver localizado tenha rede pública de coleta e tratamento de esgoto, todo o esgoto pode ser lançado nessa rede sem qualquer tratamento. Não havendo rede de coleta e tratamento, todo o esgoto terá que receber tratamento antes de ser lançado em rios, lagos, etc.
Deve ser prevista a instalação de pontos de coleta dos efluentes líquidos para captação de detritos dos equipamentos, lavatórios, pias, torneiras, ralos e pontos de dreno para o sistema de vácuo do serviço odontológico.
O sistema de esgoto deve ser projetado com desnível suficiente para escoar todo o volume de detritos apenas pela ação da gravidade, ou seja, diferencial de altura constante em todo o percurso. A tubulação utilizada deve possuir, no mínimo, 40 mm de diâmetro.
Proteção radiológica:

As instalações para as salas de raios X de serviços odontológicos, devem ser executadas conforme as recomendações da Portaria SVS/MS n.º 453, de 01 de junho de 1998, ou a que vier substituí-la.
Gases medicinais:

As instalações de gases medicinais para os serviços odontológicos devem ser executadas conforme as recomendações da RDC/Anvisa n.º 50, de 21 de fevereiro de 2002, e da norma ABNT NBR 12.188 – Sistemas centralizados de oxigênio, ar comprimido, óxido nitroso e vácuo para uso medicinal em estabelecimentos de saúde.
Além disso, devem seguir as seguintes recomendações referentes à utilização de cilindros de gases medicinais:
- Os cilindros de gases medicinais devem ser armazenados em um local ventilado de forma natural, protegidos, mantidos na posição vertical e devem possuir dispositivos de segurança de forma a evitar quedas ou tombamentos. Os cilindros e as mangueiras devem possuir cores diferenciadas e facilmente identificáveis. As conexões para as linhas dos diferentes tipos de gases não podem ser intercambiáveis, devendo possuir dimensões diferenciadas, de forma a evitar trocas indevidas dos cilindros;
- Os cilindros de gases medicinais devem ser transportados na posição vertical, em carrinhos específicos utilizados para transporte de cilindros de gases medicinais, equipados com sistemas de suporte e fixação do cilindro, de forma a evitar quedas.
Observação:
O compressor de ar do equipo odontológico não deve ser instalado no banheiro; deve estar localizado em lugar arejado, de preferência fora do consultório. As boas práticas de projeto recomendam que ele seja instalado em ambiente com tomada externa de ar e que possua proteção para combater a repercussão acústica causada pelo motor. Atualmente, existem compressores de ar silenciosos que podem permanecer dentro da sala clínica e que são providos de filtros de ar coalescentes, com maior capacidade de filtração, fazendo maior purificação do ar comprimido.
Caso seja instalado em ambiente sem captação direta de ar externo, o compressor deverá estar acoplado através de duto à tomada direta de ar externo, caracterizando uma ventilação forçada. A instalação de filtros de ar bactericidas e mais finos no compressor não é recomendada. O equipamento não possui capacidade para vencer a barreira que seria criada pela instalação dos filtros adequados, para garantir as condições da qualidade do ar a ser aspirado nesse ambiente.
Controle do ar e analgesia inalatória:
O serviço odontológico que realiza procedimentos sob analgesia inalatória, deve possuir sistema de exaustão para diluição de resíduos de gás anestésico, dimensionado por profissional especializado, de modo a prover, no mínimo, 20 trocas de ar por hora. O fluxo de ar deve ser unidirecional, partindo da zona respiratória do paciente ao piso, para, em seguida, ser exaurido ao meio externo.
O ar exaurido deve ser captado por grelhas de exaustão situadas na periferia do recinto, a 20 cm do piso e a 1 m da zona respiratória do paciente, e não deve retornar a outros ambientes do serviço odontológico, sendo expelido ao meio externo. É essencial também, que não haja recirculação do ar ambiente no local onde se realiza o procedimento de analgesia inalatória.
Caso as unidades estejam implantadas em pavimentos térreos, o ar exaurido não deve ser lançado em áreas com fluxo de pessoas, tais como: pátios, calçadas e outras áreas públicas. Sempre que possível, o ar de exaustão deve ser descarregado 2 m acima do telhado e com o jato na vertical, evitando-se risco ou incômodo para os edifícios vizinhos ou para o próprio edifício.
O aparelho de exaustão deve ser fixado em alvenaria, evitando-se sua instalação em esquadrias ou outras superfícies passíveis de vibração. A vibração e o nível de ruído gerado não devem exceder 35db. O sistema deve observar os níveis de ruídos estabelecidos pela norma ABNT NBR 6401.
Recomendações:
Recomenda-se o insuflamento de ar externo por meio de grelhas localizadas no teto que direcionam o fluxo de ar para baixo, garantindo a mistura correta e diluição do gás anestésico inutilizado.
Poderá ser adotado o controle de temperatura, visando garantir condições mínimas de conforto ao paciente e à equipe odontológica. O insuflamento do ar condicionado no ambiente deve ser projetado de modo a reduzir ao máximo a indução do ar ambiente, possibilitando que o ar introduzido na parte central do recinto gere o mínimo de turbulência. Não é permitida a instalação de equipamentos que apresentem insuflamento e retorno de ar na mesma unidade, fazendo circular o ar pelo recinto e causando interferências no fluxo unidirecional.
No caso de sistema central de ar condicionado, o ar dos consultórios não deve, em qualquer hipótese, retornar ao sistema. Esse sistema deve considerar a carga térmica gerada no processo de exaustão e troca mínima de ar (20 trocas por hora), bem como as características ambientais locais.
Não é permitida, a instalação de equipamentos que apresentem insuflamento e retorno de ar na mesma unidade, fazendo circular o ar pelo recinto e causando interferências na direção do fluxo.
No próximo capitulo o assunto sera como é o funcionamento dos serviços odontológicos.
2 Funcionamento dos serviços Odontológicos:
Equipe Odontológica:

A organização de um trabalho em equipe, conta com a cooperação e visão integrada do usuário, numa tarefa diária complexa. O que se pretende é alcanças os objetivos na prática diária que visa a melhoria da qualidade, possibilitando um melhor atendimento, conferindo boas condições de trabalho à equipe odontológica e diminuindo os riscos da exposição aos agentes inerentes à prática de trabalho em Odontologia.
A evolução da prática odontológica e os avanços tecnológicos propiciaram a formação de uma equipe de trabalho composta pelo Cirurgião-dentista (CD), pelo Técnico em higiene dental (THD) e pelo Auxiliar de consultório dentário (ACD), que desempenham suas funções diretamente com o cirurgião-dentista ou sob sua supervisão e coordenação, realizando funções intra e extra-orais.
Complementam a equipe, o Técnico em prótese dentária (TPD) e o Auxiliar em prótese dentária (APD). São esses profissionais que atuam em laboratórios, os quais respondem pela confecção dos trabalhos de prótese dentária, em decorrência da terapêutica indicada pelo cirurgião-dentista, sendo vetado o atendimento direto ao paciente.
Licença ou alvará:

A Licença ou Alvará de Funcionamento é o documento expedido pela Vigilância Sanitária Estadual ou Municipal que autoriza o funcionamento dos serviços.
Esse documento deve ser solicitado antes do início das atividades ou quando houver alterações de: endereço, da própria atividade, do processo produtivo ou da razão social e, ainda, quando tiver ocorrido fusão, cisão ou incorporação societária.
A emissão e renovação da Licença ou Alvará de Funcionamento é um processo descentralizado, realizado pelos estados e municípios e, portanto, definido de acordo com a legislação local. Cada Estado define o trâmite legal e documental, assim como a sua validade.
Neste contexto, o responsável técnico pelo serviço odontológico, deve entrar em contato com a vigilância sanitária local (estadual ou municipal) junto à qual irá requerer a Licença ou Alvará de Funcionamento.
Documentação odontológica:
A documentação odontológica referente ao atendimento do paciente, é um instrumento de garantia da qualidade do tratamento e deve basear-se em normas legais e éticas.
Prontuário Clínico:

O prontuário clínico é um documento fundamental e obrigatório. É composto de toda a documentação produzida em função do tratamento dentário, como: fichas clínicas, radiografias, modelos, traçados, cópias de receitas, descrição dos procedimentos, etc.
O Conselho Federal de Odontologia (CFO), por meio do Parecer n.°125/92, apresenta as normas e os padrões para elaboração do prontuário clínico odontológico, devendo ser usado, para identificação dos elementos dentários, o Sistema Decimal da Federação Dentária Internacional.
O prontuário está sujeito a implicações legais e deve ser corretamente preenchido e arquivado. Segundo o Parecer CFO nº. 125/92, a posse do prontuário é do paciente e sua guarda é do profissional, devendo ser arquivado, por no mínimo, dez anos após o último atendimento.
O prontuário deve ser legível, podendo ser manuscrito, datilografado ou digitado; além disso, deve conter:
- Nome completo de todos os cirurgiões-dentistas que atenderam o paciente, com o registro no Conselho Regional de Odontologia (CRO) e endereço comercial.
- Identificação do paciente: nome completo, naturalidade, estado civil, sexo, local e data do nascimento, profissão, endereço comercial e residencial.
- História clínica: queixa principal, hábitos, história atual da doença e antecedentes pessoais e familiares.
- Exame clínico: descrição do estado bucal e anotação dos procedimentos realizados anteriormente.
- Exames complementares: radiológicos, laboratoriais e outros devidamente identificados.
- Plano de tratamento: descrição dos procedimentos propostos, relatando os materiais a serem utilizados, os dentes e as áreas envolvidas. Deve ser fornecido ao paciente e ter uma cópia arquivada.
- Evolução do tratamento: anotação dos procedimentos realizados.
- Orçamento do tratamento: deve ser fornecido ao paciente e ter uma cópia arquivada.
- Assinaturas do paciente e do profissional atendente: esse procedimento é fundamental a cada atendimento, pois caracteriza o aceite do que foi proposto, ficando o registro com mútua responsabilidade.
- No caso do atendimento a pacientes menores de idade, deverá constar um termo de autorização assinado pelos pais ou responsável legal.
Atestado Odontológico:

O exercício das atividades profissionais privativas do cirurgião-dentista só é permitido com a observância do disposto na Lei n° 4.324, de 14.04.64 , na Lei n° 5.081, de 24.08.66, no Decreto nº 68.704, de 03.06.71; e na Resolução CFO-185/93. De acordo com essas normas, compete ao cirurgião dentista atestar, no setor de sua atividade profissional, estados mórbidos e outros, inclusive, para justificação de faltas ao emprego.
Cabe salientar que, o atestado firmado sem a necessidade por qualquer profissional da área da saúde, constitui crime previsto no Código Penal Brasileiro Capítulo III, Art. 299; omitir, em documento público ou particular, declaração que dele devia constar, ou nele inserir ou fazer inserir declaração falsa ou diversa da que devia ser escrita, com o fim de prejudicar direito, criar obrigação ou alterar a verdade sobre fato juridicamente relevante.
Para os profissionais da área odontológica, além do disposto no Código Penal, o Código de Ética Odontológica, em seu Artigo 6º define como infração ética: fornecer atestado que não corresponda à veracidade dos fatos codificados (CID) ou dos que não tenha participado.
O atestado odontológico deve ser redigido em papel timbrado ou receituário, contendo a identificação do paciente, do profissional, com sua assinatura, o número do seu registro profissional junto ao CRO e carimbo. Deve, ainda, trazer a data e o horário do atendimento, o Código Internacional da doença (CID) e o período de repouso ou de afastamento das atividades rotineiras que o paciente necessita.
Receitas:

Podem ser manuscritas, datilografadas ou informatizadas, devendo ser escritas por extenso, em língua portuguesa, e ser legíveis, contendo:
- Identificação do profissional prescritor, com o número da inscrição profissional junto ao CRO, endereço completo e telefone do consultório ou instituição a que pertence;
- Identificação do paciente, com nome completo e endereço;
- Prescrição (uso interno ou externo, fórmula ou nome do princípio ativo do medicamento, dosagem, quantidade, posologia ou modo de usar), com assinatura e carimbo do profissional prescritor.
A prescrição de medicamentos sujeitos a controle especial (entorpecentes, psicotrópicos e outros) deve seguir as disposições da Portaria SVS/MS n° 344, de 12 de maio de 1998 - Regulamento técnico sobre substâncias e medicamentos sujeitos a controle especial – e suas atualizações, devendo ser observados os seguintes critérios:
- Devem ser prescritos com Notificação de Receita (receituário especial), que será retida quando de sua dispensação, em conformidade com a lista a que pertencem (A1, A2, A3, B1, B2, C1, C2, C3);
- A Notificação de Receita deverá estar preenchida de forma legível, sendo a quantidade em algarismos arábicos e por extenso, sem emenda ou rasura;
- Nos casos de roubo, furto ou extravio de parte ou de todo o talonário da Notificação de Receita, fica obrigado o responsável a informar o fato, imediatamente, à autoridade sanitária local, apresentando o respectivo Boletim de Ocorrência Policial (B.O.).
A Notificação de Receita deverá ser impressa e conter as seguintes características:
- Sigla da Unidade da Federação;
- Identificação numérica fornecida pela autoridade sanitária competente dos Estados, Municípios e Distrito Federal.
- Identificação do emitente: nome do profissional, com sua inscrição no Conselho Regional com a sigla da respectiva Unidade da Federação ou nome da instituição, endereço completo e telefone;
- Identificação do usuário: nome e endereço completo do paciente;
- Nome do medicamento ou da substância, prescrito sob a forma de Denominação Comum Brasileira (DCB), dosagem ou concentração, forma farmacêutica, quantidade (em algarismos arábicos e por extenso) e posologia;
- Data da emissão;
- Assinatura do prescritor: quando os dados do profissional estiverem devidamente impressos no campo do emitente, este poderá apenas assinar a Notificação de Receita. No caso de o profissional pertencer a uma instituição ou estabelecimento hospitalar, deverá identificar a assinatura com carimbo, constando a inscrição no Conselho Regional, ou manualmente, de forma legível;
- Identificação do comprador: nome completo, número do documento de identidade, endereço completo e telefone;
- Identificação do fornecedor: nome e endereço completo, nome do responsável pela dispensação e data do atendimento;
- Identificação da gráfica: nome, endereço e CNPJ impressos no rodapé de cada folha do talonário. Deverá constar, também, a numeração inicial e final, concedidas ao profissional ou instituição e o número da autorização para confecção de talonários emitida pela Vigilância Sanitária local.
I - Notificação de Receita B (Receituário Azul):
Segundo a Portaria SVS/MS n° 344, de 12 de maio de 1998 - Regulamento técnico sobre substâncias e medicamentos sujeitos a controle especial, pertencem a este grupo os medicamentos constantes nas listas B1 (psicotrópicos) e B2 (psicotrópicos anorexígenos). A notificação de receita B (talonário) deverá ser impressa às expensas do profissional ou instituição interessada.
A notificação de receita B poderá conter prescrição de apenas uma substância e terá validade por um período de trinta dias, contados a partir de sua emissão, e somente dentro da Unidade Federativa que concedeu a numeração. Poderá conter no máximo cinco ampolas e, para as demais formas farmacêuticas, a quantidade para o tratamento correspondente a no máximo sessenta dias.
II - Notificações de Receitas A (Receituário Amarelo) e C (Receituário Branco):
As notificações de receitas A (receituário amarelo) e C (receituário branco), em duas vias, devem seguir as orientações da Portaria SVS/MS n.° 344, de 12 de maio de 1998 - Regulamento técnico sobre substâncias e medicamentos sujeitos a controle especial e suas atualizações, ou a que vier substituí-la.
Notificação Compulsória:
Segundo o artigo 8º da Lei n.º 6.259, de 30 de outubro de 1975, é dever de todo cidadão comunicar à autoridade sanitária local a ocorrência de fato comprovado ou presumível de casos de doença transmissível, sendo obrigatória a médicos e outros profissionais de saúde no exercício de sua profissão, bem como aos responsáveis por organizações e estabelecimentos públicos e particulares de saúde e de ensino, a notificação de casos suspeitos ou confirmados das doenças de notificação.
A Portaria nº 1943, de 18 de outubro de 2001, definiu a relação de doenças de notificação compulsória para todo o território nacional e a Portaria nº 33, de 14 de julho de 2005, incluiu mais de quatro doenças à relação de notificação compulsória, definiu agravos de notificação imediata e a relacionou aos resultados laboratoriais que devem ser notificados pelos laboratórios de referência nacional. Segue abaixo, lista de agravos de notificação compulsória:

Observação: a ocorrência de agravo inusitado à saúde, independentemente de constar da Lista Nacional de Agravos de Notificação Compulsória, deverá também ser notificado imediatamente às autoridades sanitárias.
Veja no próximo capitulo precauções que devem ser tomadas e riscos ocupacionais existentes na prática diária do trabalho.
3 Precauções e riscos ocupacionais:
Introdução:
O profissional de saúde encontra-se exposto a diversos riscos na sua prática diária, sendo que, para minimizar, prevenir ou reduzir estes riscos, é necessária a adoção de medidas de precauções-padrão.
Precauções-padrão ou básicas são medidas de prevenção que devem ser utilizadas independente de diagnóstico confirmado ou presumido de doença infecciosa transmissível no indivíduo-fonte.
As seguintes medidas devem ser adotadas na assistência a todos os pacientes:
- Utilizar Equipamentos de Proteção Individual – EPIs;
- Lavar as mãos antes e após o contato com o paciente e entre dois procedimentos realizados no mesmo paciente;
- Manipular cuidadosamente o material perfuro-cortante;
- Não reencapar, entortar, quebrar ou retirar as agulhas das seringas. Se o paciente precisar de complementação anestésica de uma única seringa, a agulha pode ser reencapada pela técnica de deslizar a agulha para dentro da tampa deixada sobre uma superfície (bandeja do instrumental ou mesa auxiliar);
- Transferir os materiais e artigos, durante o trabalho a quatro mãos, com toda a atenção e, sempre que possível, utilizando-se uma bandeja;
- Manter as caixas de descarte dispostas em locais visíveis e de fácil acesso e não preenchê-las acima do limite de 2/3 de sua capacidade total;
- Efetuar o transporte dos resíduos com cautela para evitar acidentes.
- Não afixar papéis em murais utilizando agulhas;
- Descontaminar as superfícies com desinfetantes preconizados pelo Controle de Infecção, caso haja presença de sangue ou secreções potencialmente infectantes;
- Submeter os artigos utilizados à limpeza, desinfecção e/ou esterilização, antes de serem utilizados em outro paciente;
- Não tocar os olhos, nariz, boca, máscara ou cabelo durante a realização dos procedimentos ou manipulação de materiais orgânicos, assim como não se alimentar, beber ou fumar no consultório;
- Manter os cuidados específicos na coleta e manipulação das amostras de sangue;
- Durante os procedimentos (com luvas), não atender telefones, abrir portas usando a maçaneta nem tocar com as mãos em locais passíveis de contaminação.
Imunização Dos Profissionais De Saúde:
Os profissionais da área da saúde, por estarem mais expostos, possuem um risco elevado de aquisição de doenças infecciosas, devendo estar devidamente imunizados. O profissional deve estar atento às características da região e da população a ser atendida, pois diferentes vacinas podem ser indicadas.
Caso haja alguma contra-indicação ao uso das vacinas disponíveis na rede pública, o profissional poderá recorrer aos Centros de Referência em Imunobiológicos Especiais.
Vacinas:
As vacinas mais importantes para os profissionais da Odontologia são contra hepatite B, influenza, tríplice viral e dupla tipo adulto. Essas vacinas devem ser preferencialmente administradas nos serviços públicos de saúde ou na rede credenciada para a garantia do esquema vacinal, do lote e da conservação adequada.
Vacina Contra a Febre Amarela:
Deve ser efetuada nos residentes e viajantes de áreas endêmicas (estados do Acre, Amapá, Amazonas, Distrito Federal, Goiás, Maranhão, Mato Grosso, Mato Grosso do Sul, Pará, Rondônia, Roraima e Tocantins e algumas regiões dos estados da Bahia, Minas Gerais, Paraná, Piauí, Rio Grande do Sul, Santa Catarina e São Paulo). Uma dose de reforço é necessária a cada dez anos. No caso de deslocamento para essas áreas, a vacinação deve ser feita até dez dias antes da viagem.
Vacinas Contra Influenza e contra Pneumococos:
Atuam contra gripe e pneumonia, respectivamente, e requerem uma dose a cada ano para gripe e reforço após cinco anos para pneumonia.
Doses das vacinas:
Vacina SRC (Tríplice Viral) contra Sarampo, Caxumba e Rubéola:
Deve ser feita em dose única.
Vacina BCG - ID (Contra Tuberculose):
Em dose única para aqueles que não forem reagentes ao teste tuberculínico.
Vacina DT (Dupla Adulto) Contra Difteria e Tétano:
Em três doses no esquema básico. Requer uma dose de reforço a cada dez anos, antecipada para cinco anos em caso de gravidez ou acidente com lesões graves.
Vacina Contra Hepatite B:
Deve ser feita em três doses, em períodos de zero, um e seis meses de intervalo; dois meses após o esquema vacinal completo, recomenda-se a realização de testes sorológicos para verificar a soroconversão das pessoas vacinadas. Doses de reforço não têm sido recomendadas, sendo indicada a realização de testes sorológicos para avaliar a manutenção da imunidade. Os indivíduos que não responderem ao primeiro esquema vacinal, deverão ser submetidos à revacinação com as três doses da vacina.
Riscos Ocupacionais:
São considerados riscos ocupacionais a possibilidade de perda ou dano e a probabilidade de que tal perda ou dano ocorra. Implica, pois, a probabilidade de ocorrência de um evento adverso. Os riscos mais frequentes a que estão sujeitos os profissionais que atuam em assistência odontológica são os físicos, os químicos, os ergonômicos, os mecânicos ou de acidente, os advindos da falta de conforto e higiene e os biológicos.
Riscos Físicos:

São agente com exposição dos profissionais a agentes físicos (ruído,
- Vibração;
- Radiação ionizante e não-ionizante;
- Temperaturas extremas;
- Iluminação deficiente ou excessiva;
- Umidade.
São causadores desses riscos:
Caneta de alta rotação, compressor de ar, equipamento de RX, equipamento de laser, fotopolimerizador, autoclave, condicionador de ar, etc.
Procedimento para minimizar os riscos físicos:
Os seguintes procedimentos devem ser adotados, a fim de minimizar os riscos físicos a que estão submetidos os profissionais de Odontologia:
- Utilizar protetores auriculares;
- Usar óculos de proteção para os procedimentos odontológicos, o manuseio de equipamentos que possuem luz alógena e o laser;
- Utilizar equipamentos de proteção radiológica, inclusive para os pacientes;
- Manter o ambiente de trabalho com iluminação eficiente;
- Proteger o compressor de ar com caixa acústica;
- Tomar cuidado ao manusear os instrumentais com temperatura elevada;
- Manter o ambiente arejado e ventilado, proporcionando bem-estar.
Risco químico:

É a a exposição os profissionais a agentes químicos como:
- Poeiras;
- Névoas;
- Vapores;
- Gases;
- Mercúrio;
- Produtos químicos em geral.
Os principais causadores desse risco são: amalgamadores, desinfetantes químicos (álcool, glutaraldeído, hipoclorito de sódio, ácido peracético, clorexidina, entre outros) e os gases medicinais (óxido nitroso e outros).
Procedimentos para minimizar o risco químico:
O risco químico pode ser minimizado utilizando-se dos seguintes procedimentos:
- Limpar a sujidade do chão, utilizando pano umedecido para evitar poeiras;
- Utilizar Equipamentos de Proteção Individual – EPIs (luvas, máscaras, óculos e avental impermeável) adequados para o manuseio de produtos químicos desinfetantes;
- Usar EPI completo durante o atendimento ao paciente e disponibilizar óculos de proteção ao mesmo para evitar acidentes com produtos químicos;
- Utilizar somente amalgamador de cápsulas;
- Acondicionar os resíduos de amálgama em recipiente inquebrável, de paredes rígidas, contendo água suficiente para cobri-los, e encaminhá-los para coleta especial de resíduos contaminados;
- Armazenar os produtos químicos de maneira correta e segura, conforme instruções do fabricante, para evitar acidentes;
- Fazer manutenção preventiva das válvulas dos recipientes contendo gases medicinais.
Risco ergonômico:
Causado por agentes ergonômicos como postura incorreta, ausência do profissional auxiliar e/ou técnico, falta de capacitação do pessoal auxiliar, atenção e responsabilidade constantes, ausência de planejamento, ritmo excessivo, atos repetitivos, entre outros.
Procedimentos para minimizar o risco ergonômico:
Para minimizar o risco ergonômico, devem ser observadas as seguintes recomendações:
- Organizar o ambiente de trabalho;
- Realizar planejamento do atendimento diário;
- Trabalhar preferencialmente em equipe;
- Proporcionar à equipe de trabalho capacitações permanentes;
- Incluir atividades físicas diárias em sua rotina;
- Realizar exercícios de alongamento entre os atendimentos, com a orientação de profissional da área;
- Valorizar momentos de lazer com a equipe.
Risco mecânico ou de acidente:

Exposição da equipe odontológica a agentes mecânicos ou que propiciem acidentes. Entre os mais frequentes, podemos citar:
- Espaço físico subdimensionado;
- Arranjo físico inadequado;
- Instrumental com defeito ou impróprio para o procedimento;
- Perigo de incêndio ou explosão;
- Edificação com defeitos;
- Improvisações na instalação da rede hidráulica e elétrica;
- Ausência de EPI.
Procedimentos para minimizar o risco mecânico ou de acidentes:
- Adquirir equipamentos com registro no MS, preferencialmente modernos, com desenhos respeitando a ergonomia;
- Instalar os equipamentos em área física adequada, de acordo com a RDC 50/2002 da Anvisa;
- Utilizar somente materiais, medicamentos e produtos registrados na Anvisa;
- Manter instrumentais em número suficiente e com qualidade para o atendimento aos pacientes;
- Instalar extintores de incêndio obedecendo ao preconizado pela NR-23 e capacitar a equipe para sua utilização;
- Realizar manutenção preventiva e corretiva da estrutura física, incluindo instalações hidráulicas e elétricas;
- Em clínicas odontológicas com aporte maior de funcionários, implantar o Programa de Prevenção de Riscos Ambientais - PPRA, de acordo com a NR-9.
Riscos pela falta de conforto e higiene:

Exposição do profissional a riscos por ausência de conforto no ambiente de trabalho e a riscos sanitários. Podemos citar alguns desses riscos:
- Sanitário em número insuficiente e sem separação por sexo;
- Falta de produtos de higiene pessoal como: sabonete líquido e toalha descartável nos lavatórios;
- Ausência de água potável para consumo;
- Não fornecimento de uniformes;
- Ausência de ambientes arejados para lazer e confortáveis para descanso;
- Ausência de vestiários com armários para a guarda de pertences;
- Falta de local apropriado para lanches ou refeições;
- Falta de proteção contra chuva.
Procedimentos para minimizar o risco pela falta de conforto e higiene:
Proporcionar à equipe condições de higiene, de conforto e de salubridade no ambiente de trabalho, de acordo com a NR-24.
Risco biológico:

Considera-se risco biológico a probabilidade da ocorrência de um evento adverso em virtude da presença de um agente biológico. Sabe-se que as exposições ocupacionais a materiais biológicos potencialmente contaminados constituem um sério risco aos profissionais da área da saúde nos seus locais de trabalho. Estudos desenvolvidos nesta área mostram que os acidentes envolvendo sangue e outros fluidos orgânicos correspondem às exposições mais frequentemente relatadas.
O próximo assunto o tema será as vias de transmissão e como diminuir esses riscos.
4 Principias vias de transmissão e como diminuir esses riscos:
Vias de transmissão:
Transmissão por via aérea:

O ambiente odontológico, pelas suas particularidades, possibilita que o ar seja uma via potencial de transmissão de microorganismos, por meio das gotículas e dos aerossóis, que podem contaminar diretamente o profissional ao atingirem a pele e a mucosa, por inalação e ingestão, ou indiretamente, quando contaminam as superfícies.
As gotículas e os aerossóis são gerados durante a tosse, espirro e fala, ou são provenientes dos instrumentos rotatórios, seringas tríplices, equipamentos ultra-sônicos e por jateamento. As gotículas são consideradas de tamanho grande e podem atingir até um metro de distância. Por serem pesadas, rapidamente se depositam nas superfícies. Os aerossóis são partículas pequenas, que podem permanecer suspensas no ar durante horas e ser dispersas a longas distâncias, atingindo outros ambientes, carreadas por correntes de ar.
Procedimentos para diminuir o risco de transmissão aérea:
- Usar dique de borracha, sempre que o procedimento permitir;
- Usar sugadores de alta potência;
- Evitar o uso da seringa tríplice na sua forma spray, acionando os dois botões ao mesmo tempo;
- Regular a saída de água de refrigeração;
- Higienizar previamente a boca do paciente mediante escovação e/ou bochecho com anti-séptico;
- Manter o ambiente ventilado;
- Usar exaustores com filtro HEPA;
- Usar máscaras de proteção respiratórias;
- Usar óculos de proteção;
- Evitar contato dos profissionais suscetíveis com pacientes suspeitos de sarampo, varicela, rubéola e tuberculose.
Principais doenças transmissíveis por vias aérea:
Doença meningocócica:
Pode se apresentar de forma benigna, caracterizada por febre ou bacteremia, simulando uma infecção respiratória ou virose exantemática. Pode evoluir para um quadro mais grave, a exemplo da septicemia (meningococcemia).
Caracterizada por mal-estar súbito, febre alta, calafrios, prostração, acompanhada de manifestações hemorrágicas (petéquias e equimoses), ou ainda sob a forma de meningite com ou sem a meningococcemia, de início súbito, com febre, cefaléia intensa, náuseas, vômitos, sendo que o paciente pode apresentar-se consciente, sonolento, torporoso ou em coma. O principal transmissor é o portador assintomático e a transmissão ocorre pelas secreções da orofaringe, por contaminação cruzada.
Gripe ou Influenza:
Doença contagiosa aguda do trato respiratório, de natureza viral e distribuição global. Classicamente se apresenta com início abrupto de febre alta, em geral acima de 38ºC, seguida de mialgia, dor de garganta, prostração, dor de cabeça e tosse seca.
Mononucleose:
Síndrome infecciosa que acomete principalmente indivíduos de 15 a 25 anos. Essa infecção pode ser assintomática ou apresentar-se com febre alta, dor ao deglutir, tosse, artralgias, adenopatia cervical posterior simétrica que pode se generalizar, esplenomegalia, hepatomegalia discreta e raramente com icterícia, erupção cutânea e ou comprometimento da orofaringe sob a forma de faringo-amigdalite exudativa.
Modo de transmissão: contato com secreções orais (saliva), sendo rara a transmissão por meio da transfusão sangüínea ou contato sexual.
Rubéola e Sarampo:
Doenças virais exantemáticas e agudas, muito comuns na infância e adolescência, podendo acometer os adultos. Apresentam sintomatologias como febre, linfadenopatia, exantema generalizado, coriza e tosse. Muitas vezes é necessário recorrer ao exame sorológico para diferenciá-las.
A ocorrência de rubéola em gestantes pode ocasionar complicações ao feto, como más-formações ou óbito fetal (síndrome da rubéola congênita).
Modo de transmissão: é o contato com secreções nasofaríngeas de pessoas infectadas.
Imunização: é uma importante barreira para quebrar a cadeia epidemiológica.
Tuberculose:
Doença infecciosa que atinge principalmente o pulmão, causada por Mycobacterium tuberculosis. Apresenta como principais sintomas tosse persistente, febre vespertina, emagrecimento, prostração e algumas vezes hemoptise, sendo transmitida pela fala, tosse e espirro.
Modo de transmissão: é transmitida por sangue e outros fluidos orgânicos.
Importante:
Na prática odontológica é comum a manipulação de sangue e outros fluidos orgânicos, que são as principais vias de transmissão do HIV e dos vírus das hepatites B (HBV) e C (HCV).
As exposições que podem trazer riscos de transmissão são definidas como:
- Percutânea - lesão provocada por instrumentos perfurantes e cortantes;
- Mucosa - contato com respingos na face envolvendo olhos, nariz e boca;
- Cutânea - contato com pele com dermatite ou feridas abertas;
- Mordeduras humanas - lesão que deve ser avaliada tanto para o indivíduo que a provocou quanto para aquele que tenha sido exposto (consideradas como exposição de risco quando há presença de sangue).
Procedimentos para diminuir o risco de transmissão por sangue e outros fluídos orgânicos:
- Ter a máxima atenção durante a realização dos procedimentos;
- Não utilizar os dedos como anteparo durante a realização de procedimentos que envolvam materiais perfurocortantes;
- Não reencapar, entortar, quebrar ou retirar as agulhas da seringas com as mãos;
- Não utilizar agulhas para fixar papéis;
- Desprezar todo material perfuro cortante, mesmo que estéril, em recipiente com tampa e resistente a perfuração.
- Colocar os coletores específicos para descarte de material perfuro cortante próximo ao local onde é realizado o procedimento e não ultrapassar o limite de dois terços de sua capacidade total;
- Fazer o uso do EPI completo.
Principais doenças transmissíveis por sangue e outros fluidos orgânicos:
O que são as Hepatites:
As hepatites são infecções que acometem o fígado e podem ser causadas por pelo menos cinco tipos diferentes de vírus: A, B, C, D e E, sendo mais comuns os três primeiros. Apresenta um período prodrômico, com febrículas, anorexia, náuseas e às vezes vômitos e diarreia. Pode haver cefaleia, mal-estar, astenia e fadiga. Na fase clínica normalmente há uma redução dos sintomas e surge icterícia, hepatoesplenomegalia dolorosa e discreta. As hepatites podem ser também subclínicas. Outros agentes virais, como o vírus da mononucleose, o citomegalovírus, o vírus da rubéola e do herpes também podem causar quadro clínico semelhante ao das hepatites.
Hepatite A:
A fonte de transmissão é o próprio homem e a transmissão é direta, pelas mãos, água ou alimentos contaminados. O vírus pode manter sua infectividade por algumas semanas em temperatura ambiente. O profissional de saúde com hepatite A deve ser afastado do trabalho até uma semana após a regressão da icterícia.
Hepatite B:
As principais vias de transmissão do vírus da hepatite B (HBV) são a parenteral, a sexual e a vertical, em que o vírus é transmitido pela mãe ao recém-nascido no momento do parto. O risco de contaminação pelo HBV está relacionado, principalmente, ao grau de exposição ao sangue no ambiente de trabalho, e também à presença ou não do antígeno HBeAg no paciente-fonte.
Exposições percutâneas:
Em exposições percutâneas, o risco de contaminação pelo HBV varia de 6 a 30%, sendo menor no contato com pele íntegra e maior nas exposições percutâneas por material contaminado, cuja fonte seja positiva para HBV e com a presença de HBeAg (o que reflete uma alta taxa de replicação viral e, portanto, uma maior quantidade de vírus circulante). O risco de hepatite clínica varia de 22 a 31% e o da evidência sorológica de infecção varia de 37 a 62%. Quando o paciente-fonte apresenta somente a presença de HBsAg, o risco de hepatite clínica varia de 1 a 6% e o de soroconversão de 23 a 37%. O vírus da hepatite B tem sido encontrado também em outros fluidos corpóreos, como leite materno, líquido biliar, fluido cérebro-espinhal, saliva, sêmen, suor e fluido sinovial (intra-articular).
A saliva é um fluido que vem sendo utilizado para o diagnóstico e estudos epidemiológicos das hepatites, principalmente a do tipo B. Estudos comprovam a infectividade da saliva e o risco de transmissão da infecção pelo fluido e pelo aerossol gerado em procedimentos odontológicos.
Apesar das exposições percutâneas serem um dos mais eficientes modos de transmissão do HBV, elas são responsáveis por uma minoria dos casos ocupacionais de hepatite B, provavelmente pela adoção de medidas de precaução-padrão e pela vacinação.
O HBV, em temperatura ambiente, pode sobreviver em superfícies por períodos de até uma semana. As infecções pelo HBV em profissionais de saúde, sem história de exposição não-ocupacional ou acidente percutâneo ocupacional, podem ser resultado de contato, direto ou indireto, com sangue ou outros materiais biológicos em áreas de pele não-íntegra, queimaduras ou em mucosas.
Riscos:
O risco de transmissão do vírus da hepatite C (HCV) está relacionado a exposições percutâneas ou mucosas, envolvendo sangue ou qualquer outro material biológico contendo sangue.
O risco estimado após exposições percutâneas com sangue sabidamente infectado pelo HCV é de 1,8% (variando de 0 a 7%). Um estudo demonstrou que os casos de contaminação só ocorreram em acidentes envolvendo agulhas com lúmen. O risco de transmissão em exposições a outros materiais biológicos, que não sejam o sangue, é considerado baixo. A transmissão do HCV a partir de exposições em mucosas é extremamente rara. Não existe vacina para prevenção desse tipo de hepatite, nem existem medidas específicas eficazes para redução do risco de transmissão após exposição ao HCV. Em contraste com o HBV, não há risco significativo de transmissão ambiental.
Síndrome da Imunodeficiência Adquirida (AIDS):
A Síndrome da Imunodeficiência Adquirida é caracterizada pela imunodepressão e pela destruição de linfócitos T4, que são células que acompanham a resposta imune do organismo, causando infecções graves oportunistas e neoplasias. Vários fatores podem interferir no risco de transmissão do HIV.
Sintomas:
Após a exposição ao vírus HIV podem surgir sintomas como febre alta, linfadenopatia, mialgia, artralgia, dor de garganta, hepatoesplenomegalia, exantema maculopapular e meningite linfocitária (com um período de duração de sete a catorze dias, mesmo com sorologia negativa – janela imunológica –, podendo manifestar-se até três a seis meses após contato com o vírus). Alguns casos poderão ser assintomáticos.
Meio de transmissão:
Para causar infecção, o vírus HIV requer transmissão parenteral, contato com a mucosa ou lesões de pele. O vírus não sobrevive por longos períodos fora do corpo humano, podendo ser transmitido por meio do vírus livre, em secreções, ou associado a células vivas, em sangue ou derivados, leite ou sêmen.
No caso de transmissão do HIV por contato exclusivo com a saliva, até o momento não existe evidência epidemiológica. O vírus é encontrado em 20% dos portadores de HIV em concentrações abaixo de uma partícula infectante por mililitro de saliva, e aparentemente não guarda relação com a viremia do paciente. A baixa concentração viral na saliva, associada à atividade inibitória que essa secreção parece apresentar em relação ao HIV, resulta em risco pequeno. Entretanto, as precauções devem ser adotadas, pois no tratamento odontológico há possibilidade de contato com sangue e de acidentes com artigos perfurocortantes. Estudos realizados estimam, em média, que o risco de transmissão do HIV é de 0,3% (0,2 – 0,5%) em acidentes percutâneos e de 0,09% (0,006 – 0,5%) após exposições em mucosas.
Riscos por exposições:
O risco após exposições envolvendo pele não-íntegra não foi ainda precisamente quantificado, estimando-se que ele seja inferior ao risco das exposições em mucosas. Casos de contaminação ocupacional pelo HIV podem ser caracterizados como comprovados ou prováveis. De maneira geral, casos comprovados de contaminação por acidente de trabalho são definidos como aqueles em que há evidência documentada de soroconversão e sua demonstração temporal associada à exposição ao vírus.
No momento do acidente, os profissionais apresentam sorologia não-reativa, e durante o acompanhamento se evidencia sorologia reativa. Alguns casos, em que a exposição é inferida, mas não documentada, podem ser considerados como casos comprovados de contaminação quando há evidência de homologia da análise sequencial do DNA viral do paciente-fonte e do profissional de saúde.
O risco de exposição varia segundo o tipo de atividade exercida, do uso de medidas preventivas à exposição e da prevalência local de doenças. O risco de aquisição de doenças depende do tipo de exposição, da patogenicidade do agente infeccioso e da existência de profilaxia pós-exposição, bem como da prevalência local de doenças e da suscetibilidade do profissional de saúde.
Casos prováveis de contaminação:
Casos prováveis de contaminação são aqueles em que a relação causal entre a exposição e a infecção não pode ser estabelecida, porque a sorologia do profissional acidentado não foi obtida no momento do acidente. Os profissionais de saúde apresentam infecção e não possuem nenhum risco identificado para infecção diferente da exposição ocupacional, mas não foi possível a documentação temporal da soroconversão.
Transmissão pelo contato direto e indireto com o paciente:
A equipe odontológica está sujeita a diversas doenças adquiridas por meio do contato direto (mãos ou pele) ou indireto (superfícies ambientais ou itens de uso do paciente), devido à proximidade e ao tempo de exposição prolongado durante a realização dos procedimentos, devendo ser adotadas medidas de precauções padrão para com todos os pacientes.
Procedimentos para diminuir o risco de transmissão pelo contato direto e indireto com o paciente:
- Uso de EPIs;
- Higienização das mãos;
- Manter os cabelos presos;
- Desinfecção concorrente das secreções e dos artigos contaminados.
Principais doenças transmissíveis pelo contato direto e indireto com o paciente:
Herpes simples:
O herpes simples é causado pelo Herpesvirus hominus Tipo I. É um vírus associado a lesões de membranas mucosas e pele ao redor da cavidade oral, que pode permanecer em latência por longos períodos de tempo e sofrer reativação periódica, gerando doença clínica ou subclínica. As manifestações clínicas são distintas e relacionadas ao estado imunológico do hospedeiro.
Seu modo de transmissão é o contato íntimo com o indivíduo transmissor do vírus, a partir de superfície mucosa ou de lesão infectante.
Escabiose ou sarna:
É uma parasitose da pele causada por um ácaro cuja penetração deixa lesões em forma de vesículas, pápulas ou pequenos sulcos, sobre as quais ele deposita seus ovos. As manifestações clínicas são coceira intensa e lesões de pele causadas pela penetração do ácaro e pelas coçaduras. As áreas preferenciais da pele onde se visualizam essas lesões são: região interdigital, punhos, axilas, barriga, nádegas, seios e órgãos genitais masculinos. Nos idosos e crianças podem ocorrer no couro cabeludo, palmas das mãos e plantas dos pés. O modo de transmissão, além das relações sexuais, é o contato direto com roupas e doentes.
Pediculose ou piolho:
A pediculose da cabeça é uma doença parasitária, causada pelo piolho. Atinge principalmente crianças em idade escolar e mulheres e é transmitida pelo contato direto interpessoal ou pelo uso compartilhado de bonés, escovas de cabelo ou pentes de pessoas contaminadas.
Sua principal manifestação clínica é a coceira intensa no couro cabeludo, principalmente na parte de trás da cabeça, podendo atingir também o pescoço e a região superior do tronco, onde se observam pontos avermelhados semelhantes a picadas de mosquitos. Com a coçadura das lesões, pode ocorrer a infecção secundária por bactérias, levando inclusive ao surgimento de gânglios no pescoço.
Micose:
São infecções causadas por fungos, que precisam de tratamento em praticamente todos os casos para que se obtenha a cura. Os sinais e sintomas são bastante desconfortáveis e caracterizam-se por coceiras e alterações na pele, gerando lesões que se apresentam de forma variada, de acordo com o tipo de micose e extensão da doença. Além disso, a micose também predispõe o surgimento de outras doenças associadas, como infecções bacterianas.
As micoses podem ocorrer no couro cabeludo, na pele e nas unhas. Algumas formas de micose que comprometem a pele são a candidíase e a pitiríase versicolor. A onicomicose é a infecção das unhas, que ocorre com maior freqüência nos pés, mas também pode ocorrer nas mãos. As unhas podem sofrer espessamento, ter sua forma, aparência ou coloração alteradas, algumas vezes se tornam mais frágeis e quebradiças e, em outros casos, ficam endurecidas.
Podem ser contraídas em lugares quentes e úmidos como vestiários, boxe de banheiro, alguns ambientes profissionais em que prevalece a umidade ou ainda por questões higiênicas, aumento de sudorese, uso de tecidos sintéticos, etc. A transmissão direta pelos portadores de micose de unha não é comum.
Conjuntivites:
É uma doença ocular causada por vírus ou bactérias do tipo staphylococcus, streptococcus, haemophilus, entre outros. A duração da doença não tratada chega a duas semanas. Seu contato se dá por fômites inanimados ou contato direto pessoa a pessoa.
