Biossegurança no trabalho em odontologia
Noções Básicas da Gestão da Saúde e Segurança no Trabalho de Odontologia
1 Biossegurança no trabalho

O que é, e qual objetivo da biossegurança:
Biossegurança em Odontologia é o conjunto de procedimentos adaptados no consultório com o objetivo de dar proteção e segurança ao paciente, ao profissional e sua equipe.
O meio de prevenir prevenir a transmissão de doenças é cumprindo todas as medidas protetivas de biossegurança e fazendo o uso de EPI, fazer a desinfectação e esterilização dos instrumentais, manter o ambiente de trabalho sempre limpo a antissepsia e assepsia correta.
É de suma importância cumprir a regularização para ser eficaz a redução de riscos, infecções, e transmissões de infecciosas.
Manual da biossegurança:
Assepsia: é o método que elimina todo o microrganismo, ou seja, impede que um determinado lugar seja contaminado.
Antissepsia: método de inibição de microrganismo patogênicos. É realizado em tecido vivos (mãos, rosto e mucosas).
Limpeza: é a remoção da sujeira de qualquer superfície, reduzindo o número de microrganismos presentes. Esse procedimento deve obrigatoriamente ser realizado antes da desinfecção e/ou esterilização.
Desinfecção: é um processo que elimina microrganismos causadores de doenças, não atingindo esporos resistentes.
Esterilização: é um processo que elimina os microrganismos, incluindo fungos, vírus , bactérias e poros.
Classificação dos instrumentos e procedimentos:
Críticos: penetram tecidos estereis, cortando ou perfurando: agulhas, lamina de bisturi, instrumental de cirurgia e periodontia.
Semi- críticos: destinados ao contato com a pele não intacta ou com a mucosa integra, entretanto cortá-los ou perfurá- los : turbinas, micromotor, seringa tríplice, moldeiras, brocas, equipamentos respiratório.
Não- críticos: destinados ao contato com a pele integra: refletores, pote dapen, cubas ou aparelhos de pressão.
Procedimentos que devem ser feitos:
Críticos: deve ser feito a esterilização.
Semi- críticos: pode ser usado a esterilização ou desinfecção.
Não- críticos: é feito a desinfecção no instrumental.
Medidas de proteção:

Lavagem das mãos:
A ação mais importante mais importante para a prevenção e o controle de infeções. A pele é a mais povoada por microrganismo, sendo classificado em:
Transitório: presente na superfície da pele, facilmente removida com a lavagem das mãos adequadamente. Pode ser lavadas com água e sabão.
Residentes: presente nas camadas mais interna da pele e derme, exigindo o uso de escovação associada a substancias químicas para a remoção. É recomendado o iodo para a lavagem das mãos.
Observação:
As mãos devem ser lavadas:
- Antes e após o atendimento a cada paciente;
- Antes de colocas as luvas e imediatamente apos dua retirada;
- Quando as mãos forem contaminadas , em caso de acidente.
Lavagem antes de realizar os procedimentos de rotina:
- Retirar anéis, pulseiras e relógios.
- Ensaboar as mãos e antebraço, o sabão deve ser liquido.
- Enxague em água corrente.
- Seque com papel toalha.
Lavagem antes da realização de procedimentos cirúrgicos:
- Retirar anéis, pulseiras e relógios.
- Use sabão anti- séptico e escova com cerdas macias ou esponjas com solução anti- séptica.
- Escove unhas, dedos, palma e dorso das mãos e ante braço.
- Enxague com água corrente.
- Seque com compressas estereis.
- Por fim passe anti- séptico a base de iodo e deixe secar.
Produtos utilizados para anti- sepsia das mãos:
- Álcool 70 %
- Pvpi ( Polivinilpirrodina)
- Clorexidina a 4%
- Triclosan.
2 Medidas de proteção pessoal (Profissional e equipe)
Equipamento de Proteção individual (Barreiras):

O uso de barreiras protetoras ( EPI) é fundamental na redução de contato com sangue e secreções orgânicas. Com isso o uso de equipamento de proteção torna- se obrigatória durante todo o atendimento odontológico.
Os equipamentos de proteção individual:
Gorro (touca): deve recobrir todo o cabelo e orelhas, deve ser de uso único e descartado em lixo contaminado.
Avental: evita o contato da pele e roupas pessoais com os microrganismos do campo de trabalho. Seu uso deve ser restrito ao local de trabalho. Podem ser:
- não cirúrgico: para procedimentos semicríticos. Devem ser trocados diariamente ou quando apresentarem contaminação visível por sangue ou fluidos.
- cirúrgico estéril: para procedimentos críticos. É vestido após a paramentação do profissional e degermação das mãos.
Máscara: deve ser escolhida de modo a permitir proteção adequada, mascara com 3 camadas. Descartável.
Óculos de Proteção: proteção biológica e mecânica. Devem ser fechados lateralmente. Devem ser lavados e desinfetados.
Luvas: as mãos devem ser lavadas antes de calçar as luvas que devem ser descartadas a cada procedimento em lixo contaminado.
Modelos de luva para cada procedimento:
- Procedimentos comuns: não estéreis para procedimentos semicríticos.
- Cirúrgicas: embaladas individualmente para procedimentos críticos.
- Limpeza: látex grosso e resistente. Para a manipulação de instrumental contaminado, para procedimentos de limpeza e desinfecção do consultório. Devem ser desinfetadas após o uso. São reutilizáveis.
Lembretes técnicos:
- Enquanto tiver de luvas, não manipule objetos fora do campo de trabalho ( caneta, ficha de paciente, telefone).
- Retire as luvas imediatamente após o termino do tratamento do paciente.
- Não toque na parte externa das luvas, antes de remove-las.
- Lave as mãos assim que retira- las.
Imunização:
Reduz o risco de infecção, protegendo não apenas a saúde da equipe como a de seus familiares e pacientes.
Vacinas recomendadas:
- Difteria (formulação para adultos)
- Rubéola
- Sarampo
- Hepatite B
- BCG (para profissionais que trabalham em instituições com pacientes portadores de tuberculose e AIDS)
- Tétano.

3 Medidas de prevenção
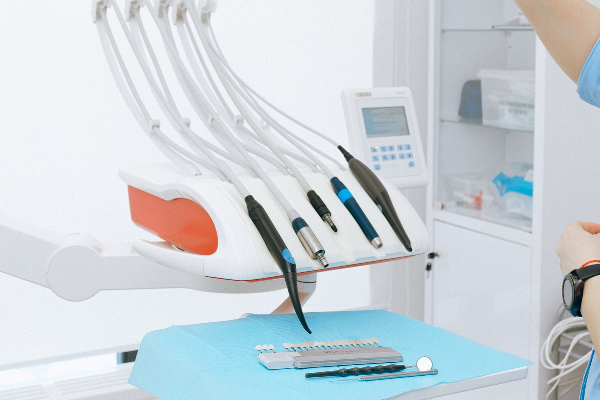
Campos de trabalho:
É muito importante preparar a sala antes de iniciar o atendimento. Isso evitara o contato da mão enluvada com materiais e equipamentos.
Pra as superfícies que não são descontaminadas com facilidade, indica – se o uso de coberturas descartáveis, pois aumentam a eficiência do controle de infecções, com menor gasto e redução do tempo para desinfeção.
Todas as superfícies que são possíveis de contaminação e, ao mesmo tempo difícil de descontaminação, devem ser cobertas, inclusive:
• Alças de interruptor com foco
• Filme radiográfico
• Pontas de baixa e alta pressão
• Seringa tríplice
• Ponta do fotopolimerizador
• Ponta de aparelho ultra- sônico
A cobertura deve ser de material impermeável e descartada após o atendimento de cada paciente, podendo ser usadas capas plasticas e filmes plástico de PVC.
- Campo estéril: para procedimentos críticos.
- Barreiras de PVC: para procedimentos semicríticos. Devem ser trocadas a cada paciente.
Cuidados com a superfícies:
O uso adequado das coberturas depende dos seguintes passos:
Colocação da cobertura limpa, preferencialmente com luvas, ou, na impossibilidade com as mãos limpas, sem lesões ou ferimentos;
Após o uso, remoção de cobertura utilizada , com luvas grossas de borracha;
Repetição deste procedimento após cada atendimento.
Lembretes técnicos:
- Superfícies contaminadas por sangue e secreções devem ser submetidas a processo de descontaminação ou desinfectação, utilizando produtos desinfetantes.
- Ao utilizar canetas, seringas tríplice, deve desprezar o primeiro jato de água antes de direciona- las a boca do paciente.
- As canetas de alta rotação e peças de mão devem ser colocadas em movimento, para eliminas o liquido aspirado.
- O material descartável utilizado como ( gaze, algodão, sugadores, luvas e outros) deve colocados em sacos de lixo rotulados como CONTAMINADOS.
Processamento do instrumental contaminado:
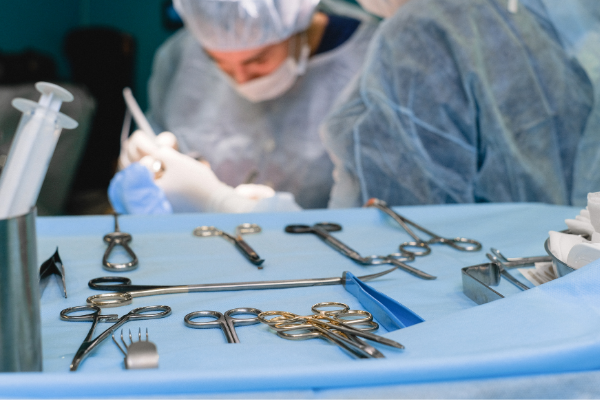
Limpeza dos instrumentos:
Seja qual for o tipo de processo a que os instrumentos ou materiais sejam submetidos (desinfecção ou esterilização), a primeira etapa ira garantir a eficacia do processo, é a limpeza.
Limpeza é o processo de remoção de sujeiras , matéria orgânica ou superfícies.
Deve ser feita antes da esterilização ou desinfecção.
Etapas para o processamento do instrumental contaminado:
- Limpeza Manual: É realizado com água e sabão.
- Limpeza automática: É feita por máquinas automatizadas específicas para este fim. A remoção da sujeira ou matéria orgânica ocorre pela ação mecânica (ondas de ultra- som e jatos de águas), térmica ou química.
Etapas da limpeza manual:
1- Imersão:
Tem objetivo de remover sujeiras e resíduos orgânicos dos instrumentos, imerso por 15 minutos em soluções/ e detergentes. Depois enxague bem com água.
2- Enxague: após limpeza, usar água potável e corrente.
3- Secagem: Pode ser realizada por:
- papel toalha;
- secadora de ar quente ou frio;
- estufa;
- ar comprimido.
4- Empacotamento
Após a limpeza e secagem do instrumental, este deve ser acondicionado para posterior esterilização em embalagens plásticas. No caso das embalagens individuais, já vem com a cola para o selamento. Já as embalagens em rolo deveram ser seladas com fitas adesivas especificas ou com seladoras automáticas.
Veja no próximo capítulo os métodos de esterilização.
4 Métodos para esterilização de instrumentais odontológicos
Introdução:
Os métodos de esterilização e desinfecção são importantes para evitar o surgimentos de bactérias e a ploriferação de microrganismos. Veja a seguir como fazer a correta esterilização de roupas e instrumentais usados no consultório odontológico.
Métodos automáticos para esterilização:
Esterilização: é o processo que promove a completa eliminação de todos os microrganismos presentes. Pode ser físico ou químico.
Autoclave:
Calor úmido (auto clave): vapor sob pressão (1 à 2 atmosferas). Tempo de 15 à 30 minutos. Temperatura de 121 à 132 °C.
Vantagens:
- Pode esterilizar líquidos á base de água;
- Excelente poder de penetração.
Desvantagens:
- Corrosão de materiais não inoxidáveis
- Danifica artigos de plásticos ou borrachas.

Estufa:
Calor Seco (Estufa): tempo de 1 hora à 170°C ou 2 horas à 160°C, sem a abertura da mesma durante o processo.
Vantagens:
- Eficaz para o instrumental de metal
- Não corrói ou enferruja.
Desvantagens:
- Requer longo ciclo.
- Pequena penetração
- Prejudica o corte dos instrumentos.

Processos químicos:
Processos Químicos: óxido de etileno por 4 horas; glutaraldeído 2% por 10 horas e solução de formaldeído 38% por 18 horas.
Descarte do lixo e de resíduos do consultório:
Objetos perfuro- cortante:como agulhas, anestesias e sutura, laminas de bisturi, limas e outros assemelhados devem ser descartados imediatamente após o uso, em recipientes rígidos e com tampas.
O lixo sólido: como gases, algodão, sugadores, campos e outros, devem ser colocados em saco plástico preto (impermeável)
O lixo comum: (não contaminados) como embalagens, papel, lixo administrativo, devem ser descartados em lixo comum.
Lavagem do avental:
- A lavagem do avental sujo deve ser transportada em sacos impermeáveis e lavados separadamente das outras roupas.
- Deve ser lavado normalmente
- Além da lavagem, o calor da passagem da roupa também contribui para a eliminação de microrganismos.

Normas de biossegurança na clínica odontológica:
Precedimento do inicio do tratamento:
- Lavar as mãos.
- Colocar gorro, máscara, óculos de proteção e jaleco.
- Limpar e desinfectar as pontas de alta e baixa rotação, seringa tríplice, pontas de aparelhos fotopolimerizador, e em todas as partes do equipo.
Procedimento entre pacientes:
- Retirar e descartar as luvas.
- Lavar as mãos.
- Colocar a luva de limpeza.
- Retirar coberturas descartáveis.
- Remover instrumentos cortantes e colocar em um recipiente próprio.
- Limpar e desinfectar a cuspideira- com desinfetante e cloro.
- Desinfetar as superfícies.
Procedimento no final do dia:
- Repetir os procedimentos da etapa "entre pacientes".
- Desinfetar as canetas de salta e baixa rotação.
- Lavar a bandejas com instrumentais e colocar para esterilizar.
- Desinfetar cuspideira e sugador.
Observação: sempre colocar luvas de borracha antes der iniciar o procedimento de limpeza.