Humanização da Assistência Hospitalar em âmbito brasiliense:
NOÇÕES BÁSICAS EM COPEIRO(A) HOSPITALAR
1 Conceitos a Humanização Hospitalar
O significado da humanização da assistência hospitalar precisa ser compreendido dentro de um panorama bastante amplo. Este livro tem o objetivo de ajudar os profissionais da saúde, interessados no assunto, a compreender de maneira básica a proposta de humanização da assistência hospitalar no Brasil, principalmente a do Ministério da Saúde, sendo escolhidos alguns temas e exemplos para ajudar a compor um quadro de referência. A preocupação com o humanismo, ou seja, o ser humano colocado como valor e acima de todas as outras coisas, é antiga na história da humanidade, conforme sumariamente narrado (Cap. II). O hospital sempre foi modelo hegemônico no setor de saúde do país e está presente na nossa história desde a criação da Santa Casa de Misericórdia de Santos, em 1543. Durante séculos sua missão esteve praticamente inalterada, mas a partir do final do século XIX, como consequência de grandes transformações externas ao seu ambiente, modificou-se e transformou-se em uma organização bastante complexa e dispendiosa (Cap. III). As mudanças que ocorreram nos últimos anos no país exigiram ajustes no sistema de saúde sendo que o Sistema Único de Saúde (SUS) foi criado com o objetivo de ser universal, humanizado e de qualidade (Cap. IV e V).
Embora o SUS tenha obtido conquistas importantes, ainda não conseguiu resolver a maior parte dos problemas de saúde da população, sendo os dois principais: a dificuldade de acesso aos serviços e o mau relacionamento com os profissionais da área. Com a finalidade de dar suporte ao atendimento do SUS, em maio de 2000, o Ministério da Saúde regulamentou o Programa Nacional de Humanização da Assistência Hospitalar (PNHAH) que objetivava promover uma nova cultura no atendimento baseada, principalmente, em um melhor relacionamento entre todos os atores envolvidos (Cap. VI). A proposta de atenção à saúde da população no período 2004-2007, contida no Plano Nacional de Saúde do Ministério, fornece a referência de quais medidas e grupos populacionais estão sendo priorizados para resolver os principais problemas do sistema (Cap. VII). O trabalhador da área da saúde, neste livro, é abordado dentro das suas principais dificuldades, que são causadas pelo seu despreparo profissional e pelas más condições de trabalho nas organizações de saúde (Cap. III).
É pertinente considerar que os modelos de gestão para a qualidade (gerência ou administração), os programas de Qualidade de Vida no Trabalho (QVT) e os aspectos éticos na administração das organizações de saúde são importantes interfaces da política de humanização da assistência, pois os modelos de gestão de qualidade propõem metodologias para melhorar o desempenho das organizações, os programas de QVT objetivam melhorar a qualidade de vida global do trabalhador e a ética na administração hospitalar qualifica o trabalho desenvolvido nos serviços de saúde (Cap. IX). Uma das dificuldades apontadas por estudos sobre a saúde no Brasil é a do profissional da saúde, de formação biológica, técnica e positivista, trabalhar com o lado “subjetivo” do usuário. Existem no campo da literatura humanista, inúmeros autores, que são referência e podem ajudar a sanar essa falha de formação. Abraham Maslow, Carl Rogers e Jean Paul Sartre são apresentados, em um dos capítulos, pela qualidade e alcance de seus trabalhos no século XX (Cap. X). Algumas experiências de ações, projetos e programas de humanização da assistência em saúde são citadas, com o objetivo de mostrar como a proposta de humanização, vem sendo colocada na prática das organizações (Cap. XI). No último capítulo é apresentado um quadro resumido de algumas evidências, referências e valores que podem ser aplicados no sistema de saúde brasileiro, considerando a proposta SUS de humanização e tudo o mais que foi abordado até o momento (Cap.XII). Espero que a leitura deste livro possa colaborar, de algum modo, com todos que objetivam implementar ações, projetos e programas de humanização na área da saúde.
2 HUMANIZAÇÃO DA ASSISTÊNCIA HOSPITALAR: UM CONCEITO EM CONSTRUÇÃO:
Até o momento não existe consenso quanto ao conceito de humanização da assistência hospitalar, embora o Ministério da Saúde tenha proposto algumas definições no programa - que posteriormente transformou-se em política - criado para incentivar a humanização nas organizações de saúde (Ministério da Saúde, Política Nacional de Humanização Hospitalar, 2003). O que se percebe na área da saúde humana é a preocupação dos atores envolvidos em prestar ou receber atendimento de boa qualidade. Os termos humanização, humanização da assistência hospitalar ou humanização em saúde já são de domínio público, embora haja certo “estranhamento” e resistência por parte de muitos profissionais da saúde em aceitá-los. O argumento principal é que a humanização é inerente à prática de quem cuida de seres humanos. No entanto, as pesquisas de satisfação e insatisfação aplicadas aos usuários dos serviços de saúde no país apontam para a grande insatisfação da população com o atendimento prestado, enquanto as reportagens na mídia sobre o “estado da saúde” mostram um triste panorama nas organizações de saúde de nosso meio, salvo algumas relevantes exceções. Alguns conceitos ou tentativas de definição de humanização encontrados na literatura são:
- Humanização é o ato de humanizar, ou seja, dar estado ou condições de homem, no sentido de ser humano (Grande Biblioteca Larousse Cultural, 1998).
- Humanização é o aumento do grau de corresponsabilidade na produção de saúde e de sujeitos (Ministério da Saúde, Política Nacional de Humanização Hospitalar, 2003).
- Humanização diz respeito à mudança na cultura da atenção dos usuários e da gestão dos processos de trabalho (Ministério da Saúde, Política Nacional de Humanização Hospitalar, 2003).
MARINO JUNIOR (2003) em sua biografia sobre o médico canadense Willian Osler (1849-1919), que lançou as bases da medicina e da metodologia modernas do trabalho médico, esclareceu que Osler introduziu o humanismo no que chama de “artes médicas”. Osler possuía uma vasta cultura humanística, médica e filosófica, lecionou nas mais conceituadas universidades americanas e inglesas, foi professor de gerações de médicos e enfermeiras. O filantropo americano John D. Rockefeller inspirou-se no trabalho do médico humanista para destinar milhões de sua fortuna em hospitais, saneamento e escolas de medicina através da Rockefeller Foundation.
A Faculdade de Medicina da Universidade de São Paulo também foi fruto da referida fundação. Para Osler, o profissional deve valorizar tanto os seus conhecimentos da doença quanto da pessoa, recomendando a medicina de beira de leito. O Prof. Raul Marino Junior, profundo admirador de Osler, acredita que os médicos da atualidade devem retomar as bases humanísticas da medicina com objetivo de reintegrá-la em seu verdadeiro papel: assistir o ser humano de maneira integral, preocupando-se com sofrimento físico, angústia e necessidade espiritual. MORETO (2004), diretora da Sociedade Brasileira de Medicina de Família (SOBRAMA), afirma que a especialidade Medicina da Família surge como um caminho para humanizar a medicina, pois os componentes básicos da referida especialidade são a educação médica, a atenção primária à saúde, o humanismo e a formação de lideranças.
Em relação ao humanismo, ressalta a importância de oferecer experiências, tais como, literatura, poesia e teatro, além de utilizar o cinema como estratégia metodológica para ajudar na formação profissional. OLIVEIRA (2007), em um artigo científico modalidade estudo de caso, abordando a questão da humanização da assistência, entende que a palavra humanização passou a ser utilizada para nomear diversas iniciativas e possui diferentes sentidos, porém na saúde adotou o significado de um processo de transformação da cultura institucional que reconhece e valoriza os aspectos subjetivos, históricos e socioculturais de usuários e profissionais, assim como funcionamentos institucionais importantes para a compreensão dos problemas e elaboração de ações que promovam boas condições de trabalho e qualidade de atendimento. Existem alguns textos científicos e de reflexão sobre humanização hospitalar no Brasil. DESLANDES (2004), em um estudo que analisa o discurso do Ministério da Saúde sobre a proposta de humanização na assistência à saúde, em nosso meio, destaca que o termo humanização, como tem sido empregado, carece de uma definição mais clara e tem significado um amplo conjunto de iniciativas que abrange:
- A assistência que valoriza a qualidade do cuidado do ponto de vista técnico;
- O reconhecimento dos direitos, da subjetividade e da cultura do paciente;
- O valor do profissional da saúde.
Portanto, as ideias centrais de humanização do atendimento na saúde são as de: oposição à violência, compreendida como a negação do outro, em sua humanidade, necessidade de oferta de atendimento de qualidade, articulação dos avanços tecnológicos com acolhimento, melhorias nas condições de trabalho do profissional e ampliação do processo de comunicação. AYRES (2004) ao comentar o referido estudo de Deslandes chama a atenção para o fato de que tanto a autora como o Ministério da Saúde destacam a dimensão da linguagem e da ação comunicativa ao abordá-lo. Para ele, aparece um denominador comum atrás das causas identificadas pela autora para a falta da humanização esperada na assistência à saúde no Brasil: a invisibilidade do outro e a necessidade de interagir efetivamente.
Ayres acredita na possibilidade de reorganização das práticas de saúde orientada por valores éticos, tais como, a emancipação solidária dos sujeitos em sua diversidade, a singularidade e interdependência. Também reflete sobre a importância de elevar a dignidade da tecnologia leve, no arsenal de conhecimentos, aperfeiçoar a já bastante valorizada tecnologia dura, e criar condições de otimizar o exercício da sabedoria prática nos espaços de assistência. Em relação à comunicação e interação, ressalta a importância de um espaço para elaborar e compartilhar os juízos de como e o que somos, citando a síntese do pensamento de vários filósofos contemporâneos que diz: “Seremos tão mais indivíduos e legítimos quanto mais livremente nos comunicarmos. A liberdade de nossa comunicação, por sua vez, está diretamente relacionada à nossa capacidade de dar legitima expressão às diversas identidades singulares em interação.” MINAYO (2004) analisa o mesmo texto de Deslandes recordando a história das correntes filosóficas humanistas e esclarecendo que o humanismo laico e o cristão possuem três aspectos fundamentais que devem ser levados em consideração quando se discute humanização em saúde:
1) A centralidade do sujeito em intersubjetividade. Neste caso, o profissional de saúde deve reconhecer o outro em sua humanidade, ou seja, indivíduo com capacidade de pensar, agir, interagir, ter lógica, manifestar-se e expressar intencionalidade.
2) O ser humano como síntese de seus atos. Observa que o processo de humanização transcende os esquemas, funcionalista e mecanicista, que são traçados para “racionalizar sua implantação”. O existencialismo prega que um projeto só “é” ou “está em ação” quando envolve vários sujeitos, nos quais se acredita e se leva em conta “suas verdades em ação.”
3) O modelo médico continua sendo de formação tecnicista e instrumental. Nele, a formação dos profissionais da saúde supervaloriza o positivismo e as teorias mecanicistas que tratam o ser doente como organismo formado por um dispositivo bioquímico e funcional. No fundo, percebe-se, por parte do profissional, um menosprezo pela liberdade e autodeterminação do paciente.
BOARETO (2004) sobre o referido texto de Deslandes lembra que um dos aspectos mais relevantes da relação médico-paciente em nosso meio é a de classe. O médico adota comportamentos diferentes, de acordo com a classe social do paciente. A distância social e cultural que o médico estabelece com as classes menos favorecidas dificulta o direito das mesmas à negociação e participação. Os serviços, por sua vez, organizam-se na perspectiva dos profissionais e da organização e não priorizam as necessidades do usuário: normas, legislações, rotinas e práticas aumentam a vulnerabilidade da clientela e a levam ao processo de exclusão. Ela acredita que valores e atitudes sociais podem influenciar o sistema de saúde. Esses, quando bem direcionados, podem aumentar os direitos de cidadania através de ações do aparelho formador e das escolas médicas. Outro aspecto importante comentado pela autora acima é a importância da relação equipe de saúde e usuário que, quando satisfatória, tem grande influência na satisfação e evolução do tratamento do paciente. A equipe deve saber lidar com as emoções e as dimensões subjetiva e social da pessoa, além de adquirir sensibilidade para a escuta. Sugere algumas medidas fundamentais para incrementar políticas de humanização em saúde:
- Publicação de normas e portarias para fornecer o suporte legal;
- Investimento nas organizações, criando ambientes mais propícios e acolhedores;
- Difusão de novos protocolos, visando à sensibilização e capacitação de uma cultura institucional menos autoritária e voltada para as necessidades do usuário;
- Divulgação ampla de conteúdos e práticas que deem oportunidades ao usuário de escolher com maior autonomia e esclarecimento e o prepare para estabelecer relações simétricas com o profissional de saúde;
- Combinação da abordagem de saúde pública com a médica e a social;
- Criação de programas e políticas mais bem desenhados que possibilitem a gestão das organizações caminhar em direção à humanização e inclusão social.
CAMPOS (2004) discorda de alguns aspectos do comentado texto de Deslandes, pois julga que foi colocado de maneira tímida a presença da violência na assistência à saúde, uma vez que existe farta literatura que comprova sua existência, além da observação possível de ser feita durante os atendimentos nas organizações. Ela acredita que as pessoas “não sabem atuar de outro modo” uma vez que a sociedade contemporânea recalca as punções mais importantes do ser humano. A autora defende a possibilidade da humanização como atendimento de qualidade, articulando avanço tecnológico e bom relacionamento. Parte do pressuposto que os processos de subjetivação são produzidos no mesmo ato que os de trabalho. Em relação à comunicação, alerta para o fato de que, às vezes, a estratégia de comunicação é não comunicar, pois as palavras são tão humanas que se assemelham aos seres humanos. Conforme o caso, podem não ser apenas boas, pois enganam, ocultam, velam e destroem (CAMPOS, 2004).
CAMPOS (2005), em seu artigo sobre humanização em saúde, pressupõe uma mudança nas pessoas, na forma de trabalhar e nas estruturas, fazendo-se necessária uma reforma da tradição clínica e epidemiológica, onde deve estar presente a combinação da objetivação científica do processo saúde/doença/intervenção com novos modos de trabalhar, incorporando o sujeito e sua história desde o momento do diagnóstico até o da intervenção. Em sua percepção, o trabalho em saúde se humaniza quando busca combinar a defesa de uma vida mais longa com novos padrões de qualidade para sujeitos concretos. Essa integração só é possível com a participação ativa do usuário e com a contribuição do saber tecnológico. REIS; MARAZINA; GALLO (2004) consideram que humanização em saúde é uma possibilidade política de se alterar uma lógica utilitária e autoritária que produz sujeitos cerceados, fragmentados e incapazes. Ela poderá instaurar, no interior das organizações, espaços de liberdade de acolher, amparar, sustentar e dar significado à presença e às ações de profissionais de saúde, gestores e pacientes, ao considerar dimensões subjetivas e singulares. MARTINS (2001) percebe a humanização em saúde como um processo amplo, demorado e complexo.
Aparecem resistências, pois envolvem mudanças de comportamentos onde os padrões já conhecidos são percebidos como mais seguros. Assim, cada profissional, equipe ou organização passa por processo singular de humanizar, pois se não for singular não será de humanização. Por fim, um estudo de abordagem qualitativa, que utilizou como sujeitos quatorze administradores hospitalares, responsáveis por tomadas de decisões em um hospital público da região metropolitana da cidade de São Paulo, apresentou dois objetivos: conhecer o que os sujeitos consideravam humanização do atendimento hospitalar e que medidas percebiam como importantes para implementá-la. Os resultados apontaram dificuldades em conceituar o termo humanização e falta de percepção individual sobre o conceito de humanização hospitalar (RECH, 2003).
A pesquisadora conclui que, para o grupo que participou da pesquisa, humanização hospitalar é um conjunto de elementos e atitudes:
- Consideração pela saúde física e psicológica do paciente, respeito, dignidade no tratamento, ausência de preconceitos e proporcionar conforto;
- Consideração por valores, crenças e realidades (individual, familiar e comunitária) do paciente, promoção de sua integração no ambiente hospitalar, estabelecimento de boa comunicação e respeito ao seu direito de informação;
- Definição e divulgação da missão da organização; - União entre os servidores;
- Valorização da arquitetura e decoração hospitalar como atributos importantes da humanização.
O referido grupo considerou como medidas importantes para implantação da humanização hospitalar, os itens:
- Adesão a um programa de Qualidade hospitalar;
- Definição e divulgação da missão da organização;
- Valorização profissional;
- Preservação da integridade do “ser” (percebido em sua totalidade);
- Promoção da união e integração dos servidores da organização;
- Informação e comunicação adequadas;
- Investimento na arquitetura e decoração hospitalar.
O Ministério da Saúde e outras esferas do governo têm dado importância à questão da humanização da saúde no Brasil. Em 15 de abril de 2004 foi publicada a Portaria Interministerial Nº 1.000 (Saúde e Educação), no Diário Oficial da União, que estabelece critérios para certificação e reconhecimento dos hospitais de ensino. No artigo XV está estabelecido que um dos dezessete critérios para ser reconhecido como hospital de ensino é aderir à Política Nacional de Humanização do Sistema Único de Saúde.
As organizações públicas e privadas têm operacionalizado as orientações do Ministério da Saúde em relação à humanização na assistência através da criação de comissões, comitês ou grupos de trabalho que:
- Estudam a proposta do Ministério da Saúde;
- Implementam ações, projetos e programas em suas unidades de trabalho;
- Divulgam na mídia as ações e os projetos de humanização que realizam;
- Organizam eventos de humanização;
- Buscam parcerias junto a outras entidades (principalmente não governamentais) ou pessoas para implementação das ações, projetos e programas.
3 A CORRENTE FILOSÓFICA DO HUMANISMO:
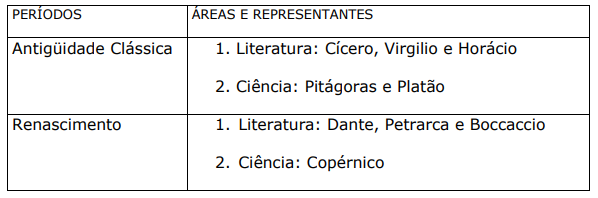
O humanismo é a corrente filosófica que centraliza seu interesse no tema da natureza ou condição humana e coloca o homem e seus valores acima de todas as outras coisas. Na antiguidade grega pensadores como Protágoras (Séc. V a.C.) e Sócrates (Séc. V a. C.) já se preocupavam com as questões humanistas (humanismo clássico). O humanismo foi um importante componente do movimento do Renascimento. Ele reapareceu na Itália, século XIV, e repudiou a ordem e a hierarquia cósmica que a Igreja Católica, o regime feudal e os governantes preconizavam. Alguns de seus pensadores foram Pico della Mirandolla, Gianozzo Manetti, Marcilio Ficino, Charles Bouillé, Montaigne, Erasmo e Tomas Mórus. A palavra humanismo vem do latim humanitas, que na antiguidade romana tinha sentido pedagógico, ou seja, a educação do homem como tal (em grego, paidéia). Assim, dentro da visão do humanismo clássico, o homem podia ser preparado por disciplinas como poética, retórica, história, ética e política para o exercício da autonomia. Os humanistas do Renascimento defendiam algumas ideias que não eram, necessariamente, antirreligiosas:
- O mundo natural é o mundo do homem.
- A vida ativa é mais natural do que a contemplativa.
- O ascetismo, como modo de vida, pode ser rejeitado.
Temas religiosos como providência divina, natureza e destino da alma foram discutidos com os objetivos de defender a liberdade e a capacidade humana de intervir sobre o mundo e modificá-lo. Os humanistas acreditavam na liberdade religiosa. Para eles, todas as religiões e crenças da humanidade tinham o potencial comum de conduzir à paz religiosa. No Renascimento aconteceu um retorno às fontes greco-latinas, particularmente na literatura e ciência.
QUADRO I. ALGUNS PENSADORES HUMANISTAS DA ANTIGUIDADE CLÁSSICA E DO RENASCIMENTO (INCLUI PRECURSORES):
O humanismo foi abordado por vários pensadores no século XX. O destaque foi para duas correntes: o humanismo ou personalismo cristão e o humanismo existencialista. Em ambas, o debate das principais ideias ocorreu no determinismo e liberdade, vencendo a concepção de que “a essência do ser humano é a sua capacidade de autodeterminação”. Os humanistas cristãos pautaram-se nos males políticos e sociais decorrentes da fase entre I e II Guerras Mundiais. Eles acreditavam que deviam investir no aprimoramento das pessoas e pautaram-se em um conjunto de crenças:
- O ser humano é bom e capaz de realizações a favor da humanidade.
- A massificação e perda de sociabilidade podem ser revertidas pela intervenção social.
- A existência de uma sociedade mais consciente, harmônica e feliz é possível.
- O estímulo ao autoconhecimento, a autoestima e aos mecanismos de reflexão e interação são importantes.
Dois grandes filósofos humanistas do século XX foram Jean Paul Sartre e Jacques Maritain.
4 A ORGANIZAÇÃO HOSPITALAR NO BRASIL:
a) UM POUCO DA HISTÓRIA:
O primeiro hospital no Brasil foi a Santa Casa de Misericórdia de Santos, erigido em 1543 por Brás Cubas. No Brasil Colônia e Império surgiram outros hospitais dentro do modelo das Santas Casas de Portugal, que tinham como objetivos primordiais prestar caridade e abrigar pobres e desabrigados, principalmente quando doentes ou por morrer. A partir do início da década de 1930 ocorreram importantes mudanças no setor da saúde no Brasil, pois foram criados mais hospitais, centros de saúde e houve o fortalecimento do sistema previdenciário. No governo de Getúlio Vargas, por exemplo, foram criados os Institutos de Previdência, que tinham como uma de suas atribuições a assistência médico-social para algumas categorias profissionais: IAPM para os marítimos (1933), IAPB para bancários (1934), IAPI para industriários (1936), IPASE para servidores do Estado (1938), IAPTC para os trabalhadores em transporte e cargas (1938) e IAPC para os comerciários (1940). Os Institutos encarregavam-se principalmente da medicina curativa, incluindo a assistência médico-hospitalar. Em alguns estados surgiram hospitais de grande porte, sendo o maior deles o Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo, que teve sua construção iniciada em 1938 e inauguração em 1944. O SAMDU (Serviço de Assistência Médica Domiciliar e de Urgência) surgiu em 1953, mesmo ano que foi criado o Ministério da Saúde, com objetivo de atendimento domiciliar, ambulatorial e apoio aos Institutos de Previdência. O Instituto Nacional de Previdência Social (INPS) foi criado na década de 1970, a partir da fusão de todos os Institutos de Previdência. Mais tarde, ele foi substituído pelo Instituto Nacional de Assistência Médica da Previdência Social (INAMPS). A partir da década de 1970 surgiram tentativas de universalizar o acesso à assistência à saúde com os seguintes Programas:
- De Interiorização à Assistência à Saúde e Saneamento para o nordeste (PIASS);
- Nacional de Serviços Básicos de Saúde (PREV-SAÚDE);
- De Ações Integradas de Saúde (PAIS).
Os Sistemas que seguiram se aos Programas acima foram:
- Único e Descentralizado de Saúde (SUDS);
- Único de Saúde (SUS), que é o vigente no país.
O SUS foi criado pela Constituição Federal de 1988 com o objetivo de garantir a toda população brasileira o acesso universal às ações e serviços de saúde. Ele foi oficializado pela Lei Nº8080/90.
b) OS HOSPITAIS:
Os hospitais, a partir do final do século XIX, com o aparecimento da medicina científica, da tecnologia e da infraestrutura mais sofisticadas, deixaram de ser espaços para abrigarem pobres e doentes e passaram a proporcionar tratamentos que não tinham indicação de serem realizados em casas. É importante observar que ele se tornou hegemônico na área da saúde no Brasil, com assistência predominantemente curativa, dentro do modelo médico, ou seja, de enfoque biológico, técnico e positivista. O Ministério da Saúde no Brasil define hospital como todo estabelecimento de saúde dotado de internação, meios diagnósticos e terapêuticos com objetivos de prestar assistência médica curativa e de reabilitação, podendo dispor de atividades de prevenção, assistência ambulatorial, atendimento de urgência/emergência, de ensino e pesquisa. A caracterização dos hospitais é feita considerando, entre outros, os atributos abaixo:
a) Nível de atenção da assistência Secundário: atende usuário de nível médio de complexidade Terciário/Quaternário: atendem usuário de maior complexidade
b) Porte Pequeno: de 25 a 49 leitos Médio: de 50 a 149 leitos Grande: de 150 a 500 leitos Extra ou especial: acima de 500 leitos
c) Natureza da assistência Geral: atende usuário de várias especialidades Especializado: atende usuário portador de patologias específicas
d) Natureza Jurídica
Público: pertencente a qualquer esfera do governo, atende o usuário de modo gratuito
Privado filantrópico: particular com finalidade de atender determinada parcela de seus clientes de maneira gratuita
Privado com fins lucrativos: particular com objetivo de lucros
Privado sem fins lucrativos (beneficente): particular, mas objetiva o atendimento de determinado grupo de usuários ou comunidade
e) Corpo clínico Fechado: com corpo clínico exclusivo Aberto: não dispõe de corpo clínico exclusivo, qualquer médico pode atender seus pacientes particulares Misto: associação das duas formas acima
f) Sistema de edificação Pavilhonar: com várias edificações Monobloco: com bloco único Misto: com blocos e pavilhões Vertical: composto de vários andares Horizontal: blocos dispostos, predominantemente em superfície
g) Quanto ao tempo de estadia Curta permanência: o usuário permanece internado por período inferior a quinze dias Longa permanência: o usuário permanece internado por período maior que quinze dias.
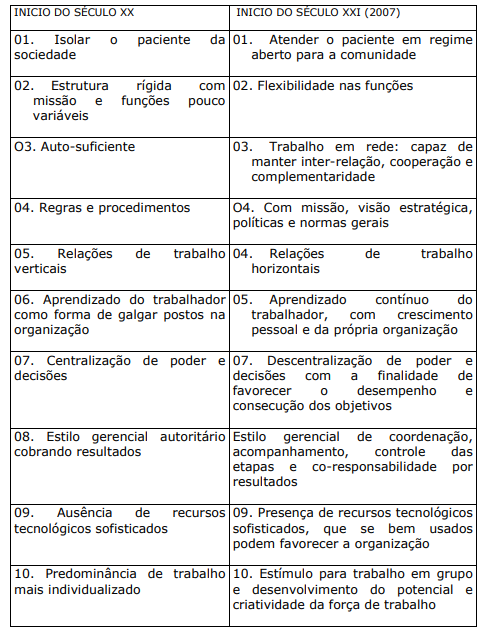
As constantes descobertas na área da saúde durante o século XX, o desenvolvimento da tecnologia, a crescente sofisticação da hotelaria, a necessidade de expansão de serviços de apoio à assistência e outros fatores, fizeram com que a organização hospitalar, gradualmente, se tornasse mais complexa, com características e objetivos diferentes.
QUADRO II. MUDANÇAS NOS OBJETIVOS E CARACTERÍSTICAS DO HOSPITAL ENTRE O INÍCIO DO SÉCULO XX E INÍCIO DO SÉCULO XXI (2006):
5 MUDANÇAS NOS MODELOS DE ATENÇÃO À SAÚDE NO BRASIL:
As principais mudanças que ocorreram no país, nos últimos anos, exigiram modificações nos modelos de atenção do sistema de saúde. Foram elas:
- No papel do Estado, no mercado e na atenção à saúde da população;
- No nível sociocultural da população que passou a cobrar seus direitos de cidadania;
- No perfil epidemiológico e demográfico da população;
- Na tecnologia;
- Na atitude dos gestores preocupados com o aspecto financeiro que exigem contenção de gastos e melhores resultados com a mesma disponibilidade de dinheiro.
Como consequência, surgiu uma política de saúde que articula o hospital, até então aceito como modelo hegemônico, como integrante da organização sanitária, que deve funcionar em sistema de rede, onde estão presentes serviços que vão da menor complexidade até o da maior complexidade. Para a rede funcionar de acordo com a realidade e anseios dos grupos populacionais de cada região considera-se importante a realização de estudos prévios sobre:
- Indicadores epidemiológicos;
- Aspectos socioeconômicos;
- Estrutura dos serviços;
- Modalidades de tratamento.
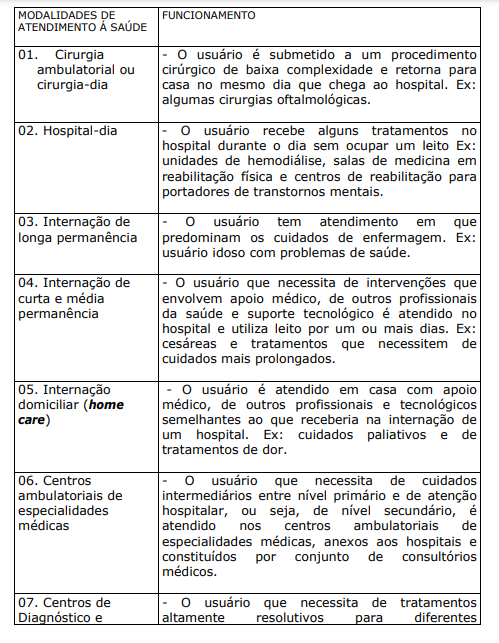
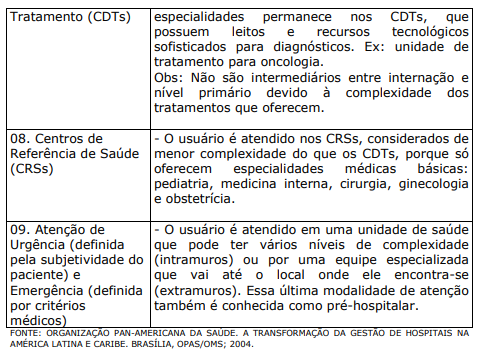
Hoje, está bastante claro que os principais determinantes de saúde da população estão fora do sistema sanitário, sendo mais coerente investir em saneamento, acesso universal à água potável, conservação do ambiente e boa higiene, do que na construção de hospitais ou na pesquisa de novas moléculas. O cliente do sistema de saúde é a comunidade, permanecendo a relação profissional de saúde-paciente como pano de fundo. Neste contexto, a internação hospitalar clássica tornou-se apenas uma das modalidades disponíveis de tratamento. O atendimento ambulatorial está sendo bastante valorizado por melhorar a qualidade do atendimento, reduzir riscos para o usuário e diminuir custos. Outras modalidades de atendimento têm sido encontradas nos sistemas de saúde no Brasil e outros países da América Latina.
QUADRO III. PRINCIPAIS MODALIDADES DE ATENDIMENTO À SAÚDE DENTRO DOS SISTEMAS DE SAÚDE DO BRASIL E OUTROS PAÍSES DA AMÉRICA LATINA:
6 O SISTEMA ÚNICO DE SAÚDE BRASILEIRO (SUS):
A Constituição Federal de 1988, ao criar o Sistema Único de Saúde (SUS), estabeleceu uma radical transformação do sistema de saúde. Na época, havia consenso na sociedade brasileira que o sistema em vigor não atendia às necessidades da população.
QUADRO IV. ASPECTOS RELACIONADOS AO SISTEMA DE SAÚDE ANTERIOR AO SUS
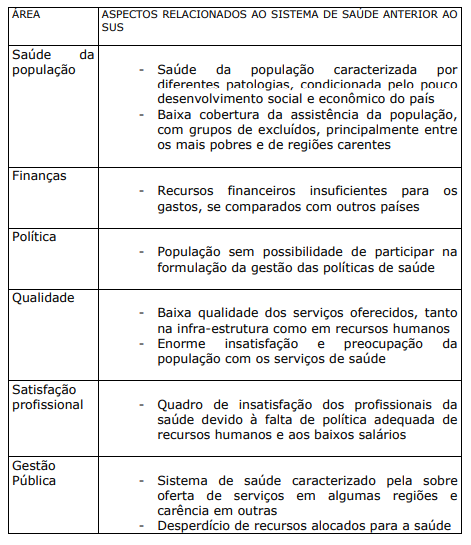

Frente à situação descrita no quadro acima foi proposto um sistema único de saúde com as seguintes características:
- Que tivesse a mesma doutrina e aspectos organizacionais em todo o território nacional.
- Sob a responsabilidade das três esferas autônomas de governo: federal, estadual e municipal.
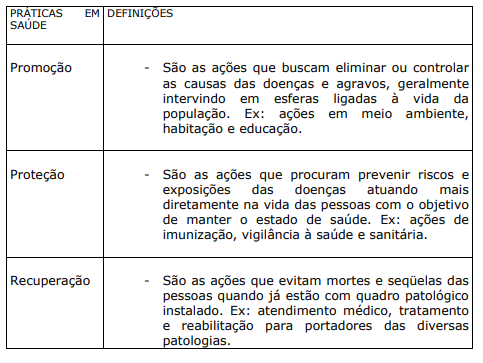
- Que desenvolvesse práticas em saúde de promoção, proteção e recuperação, conforme conceituadas no quadro abaixo.
QUADRO V. PRÁTICAS E DEFINIÇÕES EM SAÚDE
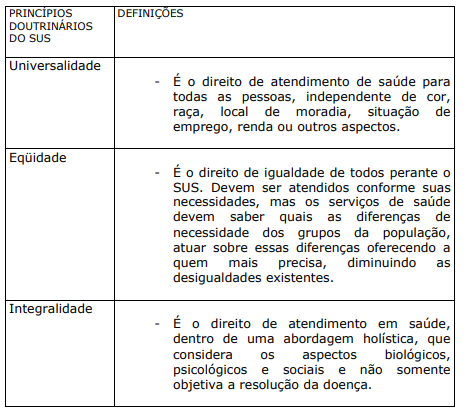
O SUS foi regulamentado pela Lei Nº 8.080/90 com os princípios doutrinários de universalidade, equidade e integralidade.
QUADRO VI. PRINCÍPIOS DOUTRINÁRIOS DO SUS E DEFINIÇÕES
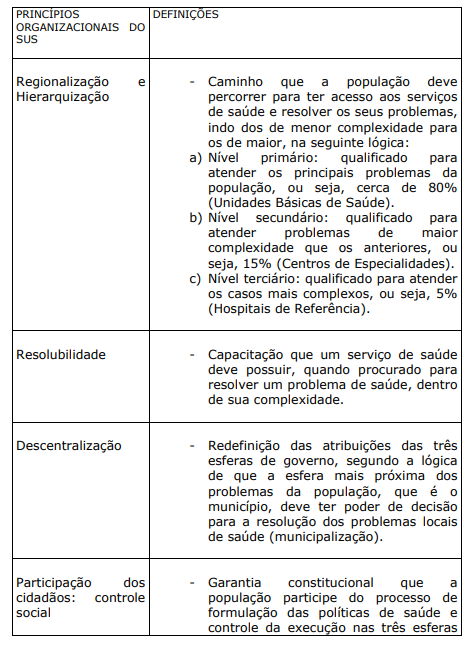
Já os princípios organizacionais do SUS são regionalização e hierarquização, resolubilidade, descentralização, participação dos cidadãos (controle social) e complementaridade do setor privado.
QUADRO VII. PRINCÍPIOS ORGANIZACIONAIS DO SUS E DEFINIÇÕES
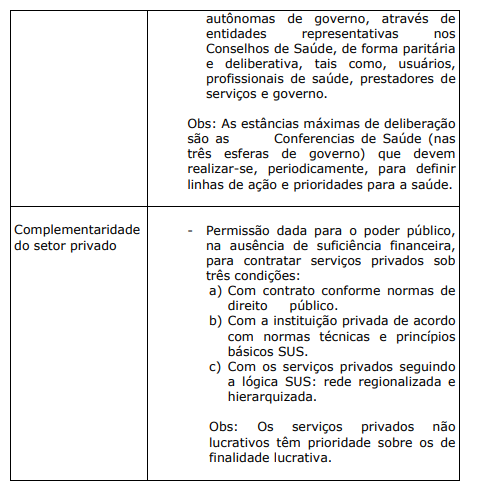
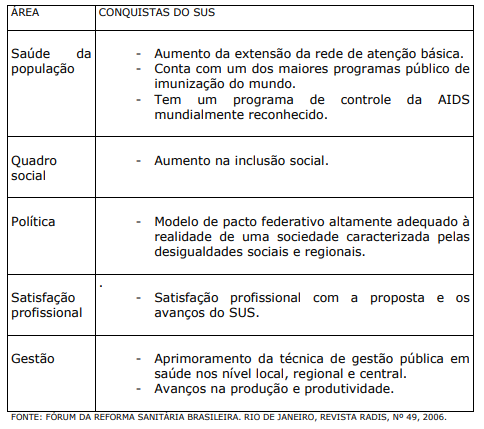
Em resumo, o modelo de sistema único de saúde (SUS) proposto para o nosso meio é universal, humanizado e de qualidade, tendo recebido elogios de inúmeros países. No entanto, embora tenha obtido algumas conquistas desde que foi criado, enfrenta grandes dificuldades para a sua efetivar sua total implantação.
QUADRO VIII. CONQUISTAS DO SUS
QUADRO IX. DIFICULDADES DO SUS
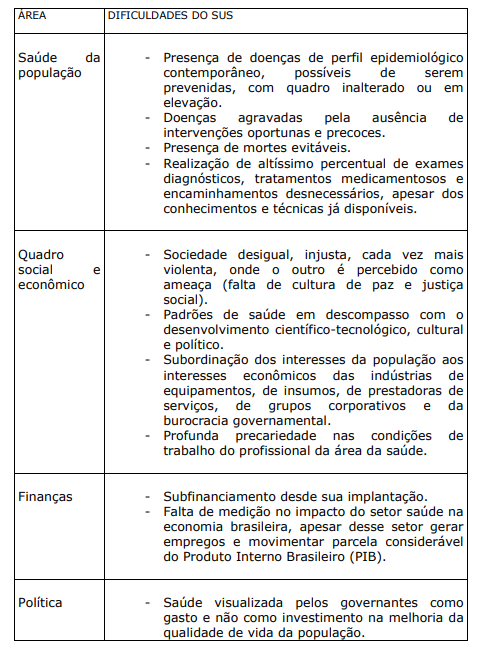
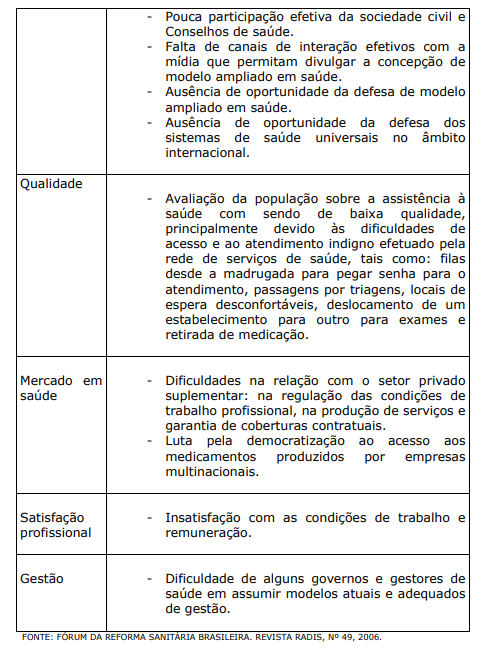
Para que o SUS possa ser definitivamente implantado no país, conforme idealizado, algumas estratégias foram sugeridas por estudiosos dos seus problemas.
QUADRO X. ESTRATÉGIAS PROGRAMÁTICAS FUNDAMENTAIS E PLANOS DE AÇÃO PERTINENTES, PARA IMPLANTAÇÃO DEFINITIVA DO SUS UNIVERSAL, HUMANIZADO E DE QUALIDADE
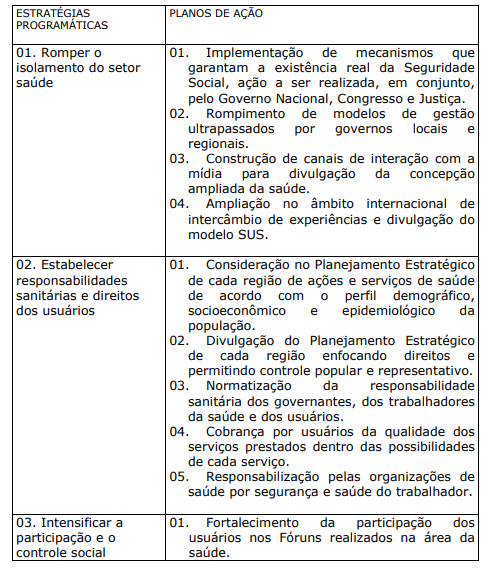
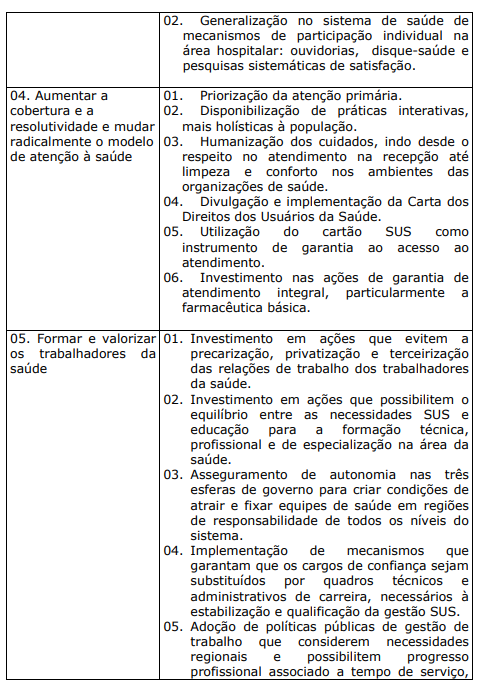
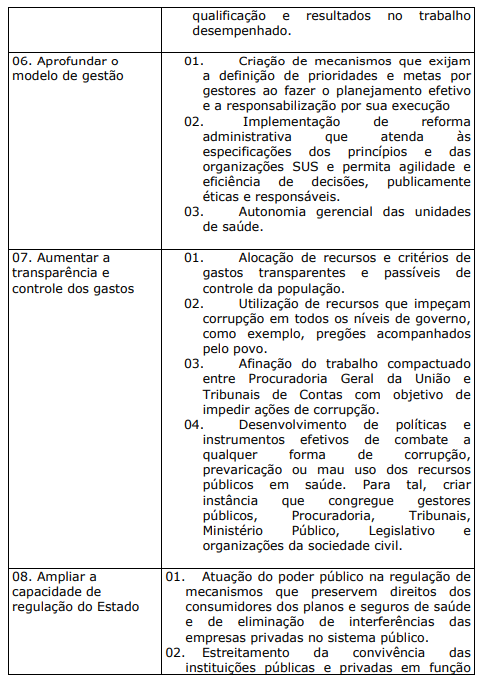
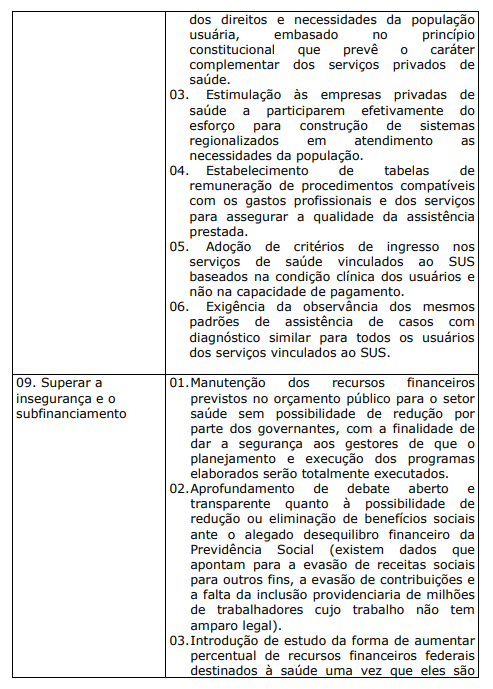

7 A POLÍTCA NACIONAL DE HUMANIZAÇÃO (PNH):
O Ministério da Saúde (MS) em maio de 2000 cria o Programa Nacional de Humanização da Assistência Hospitalar (PNHAH) com o objetivo de promover uma nova cultura de atendimento na saúde que apoiasse a melhoria da qualidade e eficácia dos serviços prestados através do aprimoramento das relações entre:
- Trabalhadores da saúde;
- Usuários e profissionais;
- Hospitais e comunidade.
Naquele momento, ao fazer a análise do Sistema Único de Saúde (SUS), criado poucos anos antes, uma situação alarmante foi detectada levando o MS à compreensão de que a oficialização do SUS foi apenas o começo para resolver os problemas de saúde da população, pois havia um quadro com fortes contradições:
- Acesso, aos serviços e bens de saúde, caracterizado por profunda desigualdade socioeconômica;
- Graves lacunas nas necessidades dos usuários;
- Trabalhadores da saúde bastante desvalorizados;
- Expressiva precarização nas relações de trabalho;
- Baixo investimento nos processos de educação permanente dos trabalhadores da saúde;
- Pouca participação dos trabalhadores da saúde e usuários na gestão dos serviços de saúde;
- Vínculo frágil das organizações de saúde com os usuários;
- Modelos de gestão centralizados e verticais desapropriando o trabalhador de seu processo de trabalho;
- Pouco compromisso e corresponsabilização na produção da saúde;
- Desrespeito aos direitos dos usuários;
- Grande despreparo dos profissionais para lidar com as questões subjetivas que toda prática de saúde pressupõe, ou seja, olhar cada pessoa em sua história de vida e como sujeito de um coletivo;
- Incorporação de novas tecnologias e especialização dos saberes;
- Aumento no processo de descentralização da atenção nas ações visando integralidade, universalidade equidade.
A partir de 2003, o MS transforma o PNHAH em política, com o nome de Política Nacional de Humanização (PNH), que deve estar presente em todas as ações da saúde como diretriz transversal e favorecer, entre outros, a troca e construção de saberes, o diálogo entre profissionais, o trabalho em equipe e a consideração às necessidades, desejos e interesses dos diferentes atores do campo da saúde. A humanização da assistência é entendida pelo MS como “o aumento do grau de corresponsabilidade na produção de saúde e de sujeitos” e “mudança na cultura da atenção dos usuários e da gestão dos processos de trabalho”.
Alguns princípios norteadores da política da humanização da assistência são:
- Valorização da dimensão subjetiva e social em todas as práticas de atenção e gestão, fortalecendo e estimulando processos integradores e promotores de compromissos e responsabilização;
- Estímulo aos processos comprometidos com a produção de saúde e com produção de sujeitos;
- Fortalecimento do trabalho em equipe multiprofissional, objetivando a transdisciplinaridade e a grupalidade;
- Atuação em rede, com alta conectividade, de modo cooperativo e solidário, em conformidade com as diretrizes do SUS;
- Utilização da informação, comunicação, educação permanente e dos espaços de gestão na construção de autonomia e protagonismo de sujeitos coletivos.
As quatro metas (marcas) escolhidas para serem atingidas em médio prazo são:
- Todo usuário do SUS deve saber quem são os profissionais que cuidam de sua saúde.
- As unidades de saúde devem garantir os direitos do usuário (Código de Direitos do Usuário) e possibilitar o acompanhamento por seus familiares.
- Deve haver redução de filas com avaliação de riscos, agilidade e acolhimento.
- As unidades de saúde devem garantir a gestão participativa aos seus trabalhadores e usuários.
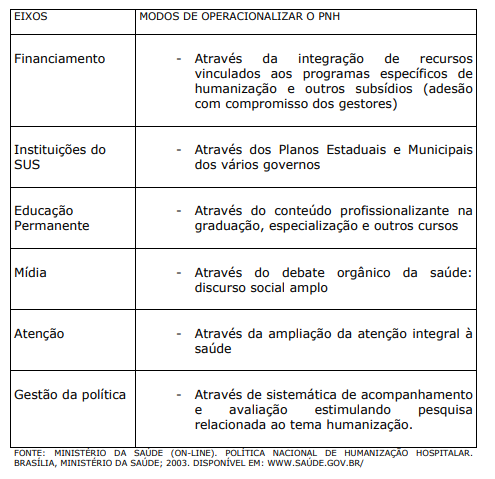
Para implementação da Política Nacional de Humanização (PNH) entende-se que existe a necessidade de estratégias gerais, composta por eixos, que possibilitem a apropriação dos resultados pela sociedade.
QUADRO XI. EIXOS COMPONENTES DAS ESTRATÉGIAS PARA IMPLEMENTAÇÃO DA PNH E SEUS MODOS DE OPERACIONALIZAR
8 O USUÁRIO SUS: A ASSISTÊNCIA QUE SE PRETENDE:
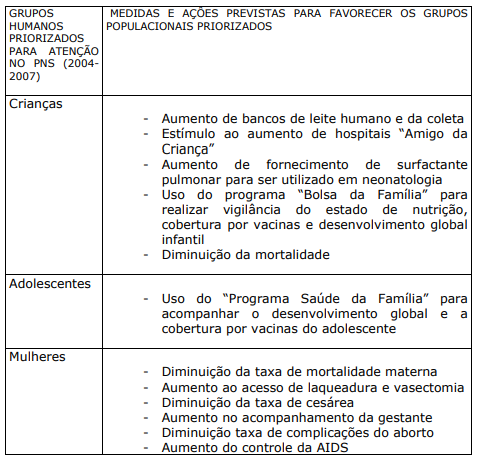
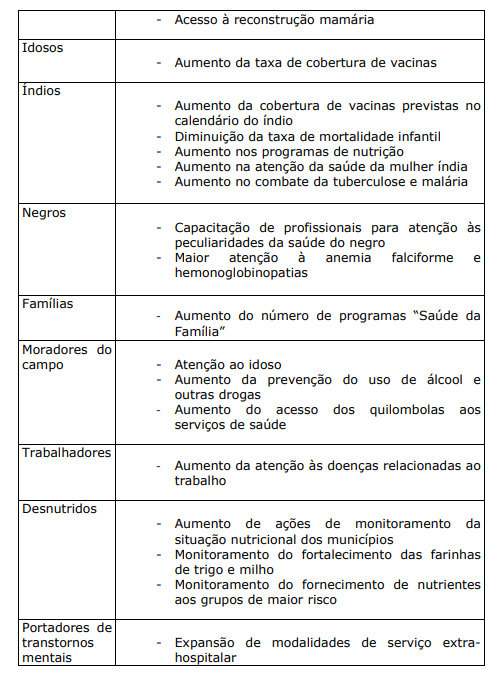
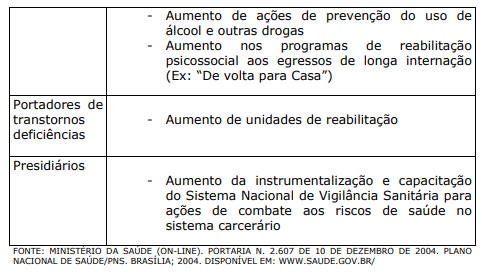
Quando se faz a leitura dos capítulos anteriores do livro, o perfil da população usuária do sistema de saúde vai sendo delineado, o que torna repetitivo abordar novamente os problemas que a mesma enfrenta para manter-se saudável e com qualidade de vida adequada. O Plano Nacional de Saúde (PNS) assinado em 2005, pelo Ministro da Saúde, estabelece as principais metas para o período 2004-2007, prioriza os grupos populacionais que considera de risco, assim como define estratégias, medidas e ações para atingir as suas metas:
QUADRO XII. GRUPOS HUMANOS PRIORIZADOS PARA ATENÇÃO NO PNS (2004-2007), MEDIDAS E AÇÕES PARA ATINGIR AS METAS
QUADRO XIII. PRIORIDADES NA ATENÇÃO Á SAÚDE DA POPULAÇÃO BRASILEIRA (PERÍODO 2004-2007)
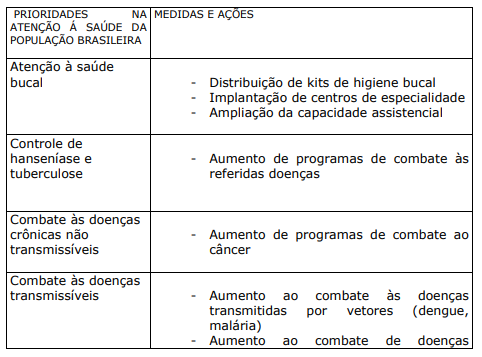
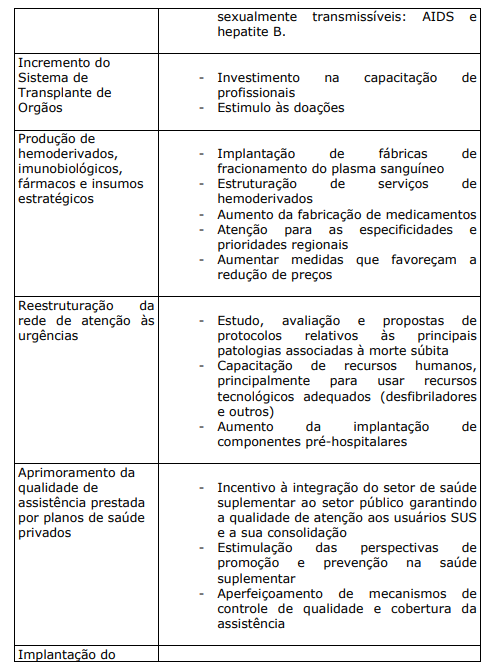
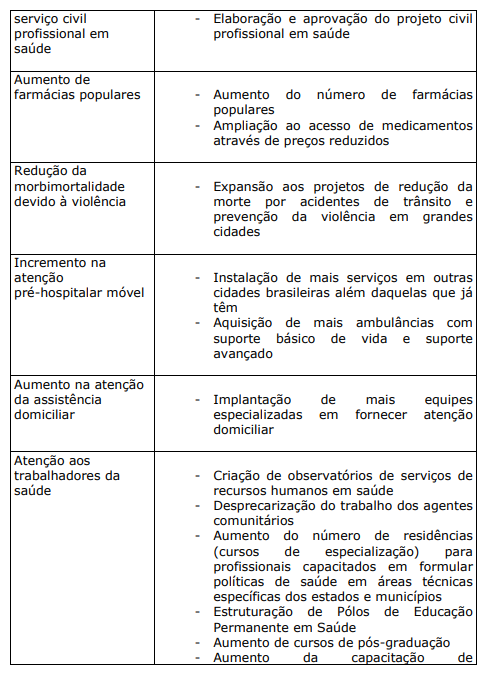

9 O TRABALHADOR DA ÁREA DA SAÚDE:
Os estudiosos dos problemas relacionados à força de trabalho da área da saúde têm abordado com preocupação as questões relativas a esse segmento. No Brasil, o trabalhador da área da saúde tem sido percebido, basicamente, sob dois enfoques: parte das causas dos problemas no setor saúde ou como prejudicado pelo sistema de saúde.
a) Como parte das causas dos problemas no setor saúde, devido:
- A formação reducionista (biológica e positivista) sem preparo para atuar considerando todas as dimensões do ser humano e propostas do SUS;
- Ao despreparo para lidar com os aspectos subjetivo e social do usuário;
- Ao estabelecimento de relações de classe com o usuário SUS, prejudicando o atendimento prestado. Tal situação é atribuída principalmente ao profissional de nível universitário.
b) Como prejudicado pelo sistema de saúde devido:
- Ao recebimento de baixos salários e falta de planos de carreiras adequados nas organizações;
- A falta de preocupação dos órgãos formadores e organizações de trabalho para prepará-lo para atuar de maneira holística junto ao usuário;
- Aos esquemas massacrantes de trabalho, o que significa, entre outros: longas jornadas e grande carga de trabalho, rodízios de turnos e local de atuação, divisão do trabalho por tarefas e necessidade de mais de um emprego para poder sobreviver;
- Ao desgaste sofrido pela exposição ao sofrimento e falta de suporte para lidar com os problemas enfrentados pela população: dor, morte e miséria:
- Ausência de oportunidade de usufruir momentos de descontração e lazer como mecanismos compensatórios ao desgaste físico e emocional.
PITTA (2003), em seu clássico livro “Hospital: dor e morte como oficio”, analisa o contexto da vida dos trabalhadores da saúde no Brasil e chama a atenção para as relações que estabelecem entre si, o ambiente em que trabalham e os sentimentos desencadeados pelo contato cotidiano com a dor e a morte, concluindo que existe sofrimento no desempenho de suas profissões.
Formalmente, existem diretrizes para adoção de medidas básicas de proteção e segurança à saúde dos trabalhadores das organizações de 48 saúde e outros que desempenham atividades relacionadas à promoção e assistência em saúde.
Na Norma Regulamentadora Nº 32 (NR 32), publicada em 2005, pelo Ministério do Trabalho e Emprego, foi considerado que esses trabalhadores estão expostos:
a) Aos riscos biológicos, por entrar em contato com microrganismos, culturas de células, parasitas, toxinas e príons;
b) Aos riscos químicos, por manipular ou trabalhar com produtos químicos;
c) Aos riscos provocados por radiações ionizantes, quando desempenham atividades em áreas que utilizam esse tipo de radiação;
d) Ao risco de acidentes ou contrair doenças, pelo eventual contato com os diferentes resíduos produzidos nas organizações de saúde.
A NR 32 orienta que os empregadores devem manter condições de conforto para refeições, climatização adequada nos diferentes ambientes de trabalho, equipamentos de proteção individual (EPIS), além de fornecer capacitação para alguns grupos específicos de trabalhadores, como exemplo, os que têm contato com agentes biológicos, os que trabalham nas áreas de limpeza e conservação e os que utilizam máquinas e equipamentos nos setores de Manutenção e Reparos. Por parte do Ministério da Saúde (MS) percebe-se motivação em capacitar e desenvolver a força de trabalho, mas pouca preocupação em melhorar salários, carreiras ou investir, realmente, na saúde e qualidade de vida do trabalhador. A saúde e a qualidade de vida do trabalhador apresentam-se sob um panorama preocupante, que mereceria estudos aprofundados e medidas efetivas por parte deste órgão. No século XX, Christophe Dejours, estudioso dos problemas do trabalhador, mostrou como a pessoa pode sofrer e adoecer ao desempenhar as atividades laborais em condições não adequadas.
a) CHRISTOPHE DEJOURS
DEJOURS (1992) conceitua como psicopatologia do trabalho a disciplina que investiga as estratégias encontradas pelo trabalhador para manter o equilíbrio psíquico ao enfrentar situações de trabalho causadoras de sofrimento. A partir da década 1980, a psicopatologia do trabalho comprovou de modo mais consistente que o sofrimento do trabalhador e seu consequente adoecer podem originar-se na estrutura organizacional do trabalho. A interferência das más condições físicas, biológicas, químicas e psicológicas, o modo como o trabalho é organizado e as relações 49 estabelecidas pelas pessoas no ambiente de trabalho são as principais causas. Abaixo alguns aspectos apontados por Dejours:
QUADRO XIV. FUNDAMENTAÇÃO PARA O SOFRIMENTO NO TRABALHO SEGUNDO DEJOURS (1992)
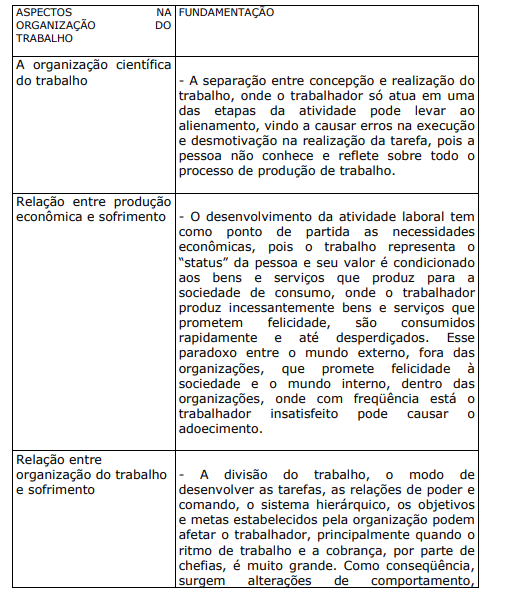

O trabalhador, frente ao sofrimento, desenvolve estratégias de defesa, como por exemplo:
- Repressão: significa não pensar sobre as questões do sofrimento no trabalho. Ela faz com que a pessoa procure manter-se ocupada, seja com atividades domésticas ou com outra jornada de trabalho, anestesiando-se. A permanência nessa situação promove o embotamento do aparelho psíquico onde, aparentemente, não há sofrimento. Com o tempo, podem surgir sintomas psíquicos, somáticos ou agravamento de condições patológicas preexistentes.
- Consumo de bebidas alcoólicas e outras drogas: o uso dessas drogas é utilizado para diminuir a ansiedade e o medo.
- Enaltecimento da coragem através de ações e palavras: neste caso, o grupo exposto ao sofrimento ou riscos no trabalho cria provas ou testes de resistência, principalmente para os iniciados e as exaltações da força física, da resistência à dor e da invulnerabilidade.
O trabalhador que está sofrendo por questões do trabalho não consegue desenvolver o seu potencial na organização e desempenhar o papel esperado nas relações familiares e sociais, podendo partir para atitudes agressivas e violentas. Dejours alerta que, geralmente, as causas de descompensação do trabalhador não são procuradas na organização. O servidor é encaminhado para os serviços de saúde, onde costuma ser medicado e licenciado. Essa pseudo-solução desloca o conflito homem-trabalho para o campo da medicalização, desqualificando o sofrimento da pessoa. Para o autor, existem maneiras de trabalhar o sofrimento nas organizações, sendo uma delas a estratégia que denomina “espaço das palavras”, onde o trabalhador é levado a perceber o seu real papel no trabalho e valorizá-lo.
Essa estratégia deve ser edificada a partir de uma ação gerencial dialógica, que tem como princípios a democratização, a boa relação entre subordinados e superiores, a maior autonomia dos trabalhadores em relação às normas da organização e outros. As pesquisas da área da psicopatologia do trabalho relacionam qualidade, saúde e segurança do trabalho. A qualidade aumenta quando há prazer do trabalhador em realizar sua tarefa. A segurança e saúde são melhores quando organização e trabalhador se preocupam com as questões de saúde ocupacional e riscos nos ambientes de trabalho. A incumbência de trabalhar o sofrimento nas organizações tem que ser assumida por políticos, empresários e pelos próprios trabalhadores.
10 AS INTERFACES DA HUMANIZAÇÃO HOSPITALAR:
a) OS MOVIMENTOS DE QUALIDADE NA ORGANIZAÇÃO DE SAÚDE:
Sabe-se que qualquer organização de saúde tem o desafio de conseguir uma gestão que satisfaça propósitos institucionais, considerando a própria organização e os condicionantes externos. O usuário de nossos dias torna-se, gradativamente, mais consciente e exigente de seus direitos e das obrigações da organização de saúde, enquanto para a mesma existe o custo crescente para oferecer assistência de qualidade. Em algumas situações há excesso de oferta de serviços, o que obriga principalmente as entidades privadas a avaliar a questão da competitividade no mercado. As organizações da América Latina, embora de maneira tímida, vêm tomando consciência da necessidade de uma gestão (gerência ou administração) de qualidade que as ajude a resolver os problemas apontados.
QUADRO XV. ALGUNS MODELOS DE GESTÃO (GERÊNCIA OU ADMINISTRAÇÃO) COM ENFOQUE EM QUALIDADE


O Doutor Avedis Donabedian, pessoa reconhecida mundialmente quanto aos conhecimentos na área da qualidade em saúde define: “Qualidade em saúde é conseguir os maiores benefícios, com os menores riscos possíveis para o paciente, dado alguns recursos”. (DONABEDIAN, 1980)
QUADRO XVI. DIMENSÕES E SIGNIFICADOS DA QUALIDADE EM SAÚDE
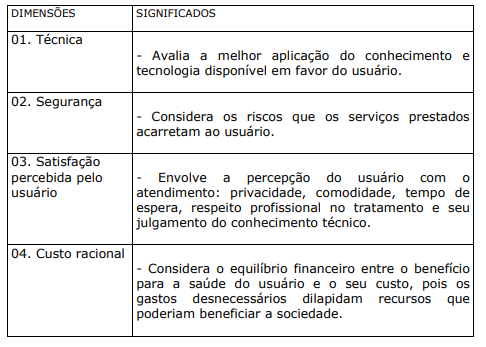
b) A ÉTICA
As atuações éticas das lideranças de uma organização são: (SILICEO, 1997)
01. Em relação ao interior da organização:
- Concepção valiosa da dignidade das pessoas, seus direitos e obrigações;
- Lealdade à organização da qual é integrante;
- Compromisso e exemplo cotidianos de eficácia, qualidade e produtividade;
- Compromisso pessoal para a capacitação e o crescimento próprio e de outros;
- Interesse no desenvolvimento integral das pessoas;
- Coerência entre crenças, condutas, planos, ações, resultados e conhecimentos;
- Honestidade e clareza na comunicação;
- Reconhecimento e compensação no trabalho realizado com base na justiça e equidade;
- Compromisso de promover e defender os valores e a cultura organizacional que vive;
- Assunção da melhoria da qualidade de vida das pessoas e famílias como alta prioridade;
- Compromisso permanente com a saúde, a seguridade social, a integralidade mental e física do pessoal;
- Respeito e cuidado com os recursos (dinheiro e equipamento) buscando sempre seu máximo aproveitamento para incrementar os índices de produtividade.
02. Em relação ao usuário:
- Qualidade integral e permanente dos produtos e serviços, sem engano ou manipulação;
- Respostas às necessidades dos clientes;
- Compromisso de resposta às falhas e deficiências dos bens e serviços;
- Busca permanente de melhor competitividade no mercado, mediante melhorias tecnológicas em processos e materiais;
- Compromisso e criatividade para inovações que permitem menores custos, traduzidos em menores preços aos clientes.
03. Quanto às relações de trabalho:
- Respeito, valorização e reconhecimento recíprocos entre entidades representativas de classe e organização;
- Confiança, evitando os medos, os preconceitos e a falta de credibilidade no diálogo, na negociação e nas relações interpessoais;
- Integridade e coerência no cumprimento do acordado e na exigência de reciprocidade;
- Aplicação prudente de justiça, nivelando e ajustando direitos e obrigações;
- Consecução de objetivos comuns que transcendam a organização com vistas ao bem-estar social.
04. Em relação ao Estado:
- Respeito solidário às instituições públicas e aos órgãos governamentais;
- Cumprimento das obrigações fiscais e legais;
- Consciência solidária e subsidiária quanto às responsabilidades e tarefas sociais e políticas.
05. Em relação à sociedade:
- Promoção do bem comum;
- Consciência de responsabilidade social;
- Mediação compromissada dos interesses organizacionais e comunitários;
- Promoção e defesa permanentes dos programas que visam à melhoria da qualidade de vida na comunidade.
11 A QUALIDADE DE VIDA NO TRABALHO (QVT):
FRANÇA (1997) conceitua Qualidade de Vida no Trabalho (QVT) como o conjunto de ações de uma organização que envolve a implantação de melhorias e inovações gerenciais e tecnológicas no ambiente de trabalho. O trabalhador é percebido dentro do enfoque biopsicossocial e a organização realiza diagnósticos, campanhas, criação de serviços e projetos para a preservação e desenvolvimento de sua força de trabalho.
QUADRO XVII. CONTRIBUIÇÃO DE OUTRAS ÁREAS DO SABER PARA A QUALIDADE DE VIDA NO TRABALHO

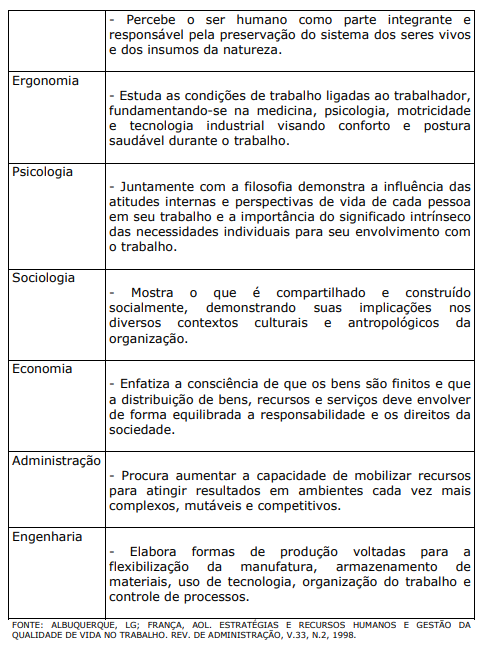
WALTON, de acordo com FERNANDES (1996) cita oito categorias conceituais como critérios para uma boa QVT:
- Compensação justa e adequada: é a remuneração adequada ao trabalho realizado assim como a equidade interna (com colegas) e externa (mercado de trabalho);
- Condições de trabalho: envolve jornada e carga de trabalho, equipamentos disponíveis para a execução das tarefas e ambiente de trabalho saudável;
- Uso e desenvolvimento das capacidades: aproveitamento do talento humano ou capital intelectual. Deve-se conceder autonomia, incentivo da capacidade plena e feedbacks constantes ao trabalhador dos resultados obtidos no processo de trabalho;
- Oportunidade de crescimento e segurança: referem-se à carreira, crescimento pessoal e segurança no emprego;
- Integração social na organização: cultivo do bom relacionamento além de oportunidades iguais, independentes de orientação sexual, classe social, idade e outras;
- Constitucionalismo: mede o grau que os direitos do trabalhador são cumpridos na organização, tais como, direitos trabalhistas, privacidade pessoal, liberdade de expressão e outros;
- Trabalho e espaço total de vida: preconiza o equilíbrio entre a vida pessoal e do trabalho;
- Relevância do trabalho na vida: investiga a percepção do trabalhador em relação à imagem que tem da organização, responsabilidade social junto à comunidade e qualidade dos bens e serviços oferecidos.
VASCONCELOS (2001) faz algumas considerações sobre as dificuldades em implementar e manter programas de QVT:
- Existe grande distância entre discurso e prática;
- Os programas de QVT normalmente têm origem e se baseiam nas questões de segurança e saúde do trabalhador, apenas devido aos aspetos legais que as organizações precisam cumprir;
- As organizações ainda não associam a QVT com programas de gestão em qualidade;
- Não existe, por parte dos gestores, real preocupação com a saúde do trabalhador;
- A sociedade atual tem desenvolvido o culto ao trabalho, onde, por exemplo, o workaholic (viciado em trabalho), é valorizado pelas organizações, apesar do aspeto patológico e destrutivo deste comportamento. O workaholic confunde quantidade com qualidade de trabalho e pode causar estresse no ambiente organizacional quando em cargo de comando, pois espera que seus subordinados tenham comportamento semelhante ao seu. A proposta de QVT tem uma concepção mais ampla do que tem sido divulgada e praticada em nossos dias. Quando se reflete que o trabalho é apenas uma das atividades do ser humano, que deve ser capaz de viver a vida plena, percebe-se a importância da qualidade de vida dentro e fora do trabalho, com as pessoas compartilhando relacionamentos familiares e sociais saudáveis, tendo atividades de lazer e momentos de prazer.
12 O HUMANISMO SEGUNDO TRÊS PENSADORES DO SÉCULO XX:
a) ABRAHAM MASLOW:
A “Teoria das Necessidades Humanas Básicas” foi criada pelo psicólogo de linha humanista Abraham Maslow. Ele conceitua necessidade básica como uma condição interna do ser humano, podendo ser fisiológica, psicológica, social ou de autorrealização, que funciona como força motivadora levando o organismo a realizar uma ação para satisfazê-la. Maslow afirma que as necessidades constituem a base de todo o comportamento humano. Podem ser observáveis ou não, mantêm o equilíbrio do organismo, proporcionam a adaptação ao ambiente e buscam tudo o que está relacionado ao seu bem estar. Elas surgem a partir das mais simples até as mais complexas, resultantes do relacionamento do ser humano com seu meio, hierarquizam-se de formas distintas nos diferentes períodos evolutivos. A criança recém nascida não tem, necessariamente, as mesmas necessidades básicas do adolescente ou do idoso, mas, independentemente da faixa etária da pessoa, estão presentes em menor ou maior intensidade. As necessidades básicas são divididas por Maslow em cinco níveis: fisiológicas, de segurança, de amor, de estima e de realização.
QUADRO XVIII. NECESSIDADES HUMANAS BÁSICAS E CONCEITOS DE MASLOW
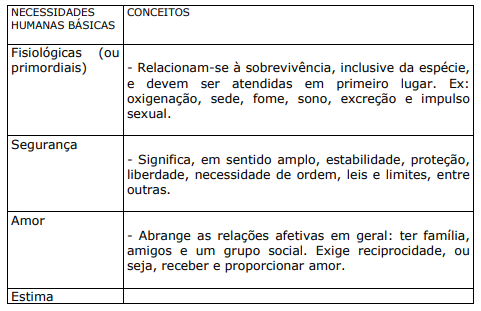

A necessidade de segurança varia de acordo com o estágio evolutivo. A criança necessita de proteção, apoio e limites a seu comportamento, o que costuma ser proporcionado por pais e educadores. O adulto necessita de estabilidade, liberdade, presença de ordem e leis, elementos fundamentais para se viver em sociedade. As de amor e estima, influem na saúde mental, pois a não satisfação das mesmas pode predispor aos comportamentos disfuncionais. Já a necessidade de autorrealização impulsiona para o progresso e para o conhecimento, sendo que, neste nível, as diferenças de atuar, entre as pessoas, são enormes. Maslow chama a atenção para as peculiaridades e contradições que podem ser observadas quando alguém procura a autorrealização, exemplificando: Uns tendem a fechar-se em seus mundos, outros partem para a exploração da vida. Alguns, em uma atitude altruísta, dedicam a vida a um ideal, outros vivem para a satisfação de seus desejos, provocando guerras e sofrimento. O autor ressalta particularmente o comportamento daqueles seres humanos que nunca conseguem alcançar a autorrealização.
b) CARL ROGERS:
O “Aconselhamento Terapêutico Rogeriano” (Terapia Centrada na Pessoa) e a elaboração de uma teoria da personalidade foram realizações do psicopedagogo norte-americano Carl Rogers, que se respalda nos conceitos de Sigmund Freud (e outros), sendo seu trabalho considerado profundamente original. Para Rogers, o organismo constitui-se na personalidade total da pessoa e incluí aspectos somáticos e psicológicos. Ele é valorizado em seu componente biológico ativo e auto atualizador. O campo fenomenológico é o sistema total de percepções, juntamente com seus significados.
O “eu” (self) forma o conjunto das relações, dos significados e das percepções mantidas ou atribuídas pelo indivíduo em relação aos demais, ao ambiente e à vida em geral. Rogers tem diversos conceitos importantes, alguns citados abaixo.
QUADRO XIX. ALGUNS CONCEITOS E SIGNIFICADOS DE ACORDO COM CARL ROGERS
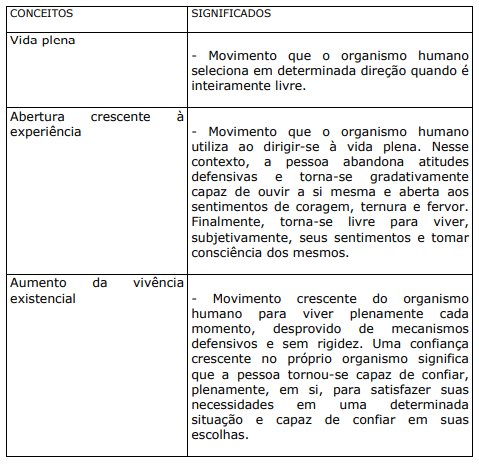
As características gerais desses movimentos revelam certa universalidade. No funcionamento pleno, a pessoa é capaz de viver inteiramente cada um de seus sentimentos e reações, usando bem o organismo para sentir a situação existencial interior e exterior. Esse fenômeno leva a percepção de que, muitas vezes, o corpo é mais sábio do que a consciência.
Segundo Rogers, a sociedade humana irá evoluir e crescer, se adotar os princípios que preconiza, não podendo estar presa a conceitos rígidos. Para o autor “a pessoa ser o que é, em profundidade, é uma experiência enriquecedora”. No “Aconselhamento Terapêutico Rogeriano”, preconiza o estabelecimento de uma relação que transmita conhecimentos e favoreça o funcionamento do paciente. O terapeuta deve prepará-lo para, em face de um problema, refletir e buscar recursos que auxiliem a encontrar soluções. Em seus depoimentos profissionais declara ter encontrado seres humanos perturbados, a procura do sentido da vida. Parte do princípio que todos se perguntam: Qual o sentido de minha vida?
As respostas encontradas são:
- Glorificar a Deus;
- Preparar-se para a imortalidade;
- Gozar e satisfazer todos os desejos sensuais;
- Conseguir o máximo de bens materiais, posição, conhecimento ou poder;
- Devotar-se exclusivamente a uma causa.
A “Terapia Centrada na Pessoa” considera o ser humano como incondicionalmente válido, independentemente de seu comportamento, condição ou sentimentos. O autor explica que o objetivo desta modalidade de terapia é a atualização do Ego, através de descobertas e crescimento pessoal. Entende que para um terapeuta ser eficaz, ele necessita ser autêntico e entregar-se por completo na relação profissional paciente. Este contexto permite ao paciente explorar toda a sua própria maneira de ser e sua complexidade por saber-se incondicionalmente aceito. Conceitua terapeuta como o profissional que ajuda a pessoa aprender, compreender e escolher direções de vida. Preconiza que a liberdade e uma vivência satisfatória podem levar a uma qualidade existencial. O autor esclarece que, quando os valores da pessoa não são adequados ao seu modo de ser acabam provocando sofrimento. Nesse caso, cabe ao terapeuta proporcionar-lhe oportunidades, através de experiências, para ajudá-la visualizar a necessidade de mudar seus valores. Afirma que o paciente aprende com as experiências, recursos amigáveis e não inimigos a se recear.
Rogers documenta em suas obras alguns resultados observados nos pacientes durante o processo da terapia preconizada:
- Afastam-se para além de um “eu” que não é o deles, não permitindo se viver atrás de fachadas;
- Deixam de serem conformistas, de aceitar passivamente os valores passados pela sociedade, de preocupar-se com a opinião de outros e de agradá-los;
- Caminham em direção à autonomia e tornam-se responsáveis por eles mesmos;
- Passam a perceber o processo de mudanças que ocorre e aceita-lo;
- Permitem uma abertura à experiência quando, por exemplo, aceitam algumas facetas negativas, anteriormente, negadas;
- Aceitam a experiência de outros;
- Passam a viver com seus próprios valores e são capazes de exprimi-los de forma única e pessoal.
Segundo o autor, a pessoa que segue esses caminhos obtém o que chama de “direção geral”, torna-se livre para seguir qualquer direção, após um processo anterior de escolhas. Por parte dos pacientes, alguns mal entendidos podem ocorrer durante o processo da terapia: receio de rigidez ou de tornarem-se maus, liberando todos os sentidos. Esclarece que as situações temidas não acontecem, pois, as pessoas mergulham de cabeça em um processo de mudanças e aprendem a lidar com os sentidos.
As principais mudanças observadas por Rogers nos pacientes, durante ou após o término do processo da terapia, são:
- Obtêm nova perspectiva sobre a liberdade e determinismo;
- Usam a criatividade como um elemento da vida plena;
- São capazes de viver em qualquer época e cultura;
- Passam a viver de uma maneira construtiva, ou seja, continuam sempre a progredir para serem eles mesmos;
- Comportam-se de modo tão completo quanto possível para satisfazer suas necessidades.
Durante a leitura das obras de Carl Rogers é possível observar sua enorme confiança nos seres humanos e seu pensamento positivo, pois, entre suas afirmações, estão:
- A natureza humana é fundamentalmente digna de confiança.
- O ser humano, que funciona livremente vivendo a vida plena, tem em sua natureza profunda as características de construtividade e ser digno de confiança.
- A maior riqueza da vida é viver bem, ser capaz de lidar adequadamente com as experiências dolorosas e saber aproveitar as gratificantes.
Os conceitos rogerianos ainda são utilizados em nossos dias como abordagem terapêutica, no ensino e como filosofia de vida.
c) JEAN PAUL SARTRE:
O francês Jean Paul Sartre (1905-1980) é considerado um dos mais ativos e fecundos pensadores do século XX, filósofo, romancista, dramaturgo e político. Ao criar a corrente filosófica laico denominado existencialismo, enfatiza o compromisso histórico do humanismo com o mistério da vida e com a compreensão da contingência humana. Em sua obra, “O ser e o nada”, analisa os problemas da existência humana dentro da abordagem fenomenológica. Em um segundo momento de sua vida, quando se engaja na política, coloca o existencialismo em uma visão mais ampla respaldado pela corrente do marxismo. Sartre tem vários seguidores que compartilham a crença primordial na questão do ser humano fundamentalmente livre. Algumas de suas crenças são:
- O ser humano só se realiza na ação, em um projeto vivido de forma subjetiva com fins que o superam e o transcendem.
- A condição e os projetos humanos levam a uma solidariedade universal.
- O ser humano é o próprio responsável pelo que ele é.
- O “ser” é a síntese de todos os atos da pessoa.
O autor teoriza que o único meio de se atingir a verdade e salvar o ser humano de se tornar objeto é através de sua subjetividade ou “cogito”.
13 EXEMPLOS DE EXPERIÊNCIAS DE HUMANIZAÇÃO NA ÁREA DA SAÚDE:
a) PROJETOS E PROGRAMAS CRIADOS OU ESTIMULADOS PELO MINISTÉRIO DA SAÚDE:
Alguns projetos e programas citados neste capítulo foram criados ou são estimulados pelo Ministério da Saúde (MS). Por suas peculiaridades, eles caracterizam-se como práticas de humanização na área da saúde.
QUADRO XX. PROGRAMAS E PROJETOS DE HUMANIZAÇÃO CRIADOS OU ESTIMULADOS PELO MINISTÉRIO DA SAÚDE
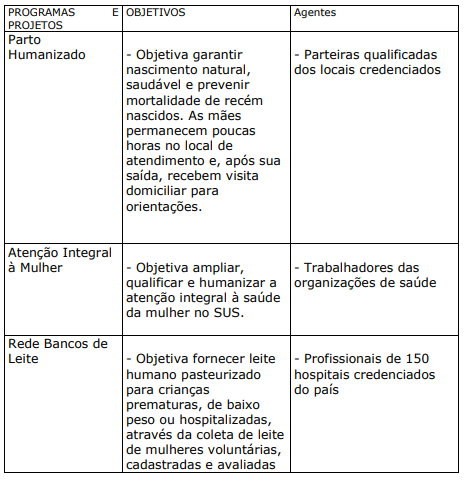
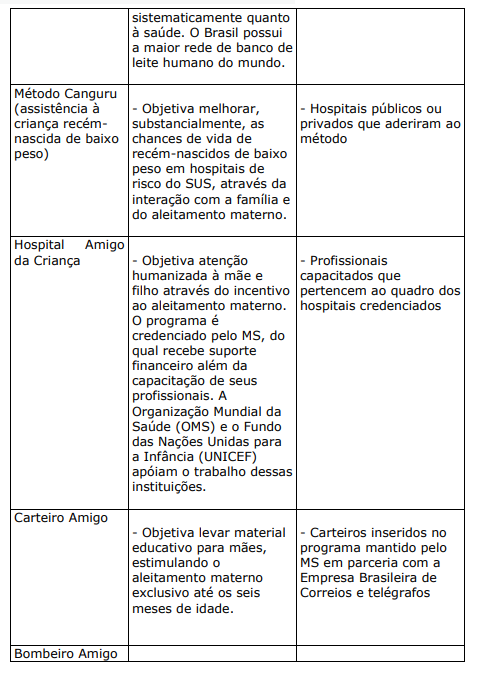
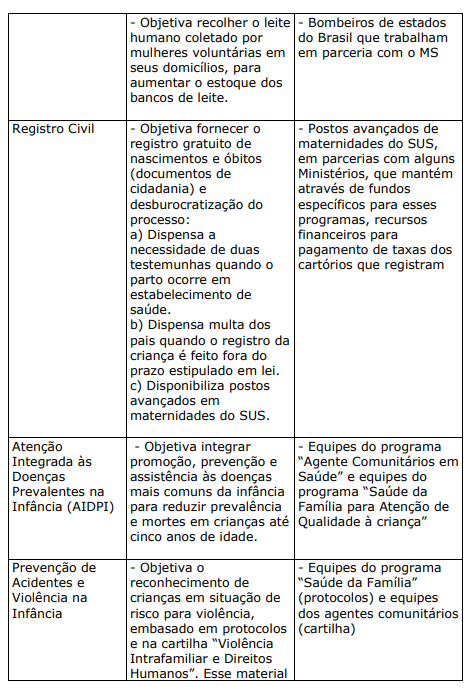
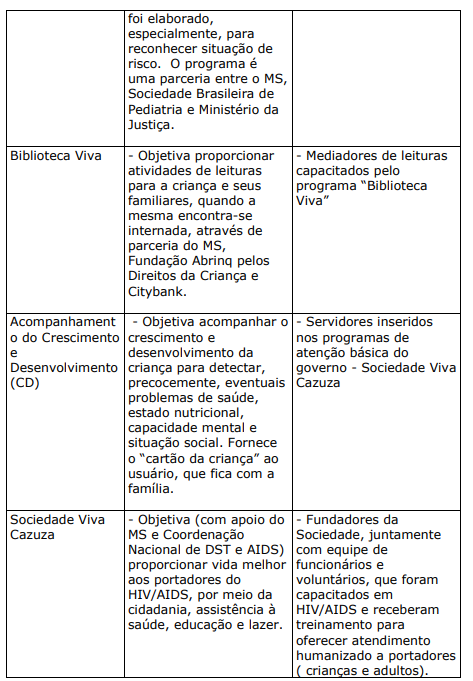
b) PROJETOS E PROGRAMAS DESENVOLVIDOS OU APOIADOS PELA SECRETARIA DO ESTADO DA SAÚDE DE SÃO PAULO
A Secretaria do Estado da Saúde (SES) de São Paulo procura investir na atenção humanizada em seus serviços através de ações que seguem as diretrizes de humanização do SUS. Em 2002, cria o “Comitê Estadual de Humanização”, composto por representantes de várias coordenadorias da Secretaria da Saúde. Neste mesmo ano, oferece cursos de capacitação em humanização para hospitais da grande São Paulo. A partir de 2004, tem realizado “Encontros Estaduais de Ações de Humanização” com participação de várias de organizações de saúde.
QUADRO XXII. PROJETOS E PROGRAMAS PARA USUÁRIOS E SEUS FAMILIARES APOIADOS PELA SECRETARIA DO ESTADO DA SAÚDE DE SÃO PAULO
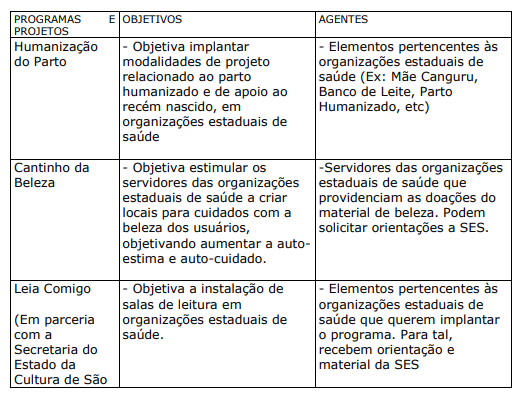
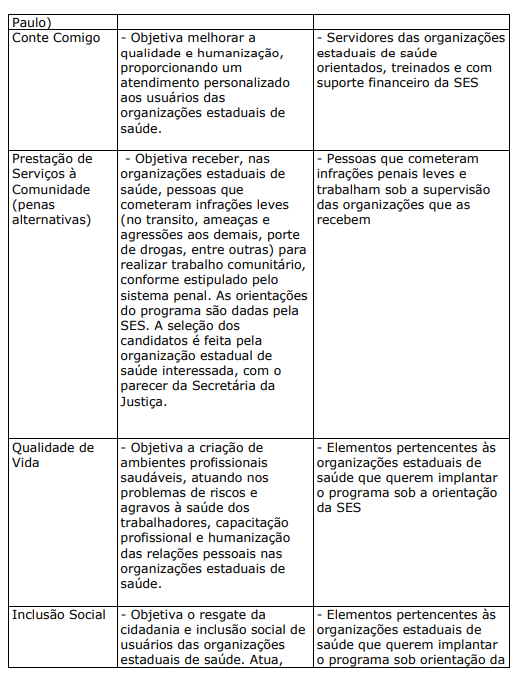
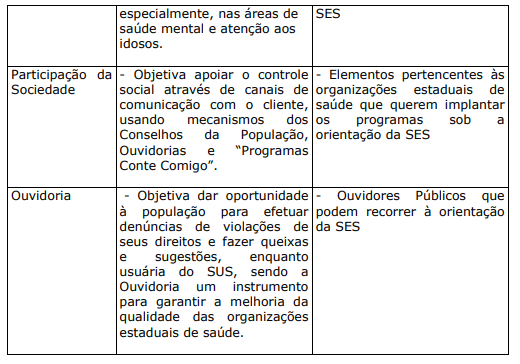
c) PROJETOS E PROGRAMAS DAS ORGANIZAÇÕES DE SAÚDE DIRECIONADOS AOS USUÁRIOS E FAMILIARES COM APOIO DE ENTIDADES PARCEIRAS
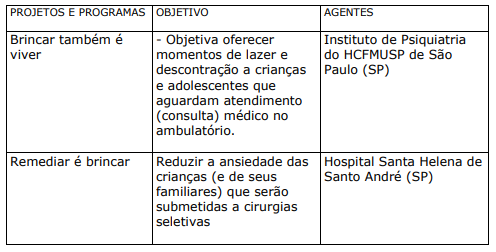
Trata-se de projetos ou programas solicitados pelas organizações de saúde com o objetivo de lazer, descontração, educação e socialização do usuário e seus familiares. Costumam ser desenvolvidos por entidades parceiras das organizações, geralmente organizações do terceiro setor. Algumas vezes, os profissionais das próprias organizações de saúde também colaboram no desenvolvimento das atividades.
QUADRO XXI. PROJETOS E PROGRAMAS DAS ORGANIZAÇÕES DE SAÚDE DESENVOLVIDOS POR ENTIDADES PARCEIRAS

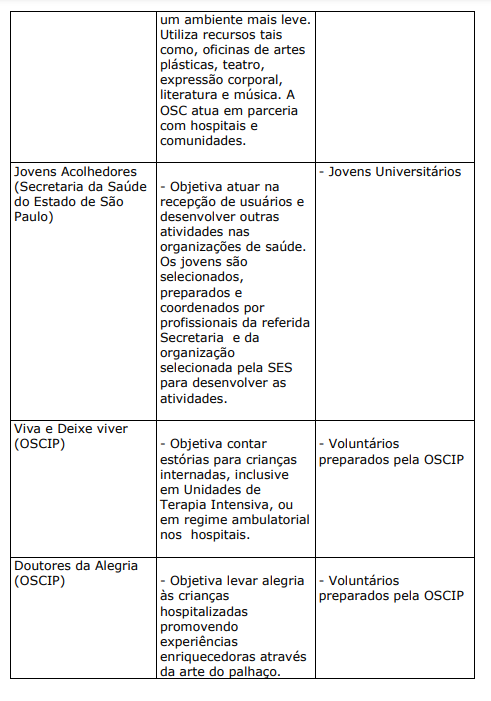
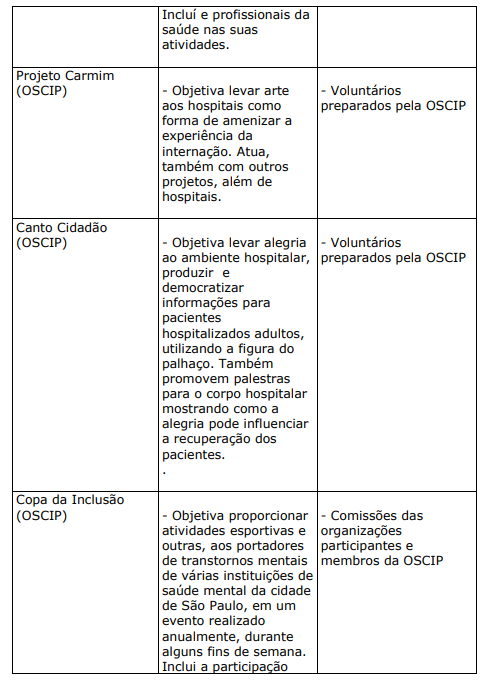
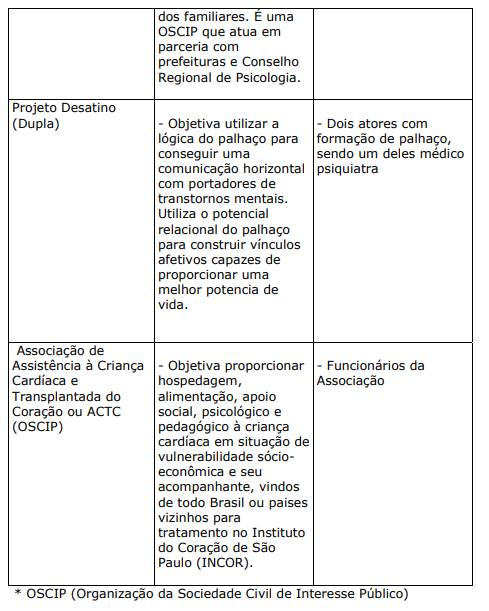
d) AÇÕES, PROJETOS E PROGRAMAS DESENVOLVIDOS PELA DA FORÇA DE TRABALHO DAS ORGANIZAÇÕES DE SAÚDE
A força de trabalho das organizações de saúde costuma desenvolver projetos e programas que fogem ao seu papel tradicional e que beneficiam os usuários com experiências diferentes daquelas que encontram no cotidiano das unidades de saúde. Geralmente, atua em equipes e, por vezes, com auxílio de voluntários de fora da organização (externos).
QUADRO XXII. AÇÕES, PROJETOS E PROGRAMAS DESENVOLVIDOS PELA FORÇA DE TRABALHO OU POR VOLUNTÁRIOS, PERTENCENTES OU NÃO, AO GRUPO DE VOLUNTÁRIOS DA ORGANIZAÇÃO
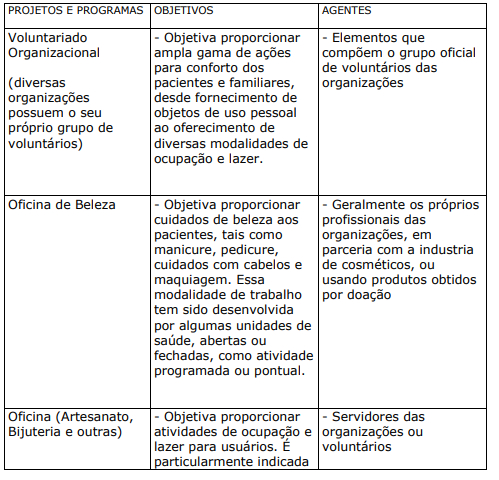
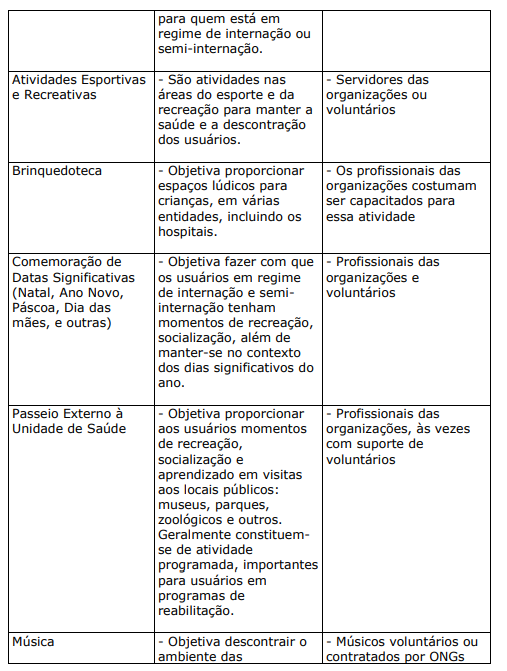
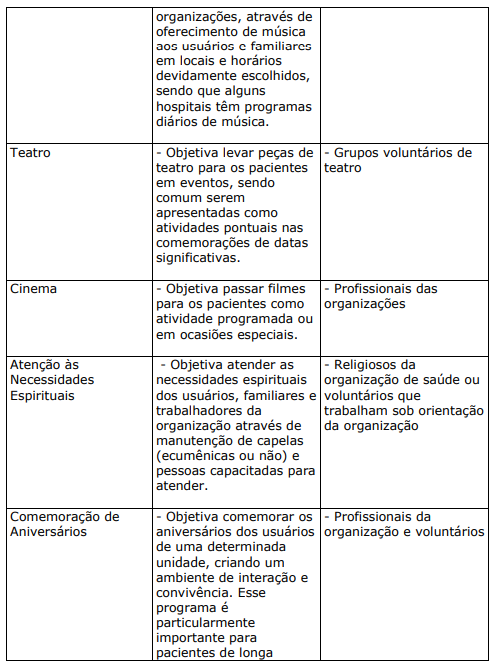

Praticamente todos os projetos e programas do quadro acima podem ser adaptados para a força de trabalho das organizações de saúde, caracterizando-se como atividades de Qualidade de Vida no Trabalho (QVT). Finalmente, no quadro abaixo, alguns projetos que estão, ou foram desenvolvidos, em instituições de saúde trazendo bons resultados para os usuários:
14 A HUMANIZAÇÃO DO SISTEMA DE SAÚDE NO BRASIL BASEADA EM EVIDÊNCIAS, REFERÊNCIAS E VALORES:
O nome humanização da assistência hospitalar poderia ser mudado para humanização da assistência no sistema de saúde, uma vez que não é apenas o hospital que necessita de uma radical mudança de cultura no caminho de um melhor atendimento à população do Brasil, mas o sistema. Quanto ao termo humanização fica claro, pela concepção de alguns pensadores citados no livro, que toda ação, boa ou má, praticada pelo homem é humana. Evidentemente, o Ministério da Saúde ao propor a política de humanização está estimulando a prática das boas ações na área da saúde, respaldado no que a população tem direito: atendimento de qualidade. O conceito de humanização é extremamente amplo podendo ser entendido por cada um, de acordo com seu grau de preparo, concepção de vida e boa vontade. O importante é que cada ator envolvido parta para a “práxis” e dê a contribuição que julgar pertinente para a humanização do sistema de saúde. Quanto aos governantes, gestores e formadores de profissionais de saúde, suas responsabilidades são bem maiores, pois não têm o direito de desconhecerem o tema e devem investir suas forças na proposta de humanização do SUS. Analisando os conteúdos que surgiram nos capítulos anteriores é possível entender que enquanto as pessoas que são responsáveis pela saúde da população no Brasil mantiverem o “menosprezo”, citado por MINAYO (2004), pela liberdade e autodeterminação do usuário, continuará existindo o “não humanismo” (para não dizer desumanização) no sistema de saúde do país.
No entanto, é possível crer nas possibilidades da humanização do SUS, respaldados pelos humanistas do século XX:
- O ser humano é bom e capaz de realizações a favor da humanidade.
- A massificação e perda de sociabilidade podem ser revertidas pela intervenção social.
- A existência de uma sociedade mais consciente, harmônica e feliz é possível.
- O estímulo ao autoconhecimento, a autoestima e aos mecanismos de reflexão e interação são importantes.
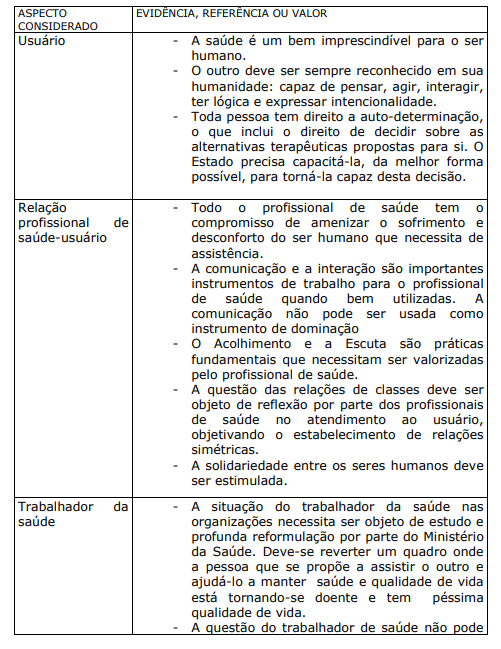
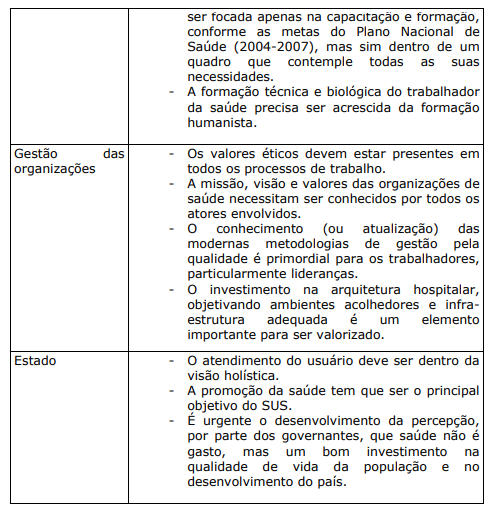
Finalizando, é importante resumir em um quadro algumas evidências, referências e valores importantes para efetivar a humanização do sistema de saúde do Brasil.
QUADRO XXIII. EVIDÊNCIAS, REFERÊNCIAS E VALORES IMPORTANTES PARA A HUMANIZAÇÃO DO SISTEMA DE SAÚDE DO BRASIL
15 Referências:
AYRES, JRVM. Humanização da assistência hospitalar e o cuidado como categoria construtiva. Revista Ciência & Saúde Coletiva, v. 9, n.1, 2004.
BOARETO, C. Humanização da assistência hospitalar: o dia-a-dia da prática dos serviços. Revista Ciência & Saúde Coletiva, v. 9, n.1, 2004.
BRASIL, Portaria Interministerial Nº 1000, de 15 de abril de 2004. Brasília, Diário Oficial da União, 2004.
CAMPOS, RO. Mudando os processos de subjetivação em prol da humanização da assistência. Revista Ciência & Saúde Coletiva. V.9, n.1, 2004.
CAMPOS, GWS. Humanização na saúde: um projeto em defesa da vida? Revista Interfase: Comunicação, Saúde, Educ., v. 9, n.17, 2005.
DESLANDES, S. Análise do discurso oficial sobre a humanização da assistência hospitalar comunicacional. Revista Ciência & Saúde Coletiva, v. 9, n.1, 2004.
DESLANDES, S. A humanização e a construção política do lugar de sujeito no processo comunicacional. Revista Ciência & Saúde Coletiva, v. 9, n.1, 2004.
GRANDE BIBLIOTECA LAROUSSE CULTURAL. São Paulo, Nova Cultural LTDA; 1998. MARINO JUNIOR, R. Osler: o moderno Hipócrates. São Paulo, CLR Balieiro Editores LTDA; 2003.
MARTINS, MCFN. Humanização das Relações Assistenciais: a formação do profissional de saúde. São Paulo, Casa do Psicólogo; 2001.
MINAYO, MCS. Dilemas do setor saúde diante de suas propostas humanistas. Revista Ciência & Saúde Coletiva, v. 9, n.1, 2004.
MINISTÉRIO DA SAÚDE (on-line). Política Nacional de Humanização Hospitalar. Brasília, Ministério da Saúde; 2003. Disponível em: www.saúde.gov.br/
MORETO, G. Medicina de Família: caminho para a humanização. Revista Ciência & Saúde Coletiva, v. 9, n.1, 2004.
OLIVEIRA, SG. Humanização da assistência: um estudo de caso. Revista de Administração em Saúde, v. 9, n. 35, abril-junho de 2007.
MINAYO, MCS. Dilemas do setor saúde diante de suas propostas humanistas. Revista Ciência & Saúde Coletiva, v. 9, n.1, 2004.
GRANDE BIBLIOTECA LAROUSSE CULTURAL. São Paulo, Nova Cultural LTDA; 1998.
ORGANIZAÇÃO PAN-AMERICANA DA SAÚDE. A transformação da gestão de hospitais na América Latina e Caribe. Brasília, OPAS/OMS; 2004.
ORGANIZAÇÃO PAN-AMERICANA DA SAÚDE. A transformação da gestão de hospitais na América Latina e Caribe. Brasília, OPAS/OMS; 2004.
BIBLIOGRÁFICAS FÓRUM DA REFORMA SANITÁRIA BRASILEIRA. SUS PRA VALER: universal, humanizado e de qualidade. Revista RADIS: comunicação em saúde, nº 49 (FIOCRUZ), 2006.
MINISTÉRIO DA SAÚDE (on-line). Sistema Único de Saúde. Brasília, Ministério da saúde, 2006. Disponível em: pt.wikipedia.org. /wiki/pt.wikipedia.org. /.
BIBLIOGRÁFICAS MINISTÉRIO DA SAÚDE (on-line). Política Nacional de Humanização Hospitalar. Brasília, Ministério da saúde; 2003. Disponível em: www.saúde.gov.br/
BIBLIOGRÁFICAS MINISTÉRIO DA SAÚDE (on-line). Portaria n. 2.607 de 10 de dezembro de 2004. Plano Nacional de Saúde/PNS. Brasília; 2004. Disponível em: www.saude.gov.br/
BIBLIOGRÁFICAS DEJOURS, C. A loucura do trabalho. São Paulo, Cortez; 1992.
MELLO, IM. A loucura do trabalho: algumas questões para se refletir a respeito dos trabalhadores da enfermagem psiquiátrica. Revista de Enfermagem do Complexo HCFMUSP, v.2, n.3 e 4, 1998.
MINISTÉRIO DO TRABALHO E EMPREGO. Portaria nº 485 de 11 de novembro de 2005. Norma Regulamentadora Nº 32. Brasília, Ministério do Trabalho e Emprego, 2005.
PITTA, A. Hospital: dor e morte como ofício. São Paulo, Hucitec: Anablume, 2003.
BIBLIOGRÁFICAS ALBUQUERQUE, LG; FRANÇA, AOL. Estratégias e recursos humanos e gestão da qualidade de vida no trabalho: o stress e a expansão do conceito da Qualidade Total. São Paulo, Revista de Administração, v.33, n2; 1998.
DEMING, EW. Qualidade: a revolução da administração. Rio de Janeiro, Marques Saraiva; 1990.
DONABEDIAN, A. The definition of Quality and approaches to its assessment: explorations in quality assessment and monitoring. United States, Ann Arbor, Health Administration Press, vol I; 1980.
FRANÇA, AC. Qualidade de vida n o trabalho: conceitos, abordagens, inovação e desafios nas empresas brasileiras. Rio de Janeiro, Revista de Medicina Psicossomática, v.1, n.22, 1997.
FERNANDES, E. Qualidade de vida no trabalho: como medir para melhorar. Salvador, Casa da Qualidade Editora LTDA; 1996. SILICEO, A. Líderes para el siglo XXI. México, McGraw-Hill; 1997
VASCONCELOS, AF. Qualidade de vida no trabalho: origem, evolução e perspectivas. São Paulo, Caderno de Pesquisas em Administração; 2001.
BIBLIOGRÁFICAS GRANDE BIBLIOTECA LAROUSSE CULTURAL. São Paulo, Nova Cultural LTDA; 1998.
MASLOW, AH. Motivation and personality. New York, Harper and Row, 1970.
MINAYO, MCS. Dilemas do setor saúde diante de suas propostas humanistas. Revista Ciência & Saúde Coletiva, v. 9, n.1, 2004.
ROGERS, C. Tornar-se pessoa. Lisboa, Moraes Editores, 1961.
BIBLIOGRÁFICAS PROGRAMAS E PROJETOS DA SAÚDE DA CRIANÇA: responsabilidades compartilhadas em benefício das crianças brasileiras. Revista
Brás. Saúde Mater. Infantil, v.2, nº 2, 2002. REVISTA HOSPITAIS DO BRASIL.
Publimed Editora, Ano II, n.5, 2004. REVISTA HOSPITAIS DO BRASIL.
Publimed Editora, Ano II, n.10, 2004. REVISTA HOSPITAIS DO BRASIL.
Publimed Editora, Ano III, n.12, 2005. REVISTA HOSPITAIS DO BRASIL.
Publimed Editora, Ano V, n27, 2007. SECRETARIA ESTADUAL DA SAÚDE DE
SÃO PAULO (disponível on-line). Humanização. São Paulo, SES - SP, 2006. Disponível em: www.saude.sp.gov.br
BIBLIOGRÁFICAS MINAYO, MCS. Dilemas do setor saúde diante de suas propostas humanistas. Revista Ciência & Saúde Coletiva, v. 9, n.1, 2004.