Guia Prático
Introdução em Agente Comunitário de Saúde
1 Saúde do adulto:
Embora a BCG seja uma vacina contra a tuberculose, também pode favorecer a resistência do organismo à hanseníase.

• Realizar busca ativa dos contatos faltosos;
• Desenvolver ações educativas e de mobilização envolvendo a comunidade e equipamentos sociais (escolas, conselhos de saúde, associações de moradores etc.), abordando a importância do autoexame, o controle da hanseníase e o combate ao preconceito.
Papel dos ACS junto às pessoas com diagnóstico da hanseníase:

Sobre o autocuidado, você deve orientar sobre:
Olhos: observar se há permanentemente a sensação de areia nos olhos, visão embaçada ou ressecada de repente ou se tem piscado mais que o normal. Nesse caso, observar se há cisco e limpar os olhos com soro fisiológico.
Nariz: observar se o nariz tem ficado entupido com frequência, se tem aparecido cascas ou sangramentos súbitos, se há cheiro ruim, pois indicam que o osso do nariz pode ter sido atingido pela doença. Limpar o nariz com soro fisiológico, inspirando e expirando, e não arrancar as casquinhas.
Mãos e braços: observar se há dor ou formigamento, choque ou dormência ou se as mãos ficam inchadas e com dificuldade de sustentar os objetos. Fazer repouso do braço afetado, evitando movimentos repetitivos, e não carregar objetos pesados. Usar óleos ou cremes para evitar ressecamento.
Pés: observar a presença de dor e câimbra nas pernas, fraqueza nos pés, formigamento ou choque; presença de feridas, calos ou bolhas. Ficar em repouso e andar pouco, hidratar, lubrificar e massagear os pés.
Ferimentos: observar bolhas e ferimentos que surgiram sem se perceber. Isso ocorre devido à perda de sensação de calor e dor na área afetada. Descobrir a causa do ferimento e proteger: imobilizar dedos machucados; usar meias grossas sem remendo; examinar diariamente a parte interna dos sapatos para impedir que saliências ou pregas causem ferimentos. O uso dos tênis adaptados e palmilhas também são cuidados importantes. Com esses cuidados é possível tratar as complicações logo no início, e assim evitar deformidades.

Doenças sexualmente transmissíveis:
São chamadas de doenças sexualmente transmissíveis (DST) aquelas causadas por vírus, bactérias ou micróbios e que são transmitidas, principalmente, nas relações sexuais. Muita gente chama de doenças venéreas, doenças da rua, doenças do mundo.
São exemplos de doenças sexualmente transmissíveis: gonorreia, sífilis, hepatite B, Aids, entre outras. Ter relação sexual faz parte da vida das pessoas. Cada pessoa deve poder escolher com quem e como quer ter uma relação sexual. Em qualquer relação sexual é possível pegar ou passar uma DST. Infelizmente muitas pessoas não sabem o que são as DST. Outras sabem, mas não tomam cuidado para se proteger dessas doenças.
Como saber se uma pessoa está com uma DST?
Existem vários sinais (aquilo que a pessoa vê) e sintomas (aquilo que a pessoa sente e manifesta) que levam as pessoas a suspeitarem que estejam com uma DST. Mas somente o médico pode fazer o diagnóstico e indicar o tratamento, embora você e outros membros da equipe possam participar desse processo.
Alguns sinais de DST:

Alguns sintomas de DST:

Quanto mais cedo for iniciado e não houver interrupção do tratamento, maiores serão as chances de cura.
As principais situações que aumentam o risco de se pegar uma DST são:

Aids:
É uma DST causada por um vírus chamado HIV. Ele age destruindo as células que fazem a defesa do corpo contra as doenças – os glóbulos brancos. Ao se contaminar, a pessoa pode não apresentar, pelo menos por algum tempo, nenhum sinal ou sintoma. Nesse caso ela é chamada de portadora do HIV ou soropositiva para HIV. Quando a pessoa soropositiva para HIV come- ça a apresentar sintomas, então se diz que ela tem Aids.
Qualquer pessoa pode pegar o HIV: homem ou mulher (homo, bi ou heterossexual); gente casada ou solteira; criança, moço ou idoso; rico ou pobre. E tanto faz se a pessoa mora na cidade ou no campo. Transmissão: o HIV passa de uma pessoa infectada para outra por meio de quatro líquidos produzidos pelo nosso corpo. Esses líquidos são:

O vírus do HIV se transmite, principalmente, por meio das relações sexuais, sem proteção, por camisinha, por isso a Aids também é uma doença sexualmente transmissível.
Como podemos nos proteger das DST e do HIV?
A melhor forma de proteção contra o HIV é a prevenção, que se faz evitando as situações ou comportamentos de risco.
Orientações para prevenir as DST e HIV:

Qual é a orientação que deve ser dada por você para uma pessoa que está com DST/Aids?

Portador do vírus HIV:

Doente de Aids:


2 Saúde do homem:
Diferentemente das mulheres, os homens não costumam procurar os serviços de saúde. A baixa procura tem o fator cultural como uma das explicações: o homem é criado para ser provedor, ser forte, não chorar, não adoecer. Para muitos, doença é sinal de fragilidade, de fraqueza. Isso faz com que não busquem antecipadamente ajuda nos serviços de saúde, levando-os à morte por doenças que, se diagnosticadas mais cedo, poderiam ser evitadas.
É importante reverter o preconceito e sensibilizar os homens para a mudança dessa forma de pensar e agir. Os homens estão mais expostos aos riscos de adoecerem por problemas relacionados à falta de exercícios físicos, alimentação com excesso de gordura, aumento de peso e à violência por causas externas (brigas, acidentes no trânsito, assassinatos, homicídios etc.).
É preciso que você os oriente a procurar a UBS para prevenir e tratar doenças como pressão alta, alteração do colesterol, diabetes, doenças sexualmente transmissíveis e Aids, infarto, derrame, problemas respiratórios, câncer, uso de álcool, tabaco e outras drogas, entre outras. Orientar sobre a sexualidade saudável, sem riscos de adquirir doenças sexualmente transmissíveis. Orientar sobre a paternidade responsável, estimulando para que ele participe do pré-natal, do parto, do pós-parto e nas visitas ao pediatra e na criação dos filhos.
O ACS, juntamente com a equipe de saúde, deve realizar ações (por exemplo: semana de promoção da saúde do homem, campanhas voltadas para esse público, distribuição de cartilhas informativas, reuniões com os homens, entre outras estratégias) que estimulem o homem a se cuidar e a buscar uma vida mais saudável, enfrentando principalmente o alcoolismo, o tabagismo, a hipertensão e a obesidade.
Devem também ser buscadas estratégias para um melhor acolhimento aos homens nas UBS. A visita domiciliar às famílias onde há homens deve contemplar principalmente orientações sobre:


Disfunção erétil:
Também popularmente conhecida como impotência sexual, a disfunção erétil pode ser de grande importância, pois pode repercutir na vida familiar e no convívio social do indivíduo, muitas vezes sendo causa de sofrimento psíquico para ele.
A disfunção erétil afeta principalmente homens de faixa etária mais elevada, mas pode também estar presente em indivíduos mais jovens. Estudos apontam que mais de 10% dos homens com idade superior a 40 anos apresentam alguma forma de disfunção erétil, mas poucos deles procuram auxílio nos serviços de saúde.
A disfunção erétil pode estar relacionada a causas orgânicas e psicológicas, dentro destas destacamos:
♦ Psicológicas: ansiedade, depressão, culpa.
♦ Orgânicas: hipertensão, diabetes, alterações hormonais, uso de drogas (fumo, álcool, antidepressivos, maconha, heroína, cocaína e outros).
Hoje em dia existem boas opções de tratamento para esse problema, o seu papel como ACS é orientar o paciente sobre quando é possível evitar ou controlar os fatores anteriormente citados e procurar a UBS de referência para avaliação.
O que é próstata?
A próstata é uma glândula que se localiza na parte baixa do abdômen, no homem. Ela é um órgão muito pequeno, tem a forma de maçã e se situa logo abaixo da bexiga e adiante do reto. A próstata produz parte do sêmen, um líquido espesso que contém os espermatozoides produzidos pelos testículos e que é eliminado durante o ato sexual.
Como surge o câncer de próstata?
O câncer da próstata surge quando, por razões ainda não conhecidas pela ciência, as células da próstata passam a se dividir e se multiplicar de forma desordenada, levando à formação de um tumor. Alguns desses tumores podem crescer de forma rápida, espalhando-se para outros órgãos do corpo e podendo levar à morte. Uma grande maioria, porém, cresce de forma tão lenta que não chega a dar sintomas durante a vida e nem a ameaçar a saúde do homem.
Como prevenir o câncer de próstata?
Até o presente momento, não são conhecidas formas específicas de prevenção do câncer da próstata. No entanto, sabe-se que a adoção de hábitos saudáveis de vida é capaz de evitar o desenvolvimento de certas doenças, entre elas o câncer.
Quem apresenta mais risco de contrair câncer de próstata?
Os dois únicos fatores confirmadamente associados a um aumento do risco de desenvolvimento do câncer de próstata são a idade e história familiar. A maioria dos casos ocorre em homens com idade superior a 50 anos e naqueles com história de pai ou irmão com câncer de próstata antes do 60 anos. Alguns outros fatores, como a dieta, estão sendo estudados, mas ainda não há confirmação científica.
Não é necessária a realização de exames de laboratório ou o toque retal em pessoas que não têm nenhum sintoma urinário ou histórico familiar. Portanto, somente diante de sintomas como dificuldade ou dor ao urinar, ou urinar muitas vezes, inclusive à noite, perda espontânea de urina e urgência para urinar é que se deve recomendar procurar a UBS para realização de avaliação. Também é recomendada a avaliação para aqueles quem têm ou tiveram familiares com problemas na próstata.
Câncer de pênis:
O pênis é o órgão sexual masculino. Em sua extremidade existe uma região mais volumosa chamada glande (“cabeça” do pênis), que é coberta por uma pele fina e elástica, denominada prepúcio. O câncer que atinge o pênis está muito ligado às condições de higiene íntima do indivíduo, sendo o estreitamento do prepúcio (fimose) um fator predisponente. O câncer de pênis é um tumor raro, com maior incidência em indivíduos a partir dos 50 anos de idade, muito embora tumores malignos do pênis possam ser encontrados em indivíduos jovens. Está relacionado às baixas condições socioeconômicas e de instrução, à má higiene íntima e a indivíduos não circuncidados.
No Brasil, o tumor representa 2% de todos os casos de câncer no homem, sendo mais frequente nas Regiões Norte e Nordeste do que nas Regiões Sul e Sudeste. Nas regiões de maior incidência, o câncer de pênis supera os casos de câncer de próstata e de bexiga.
Seu papel como ACS:
Promover reuniões para discutir o tema, desmistificando a realização do exame de toque, que será necessário em alguns casos.
Discutir também o tema com as mulheres para que possam conversar com seus parceiros, companheiros, irmãos. Orientar para que os homens com mais de 50 anos fiquem atentos a sintomas urinários.
Orientar para que os homens com mais de 50 anos com histórico familiar de câncer de próstata procurem a UBS. Conscientizar os homens de que diante de algum problema urinário seja procurada a unidade.
3 Saúde da mulher:
Você, durante a realização das visitas domiciliares, deve conversar com as mulheres, fortalecendo a relação de vínculo.

Na consulta médica ou de enfermagem, é feito o exame clínico das mamas, o exame preventivo do câncer cérvico uterino, também conhecido como exame citopatológico de colo uterino ou Papanicolau. Para muitas mulheres, esse exame causa medo, vergonha e preocupação. Nesses casos, você não deve desprezar esses sentimentos. Deve entender a situação, orientar a importância do exame e explicar que, para os profissionais de saúde, olhar para os órgãos genitais faz parte do trabalho e para eles isso é natural. Essa conversa esclarecedora e sensível pode fazer com que muitas mulheres se aproximem da equipe de saúde e façam as ações necessárias para cuidarem de sua saúde. Assim você vai auxiliar na prevenção, detecção precoce ou até mesmo diminuição do agravamento da situação de saúde das mulheres do território sob responsabilidade de sua equipe.
Se durante a visita domiciliar a mulher falar que tem alguma queixa em relação às mamas (seios) e axilas (nódulos embaixo dos braços), oriente a procurar o serviço de saúde.
Preventivo de câncer de colo uterino:
Você deve informar que o exame é realizado nos postos de saúde.
Quem deve fazer o exame preventivo?
♦ Toda mulher que tem ou já teve atividade sexual deve submeter-se a exame preventivo, especialmente se estiver na faixa etária dos 25 aos 59 anos de idade;
♦ Mulheres grávidas podem fazer tranquilamente o preventivo sem prejuízo para si ou para o bebê.
Quando fazer?

Para realização do exame, são necessários alguns cuidados anteriores:


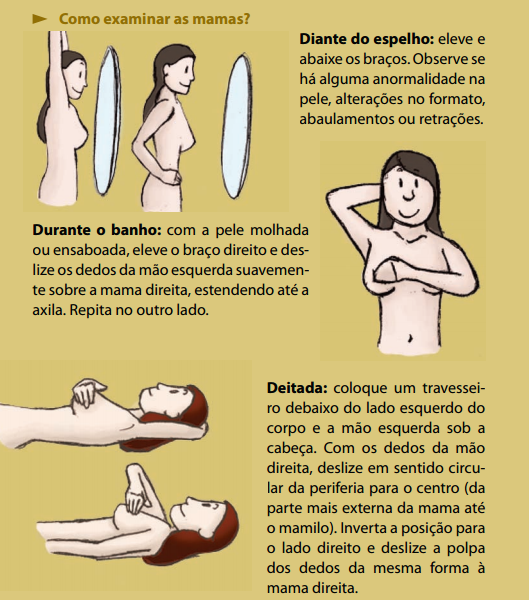
Autoexame de mamas:
É importante que você estimule a mulher a se conhecer, a perceber as mudanças em seu corpo, a realizar o autoexame das mamas mensalmente. É importante que seja feito com regularidade para que sejam evidenciadas alterações em relação aos autoexames anteriores.

O autoexame das mamas deve ser realizado uma vez por mês. A melhor época é uma semana após a menstruação. Para as mulheres que não menstruam mais, o autoexame deve ser feito em um mesmo dia de cada mês à sua livre escolha, por exemplo, todo dia 15.
No autoexame, as mulheres devem procurar:


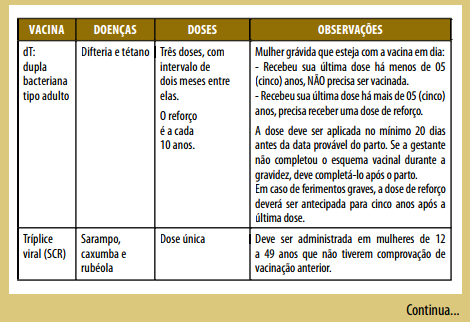
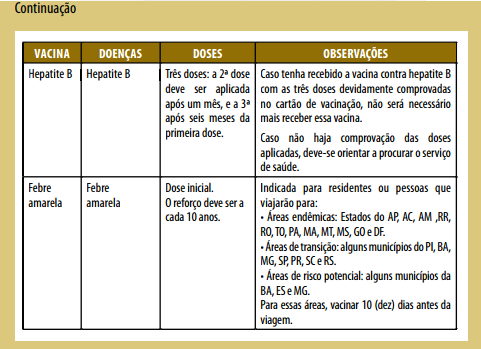
Calendário de vacinação:
Solicitar a carteira de vacinação e verificar o esquema vacinal. Se incompleto, procurar a Unidade Básica de Saúde para completar o esquema vacinal.
Hábitos saudáveis:
Hábitos saudáveis são medidas que provocam impacto positivo na qualidade de vida das pessoas ou de uma comunidade. São exemplos de hábitos saudáveis: cuidado com a alimentação, prática regular de exercícios físicos, não fumar e não abusar das bebidas alcoólicas ou usar outras drogas.
Planejamento reprodutivo:
O planejamento familiar baseia-se no respeito aos direitos sexuais e aos direitos reprodutivos. Consiste em refletir sobre o desejo de ter ou não ter filhos, decidir e escolher a forma de realizá-lo. Pode ser feito pelo homem, pela mulher ou pelo casal – adolescente, jovem ou adulto –, independentemente de terem ou não uma união estável ou de constituírem uma família convencional.
Dessa forma, é fundamental incentivar o autoconhecimento, que implica tomar contato com os sentimentos, conhecer o corpo e identificar as potencialidades e dificuldades/bloqueios de diversas ordens. Para evitar filhos, há vários métodos anticoncepcionais, como a pílula, a camisinha, o DIU (dispositivo intrauterino), tabelinha, entre outros. Não existe método anticoncepcional ideal, todos eles têm vantagens e desvantagens. É preciso que a mulher ou o casal conheça todos os métodos, para saber qual o mais adequado.
É importante que a mulher possa falar sobre a sua sexualidade. Junto com outras mulheres, possa tirar dúvidas sobre a forma correta de usar os métodos, falar sobre suas experiências e incertezas. Isso você pode fazer, estimulando na comunidade uma roda de conversa entre as mulheres!
Para escolher um método anticoncepcional, devem-se considerar principalmente os seguintes fatores:
• Os relacionados diretamente com o estado de saúde da mulher. Por exemplo, a pressão arterial;
• E os situacionais, isto é, os que estão relacionados com o momento de vida da mulher ou do casal, por exemplo, o tipo de trabalho ou idade e necessidade de cuidados aos outros filhos do casal.
Nem sempre o método escolhido pela mulher será o mais adequado para ela, por colocar em risco sua saúde. Explicando melhor: para uma mulher que tem pressão alta e é fumante, é contraindicado tomar pílula, pois aumenta o risco ter infarto ou derrame. Há vários tipos de métodos anticoncepcionais, cada um com suas vantagens e desvantagens, conforme o quadro a seguir:
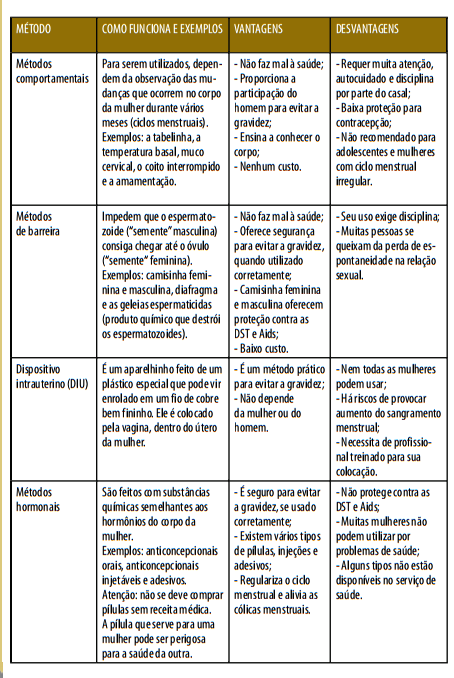
Esterilização masculina e feminina:
Esterilização não é um método anticoncepcional irreversível que consiste em uma operação que se realiza no homem ou na mulher com o objetivo de se evitar definitivamente a possibilidade de gravidez. No caso do homem, a operação é a vasectomia e, na mulher, é a ligadura tubária, chamada também de laqueadura, amarração ou ligação de trompas.
Contraceptivo de emergência pós-coital (pílula do dia seguinte):
Não deve ser utilizado como método de contracepção frequente, pois pode causar problemas para a saúde. As pessoas que desejarem saber sobre o método após terem relações sexuais desprotegidas devem ser orientadas a procurar a equipe de saúde. É necessário que seja realizado o acompanhamento mais próximo para orientação sobre métodos de contracepção.
O melhor método para uma pessoa usar é aquele que a deixa confortável e que melhor se adapta ao seu modo de vida e a sua condição de saúde:

Gravidez:
Quanto mais cedo for realizado o diagnóstico de gravidez, melhor será o acompanhamento do desenvolvimento do bebê e das alterações que ocorrem no corpo da mulher. Possibilita prevenir, identificar precocemente e tratar os problemas que possam afetar a saúde do bebê a da mulher.

Sinais sugestivos de gravidez:
Você deve explicar à gestante a importância de fazer o pré-natal, orientando-a a procurar a Unidade Básica de Saúde para início das consultas o mais rápido possível. Deve também cadastrá-la no SIAB.
Pré-Natal:
O pré-natal é o primeiro passo para cuidar da saúde da gestante e do bebê. A mulher deve receber o cartão da gestante ao iniciar o acompanhamento pré-natal. Esse cartão é um documento que acompanha toda essa importante fase na vida mulher e da família e serve como apoio e referência aos serviços de saúde e diferentes profissionais que atenderão a gestante, inclusive na maternidade ou casa de parto. Estimule-a a conservá-lo em bom estado e a levá-lo consigo toda vez em que procurar um serviço ou profissional de saúde. Recomenda-se que a mulher faça no mínimo seis consultas durante o pré-natal.
4 Cuidados com a gestante:
Postura que você deve ter frente aos cuidados com a gestante:

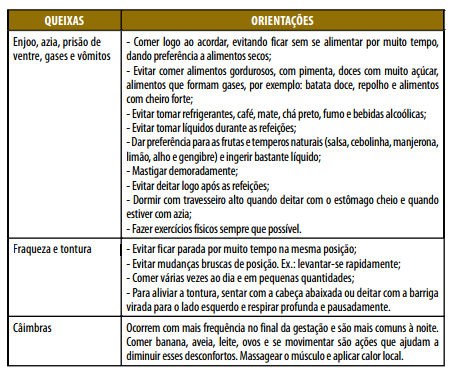
Orientações relacionadas às queixas mais comuns na gestação:
Grande parte das queixas das gestantes durante a gravidez diminui ou desaparece com as orientações alimentares e de comportamento, sendo desnecessário o uso de remédios.
Identificando sinais de perigo:
A gravidez não é doença. A maior parte das gestantes não tem complicações durante a gestação, algumas podem apresentar sinais indicativos de problemas para a sua saúde e da criança. Nesses casos você deve encaminhar a gestante à unidade básica/ Saúde da Família para que possa ser atendida o mais rápido possível.
Os sinais de risco são:

Alimentação e a gestação:
É mito o fato de que durante a gestação a mulher precisa comer por dois, mas é verdade que ela precisa ter mais atenção e cuidado na escolha dos alimentos. A gestante deve comer alimentos coloridos, saudáveis, frescos, limpos e na quantidade suficiente.
Você deve orientar a gestante sobre:
♦ Comer no mínimo seis vezes ao dia, em menores quantidades: café da manhã, lanche, almoço, lanche, jantar e ceia. Não pular as refeições;
♦ Tomar dois litros de água por dia ou mais, de preferência entre as refeições;
♦ Consumir fígado ou miúdos, no mínimo uma vez por semana, para a prevenção da anemia. Fígado é uma importante fonte de ferro e vitamina A. Lembrar que todas as carnes devem ser bem cozidas e os utensílios para o seu preparo devem estar limpos para evitar a toxoplasmose;
♦ Após as refeições, a gestante deve ingerir meio copo de suco natural de fruta ou uma fruta;
♦ No mínimo três vezes por semana consumir alimentos ricos em vitamina A, que são os alimentos amarelos, alaranjados ou verde-escuros, tais como: folhas (couve, radite, mostarda, agrião, espinafre), cenoura, mamão, moranga e abóbora;
♦ Consumir uma porção (tamanho de uma concha) de leguminosas (feijão, lentilha, grão-de-bico) todos os dias;
♦ Evitar comer doces, balas, refrigerantes, alimentos gordurosos e salgados e frituras, para evitar o ganho de peso excessivo;
♦ Usar adoçantes somente com recomendação médica;
♦ A gestante deve comer alimentos ricos em fibras, encontradas nas frutas, verduras e cereais, pois são importantes para o aumento do bolo fecal (fezes), e aumentar o consumo de água/líquidos, para ajudar na eliminação das fezes;
♦ Não fumar, pois o fumo pode causar descolamento de placenta, parto prematuro e o bebê pode nascer com baixo peso, alguns defeitos na formação da boca e nariz ou até mesmo aborto;
♦ Não ingerir bebidas alcoólicas, pois pode causar consequências prejudiciais ao bebê, afetando a formação dos olhos, nariz, coração e do sistema nervoso central, acompanhada de retardo de crescimento e mental;
♦ Comer os alimentos logo após o preparo. As sobras devem ser guardadas em lugar fresco ou geladeira, sempre cobertas;
♦ A vasilha onde se guarda a água deve estar tampada;
♦ Comer devagar, mastigando bem os alimentos;
♦ Não deitar logo após as refeições;
♦ Fazer uso de medicamento de qualquer natureza somente com orientação médica.
Principais vitaminas no período de gestação:
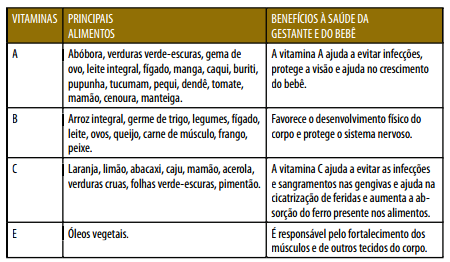
Principais nutrientes no período de gestação:


Higiene e conforto na gestação:
A melhor forma de tomar banho é com água corrente de chuveiro, bica ou caneca. Evitar tomar banho sentada em bacias e não fazer duchas dentro da vagina, pois podem levar micróbios da vagina até o útero, podendo prejudicar a saúde do bebê. A gestante pode lavar a cabeça todas as vezes em que sentir necessidade, pois isso não a prejudica e nem o bebê.
É importante que ela use roupas limpas e confortáveis e, se possível, sutiã com alças largas e com boa sustentabilidade, para que as mamas fiquem apoiadas. É recomendado evitar meias com elástico muito apertado, que podem causar varizes e sensação de desconforto. Usar sapatos baixos e confortáveis. Caso tenha dor lombar, poderá utilizar saltos baixos.
Higiene bucal (gestante):
Pelas alterações que ocorrem no corpo da mulher e pelas mudanças na forma de se alimentar na gestação, isso pode comprometer sua saúde bucal. Por esse motivo, a gestante deve ser orientada a cuidar com mais atenção da higiene da boca.
As alterações hormonais nessa fase reprodutiva da mulher podem acarretar o aparecimento de doenças gengivais e sua evolução pode ocasionar até o parto prematuro. É importante que seja realizada a higiene dental diária, sempre após a alimentação e antes de dormir.
5 Preparando para o parto:
Preparando para o parto e puerpério:
Você deve orientar a gestante para se preparar para o parto.
Caso ela tenha outros filhos, perguntar com quem eles ficarão e quem a levará ao hospital.
Não se esquecer de orientar para levar o cartão da gestante e um documento de identificação, que pode ser: a carteira de identidade ou de trabalho ou certidão de casamento ou nascimento.
Arrumar previamente as roupas da gestante e do bebê para levar ao hospital.
Sinais de trabalho de parto:

Quando essas contrações acontecerem na frequência de mais de uma vez a cada 10 minutos, é momento de ir para o hospital. Se uma gestante de sua área tiver neném em casa, oriente a procurar o serviço de saúde o mais breve possível, para avaliação geral da criança, vacinas e outros procedimentos.
É muito importante observar se em sua comunidade os partos costumam ser realizados em casa e/ou por parteiras. Nesses casos é necessário reconhecer as parteiras tradicionais como parceiras, respeitando suas práticas e saberes. Nesses casos deve-se ter atenção especial para algumas questões:

Puerpério:
O puerpério é o período do nascimento do bebê até 45 dias após o parto.
Você deve fazer as seguintes orientações à puérpera:

Amamentação:
Amamentar é um ato de entrega e a mulher precisa estar disposta a se entregar.
As orientações relacionadas à amamentação devem ser iniciadas durante o pré-natal. A amamentação deve ser exclusiva até o sexto mês de vida. Ou seja, a criança deve receber somente o leite materno até o sexto mês de vida. A partir dos seis meses, outros alimentos devem ser oferecidos e a criança pode receber o leite materno até dois anos de idade ou mais. O leite materno é um alimento completo que atende a todas as necessidades do organismo da criança e a protege contra infecções.
Vantagens da amamentação:


O primeiro leite produzido depois que o bebê nasce é o colostro, que pode ser claro ou amarelo, grosso ou ralo, e deve ser dado ao bebê logo após o nascimento, esse leite é rico em fatores de proteção.
No início da mamada, o leite é mais ralo, pois tem mais água, açúcar e substâncias que protegem o bebê e, no final da mamada, fica mais amarelo, pois é mais rico em gordura. É importante que o bebê esvazie totalmente um peito para depois dar o outro. A mamada seguinte deve ser iniciada no peito que terminou a última mamada.
A amamentação deve ser em livre demanda, ou seja, sem restringir o número de mamadas ou horários fixos para amamentar e sem determinar o tempo em que o bebê suga em cada mama. Os pontos-chave para saber se a posição e pega estão adequadas são:

Atenção! O bebê chora não necessariamente por estar com fome, ele pode estar com frio, calor, molhado ou com cólica. É importante realizar seu acompanhamento, identificando se ele está ganhando peso.
Orientações gerais:

Cuidados que a mãe deve ter na hora de amamentar:

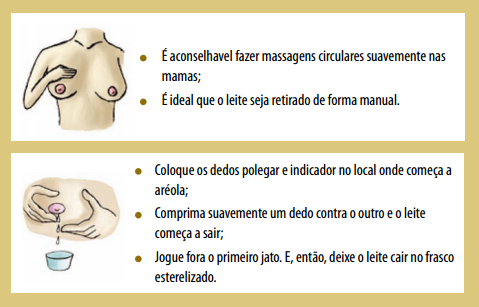
Como doar o leite materno?
Algumas mulheres, quando estão amamentando, produzem um volume de leite além da necessidade do bebê, o que possibilita que sejam doadoras de um Banco de Leite Humano. O leite materno doado passa por um processo de pasteurização, para eliminar os micro-organismos, sem alterar a qualidade do leite e, em seguida, ser distribuído com qualidade certificada aos bebês internados em unidades neonatais. Ao retirar o leite, é importante que a mulher siga algumas recomendações que fazem parte da garantia de qualidade do leite humano distribuído aos bebês hospitalizados. O leite retirado em frasco esterilizado ou fervido deve ser imediatamente armazenado no freezer ou congelador.

Banco de Leite Humano:
Alguns bancos de leite trabalham com coleta domiciliar. Informe-se na sua Unidade Básica de Saúde se há Banco de Leite Humano no seu município.
6 Atenção ao idoso:
As pessoas estão vivendo mais e o fenômeno do envelhecimento populacional, entre outros aspectos, está diretamente relacionado aos avanços da saúde pública. As vacinas, a melhoria de condições de saneamento ambiental, o maior acesso da população aos serviços de saúde, a melhor cobertura da Atenção Primária à Saúde em Estados e municípios são algumas das conquistas alcançadas ao longo dos últimos anos.
Segundo Pesquisa Nacional por Amostra de Domicílios – PNAD/2007, atualmente existem, aproximadamente, 19 milhões de pessoas idosas (acima de 60 anos) vivendo em nosso País; desse total 11.465.861 estão cadastradas na Estratégia Saúde da Família (ESF). Estima-se que em 2050 existam cerca de dois bilhões de pessoas com 60 anos ou mais no mundo.
Considerando essa nova realidade social, em 1º de outubro de 2003, foi publicado o Estatuto do Idoso, reafirmando os direitos fundamentais da pessoa idosa no Brasil. Além disso, muitos avanços têm acontecido na efetivação de políticas públicas de saúde para a população idosa em nosso País. A promulgação da Política Nacional de Saúde da Pessoa Idosa (Portaria nº 2528, de 19 de outubro de 2006) e o Pacto pela Vida (Portaria nº 399/GM, de 22 de fevereiro de 2006), componente do Pacto pela Saúde, trazendo a população idosa para o centro das prioridades do SUS. Essas políticas têm como finalidade assegurar os direitos sociais do idoso, criando condições para promover sua autonomia, integração e participação na sociedade.
Para que a longevidade (expectativa de uma população viver por muitos anos) seja conquistada, é fundamental que os serviços de saúde estejam organizados a fim de permitir às pessoas idosas redescobrirem possibilidades de viver sua vida com a máxima qualidade possível, apesar das progressivas limitações.
A Atenção Primária/Saúde da Família deve oferecer à pessoa idosa, seus familiares e cuidadores (se houver) uma atenção humanizada, com orientação, acompanhamento e apoio, no domicílio e na Unidade Básica de Saúde. Os idosos em Instituição de Longa Permanência (ILP) também devem ser acompanhados pelas equipes de Atenção Primária/Saúde da Família.
Uma das estratégias propostas pelo Ministério da Saúde para identificar a população idosa em risco de doenças/agravos à saúde é o correto preenchimento da Caderneta de Saúde da Pessoa Idosa e seu acompanhamento pelas equipes de saúde. Essa ação permitirá identificar os idosos mais frágeis ou em risco de fragilização e, então, efetivar ações de prevenção de agravos mais sérios, de recuperação da saúde e de reabilitação.

Em 1º de outubro de 2003, foi publicada a Lei nº 10.741, conhecida como o Estatuto do Idoso, destinada a regular os direitos assegurados às pessoas com idade igual ou superior a 60 anos. Você pode conhecer melhor o Estatuto acessando: http://www.planalto.gov.br/ccivil_03/LEIS/2003/L10.741.htm
Falando um pouco mais sobre a Caderneta de Saúde do Idoso:
A função primordial da Caderneta de Saúde da Pessoa Idosa é propiciar um levantamento periódico de determinadas condições do indivíduo idoso e de outros aspectos que possam interferir no seu bem-estar. Antes do adoecimento orgânico, a pessoa idosa apresenta alguns sinais de risco e é função do profissional de saúde, por meio do registro na caderneta, identificá-los para que as ações possam ser realizadas de maneira precoce, contribuindo não apenas para a melhoria da qualidade de vida individual, mas também para uma saúde pública mais consciente e eficaz. Os registros na caderneta do idoso devem ser uma ferramenta para esse trabalho.
A Caderneta de Saúde da Pessoa Idosa é preenchida no momento da realização da visita domiciliar, onde haja um morador com 60 anos ou mais, ou na Unidade Básica de Saúde, quando a pessoa for consultar. Você é um dos principais responsáveis pelo preenchimento da caderneta.
O preenchimento da caderneta de saúde se dá a partir da própria fala do indivíduo. É importante que seja resguardada sua privacidade. Assim, deve-se deixar a pessoa que responde à vontade para citar o que lhe for conveniente. A caderneta é um documento que a pessoa idosa deve carregar sempre consigo e que pode, eventualmente, ser acessada por outras pessoas. Você deve reforçar que o idoso, ao comparecer à consulta na UBS, deve levar sua caderneta.
Questões importantes a serem observadas por você em suas visitas domiciliares:
Identificação do idoso: quando falamos em “identificação”, como o próprio nome aponta, busca-se conhecer o idoso quanto a: relações familiares; ocupação; hábitos de vida; situação da moradia; entre outros.
Alguns aspectos na identificação que merecem maior atenção serão apresentados a seguir:
Relações familiares: o prejuízo emocional e outros transtornos familiares que o(a) idoso(a) pode apresentar perante a perda do seu cônjuge é um sinal de alerta. Geralmente, a viuvez traz fortes repercussões negativas na área psicológica, podendo interferir também de modo marcante na área econômica, sendo inclusive uma das causas do asilamento do idoso. O estado emocional pode variar de acordo com o tempo de viuvez.
Escolaridade: a baixa escolaridade é outro fator que interfere para a interação na comunicação e, portanto, há necessidade da adequação do vocabulário pelo profissional de saúde na assistência ao idoso, uso de linguagem simples e acessível.
Ocupação: é importante saber se há defasagem entre a ocupação e situação financeira anterior e a atual, pois pode desencadear um processo de insatisfação e inconformismo que repercute negativamente no indivíduo. Além disso, a aposentadoria pode trazer algumas características marcantes nos idosos em nosso País, como a inatividade.
Hábitos de vida: os hábitos prejudiciais à saúde, como o fumo, o álcool e o sedentarismo, são alguns dos responsáveis por sintomas e doenças surgidos na idade avançada. Entre as consequências mais comuns, estão: depressão, aumento da ansiedade, distúrbios cerebrais predispondo às quedas, câncer de pulmão, bronquites, cardiopatias, problemas no fígado, dores articulares e osteoporose, entre outras. Portanto, o detalhamento de tais hábitos é importante para orientar o idoso quanto aos fatores maléficos que acarretam à sua saúde. Lembrando sempre que, mesmo em idades avançadas, a adoção de modos saudáveis traz grandes benefícios à saúde.
Se o indivíduo possui 75 anos ou mais, já pode ser considerado frágil ou em processo de fragilização.
Atividades Básicas de Vida Diária (AVD):
São as atividades relacionadas ao autocuidado e que são fundamentais à sobrevivência de qualquer pessoa. Se o idoso não pode fazê-las, vai precisar de alguém para isso. São elas:

Atividades Instrumentais de Vida Diária (AIVD):
As AIVD são as atividades relacionadas à participação no meio social e indicam a capacidade de levar uma vida independente na comunidade:

Deve ser observado se existe limitação para as atividades acima citadas, assim como o tipo de auxílio de que o idoso necessita. Essas informações são elementos essenciais para se compor um diagnóstico de seu risco social e conhecer seu grau de independência para as atividades de vida diária (AVD). Se o indivíduo idoso mora sozinho ou já recebe algum tipo de cuidado, já pode ser denominado como uma pessoa idosa frágil ou em processo de fragilização.
Caso observe dificuldades do idoso para realização de uma ou mais atividades de vida diária e instrumental (AVD e AIVD), você deve transmitir essa informação aos profissionais da sua equipe, assim como orientar os familiares e cuidadores a não fazer tudo pela pessoa, mas sempre estimular sua autonomia.
Algumas medidas podem reduzir a incapacidade ou diminuir a dificuldade em conviver com ela e melhorar a qualidade de vida da pessoa idosa, como o uso de determinados medicamentos prescritos pelo médico, modificações no ambiente físico e social, mudanças no comportamento e estilos de vida, além da utilização de equipamento especial – prótese, muleta, andador.
Os três conceitos importantes para a definição das incapacidades são: autonomia, independência e dependência.
Autonomia: é a liberdade para agir e para tomar decisões. Pode ser definida como se autogovernar.
Independência: significa ser capaz de realizar as atividades sem ajuda de outra pessoa.
Dependência: significa não ser capaz de realizar as atividades do dia a dia sem ajuda de outra pessoa.
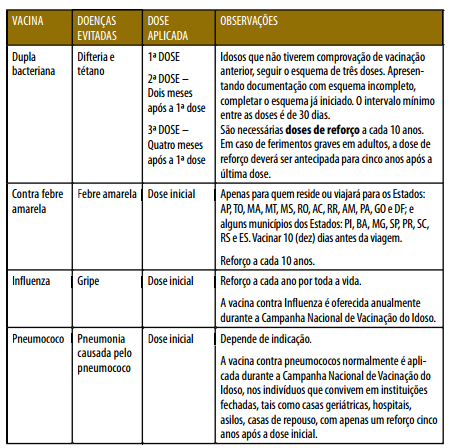
Esquema de vacinação da pessoa idosa:
Você deve verificar em todas as visitas se as vacinas estão em dia e orientar o idoso sobre a importância da vacinação para a prevenção de doenças. A seguir calendário vacinal do idoso:
Cuidados com a alimentação:
A promoção a hábitos saudáveis na alimentação é uma das estratégias para prevenção de doenças e promoção à saúde. Tem como um de seus objetivos proporcionar um envelhecimento mais saudável e ativo, melhorando a qualidade de vida das pessoas.
7 Orientação para as pessoas idosas e familiares:
A orientação da alimentação da pessoa idosa que não precisa de cuidados alimentares específicos pode ser dada por você com base nos Dez Passos para uma Alimentação Saudável. As orientações relacionadas à alimentação da pessoa idosa nas situações de doenças crônicas como diabetes, hipertensão, obesidade, entre outras, deverão ser feitas pelos profissionais de nível superior da equipe de saúde e devem ser conhecidas e acompanhadas por você.
Dicas importantes para seu trabalho de orientação para as pessoas idosas e familiares:
♦ Alimentar o idoso nem sempre é tarefa fácil. Horários regulares, respeito às preferências e hábitos culturais, ambiente tranquilo e muita calma e paciência, por parte dos familiares e cuidadores, são fatores importantes para que a alimentação seja bem aceita;
♦ Outro ponto importante e que pode colaborar para uma alimentação saudável é a leitura dos rótulos dos alimentos. A informação nutricional que está nos rótulos é um meio fundamental de apoio à escolha de produtos mais saudáveis na hora da compra. Observar a data de validade dos produtos também é importante;
♦ Orientar a fazer todas as refeições (café da manhã, lanche, almoço, lanche, jantar) e não pular nenhuma delas. Não trocar o almoço ou o jantar por lanches;
♦ Para abrir o apetite, pode ser preparada uma refeição de encher os olhos: colorida, cheirosa, quentinha, gostosa, sempre fresquinha e variando os alimentos, para estimular o paladar, que, com o avanço da idade, pode diminuir, levando à redução do apetite e do prazer de comer;
♦ O uso em exagero de sal, temperos industrializados, gorduras de origem animal (banha, sebo, toucinho), bem como frituras e alimentos com gorduras trans, deve ser evitado. Os alimentos devem ser preparados utilizando temperos naturais, como alho, cebola, salsinha, manjericão, orégano etc. e óleos vegetais, como de milho, soja e azeite de oliva;
♦ Beber de seis a oito copos de água por dia entre as refeições. Essa orientação é muito importante porque os idosos, geralmente, não sentem sede;
♦ Caso o idoso possa mastigar, não há razão para modificações na consistência dos alimentos e para a utilização de sopas e purês. Para que os alimentos sejam mais bem aproveitados, precisam ser bem mastigados;
♦ No caso de ausência parcial ou total dos dentes e de uso de próteses (dentaduras), não deixar de oferecer carnes, legumes, verduras e frutas. O idoso não pode deixar de comer nada por não conseguir mastigar. Pique, moa, corte ou rale os alimentos mais duros;
♦ Você deve estar atento ao controle do peso do idoso. Um importante componente de risco para a fragilidade da pessoa idosa é a perda expressiva de peso em um curto período de tempo. Uma perda de peso não intencional de, no mínimo, 4,5 kg ou de 5% do peso corporal no último ano exige medidas para estabilizar e/ou recuperar seu peso corporal, por meio da promoção a uma alimentação saudável e prática de exercícios físicos sob orientação. Por outro lado, o peso elevado também pode ser prejudicial à saúde. Portanto, o ACS deve estar atento ao estado nutricional do idoso e às variações de seu peso corporal;
♦ O idoso pode ter medo de se alimentar, pois pode tossir e engasgar com facilidade, além de ter dificuldade de mastigar e engolir, tendo o risco de aspirar os alimentos (entrada dos alimentos pela via respiratória podendo ir para os pulmões).
♦ Podem ser oferecidos alimentos cozidos, com molho ou pastosos. O cuidador deve ser paciente e tranquilizar o idoso na hora das refeições, que devem ser sempre momentos prazerosos;
♦ Em caso da dificuldade para engolir, é importante informar a equipe de saúde para avaliação;
♦ Para facilitar a digestão e evitar a prisão de ventre, orientar o consumo de alimentos ricos em fibras: frutas, verduras e legumes. As frutas devem ser consumidas pelo menos três vezes ao dia e, sempre que possível, cruas e com casca;
♦ O idoso que ainda conserva a independência para alimentar-se sozinho deve continuar a receber estímulos para fazê-lo, não importando o tempo que leve;
♦ Recomenda-se o consumo simultâneo de leguminosas e carnes. Alimentos vegetais ricos em ferro são mais bem absorvidos na presença de alimentos ricos em vitamina C, como laranja, limão, caju, goiaba, abacaxi e outros, na sua forma natural ou em sucos. Essa conduta pode prevenir o aparecimento de anemia, problema frequente em idosos, que pode ser agravado por uma alimentação deficiente em alimentos ricos em ferro;
♦ É fundamental ingerir diariamente alimentos que contenham cálcio e vitamina D, sendo que essa última também pode ser produzida pela pele após exposição ao sol, antes da 10 horas da manhã e depois das 16 horas. Com essas práticas, pode-se prevenir o aparecimento da osteoporose, doença comum em idosos, especialmente em mulheres;
♦ Dar preferência à utilização de óleos vegetais (milho, soja, arroz, canola, azeite de oliva, girassol e outros) no preparo e cozimento dos alimentos, sempre em pequena quantidade. Dessa maneira, pode-se prevenir a aterosclerose, doença que é cada vez mais comum na população adulta e idosa e está relacionada com o aumento do consumo de alimentos ricos em gorduras saturadas e colesterol, como: gorduras animais (carnes gordas, leite integral, queijos gordos, manteiga, banha, toucinho, bacon, creme de leite, embutidos etc.), gordura hidrogenada, óleo de dendê, óleo superaquecido e reutilizado muitas vezes (principalmente para frituras), pães recheados (com cremes, com cobertura de chocolate ou com coco) e biscoitos amanteigados;
♦ Sempre que possível, substituir frituras por cozimento. No preparo de carnes, deve ser retirada toda a gordura visível, assim como a pele de aves e dos peixes;
♦ Água ou alimentos jamais devem ser oferecidos quando a pessoa estiver deitada. É importante estar sentada confortavelmente para receber a alimentação.
Ambiente seguro e risco de quedas:
A queda em idosos é um importante problema de saúde pública. Além de contribuir para a diminuição da qualidade de vida das pessoas, a ocorrência da queda pode acarretar um gasto considerável tanto do ponto de vista financeiro quanto do familiar e social.
A seguir estão descritos os principais pontos a serem observados por você na casa onde reside um idoso. Em caso de existência de problemas, devem ser alertados ao idoso, familiares e cuidadores, uma vez que esses fatores ambientais de risco são importantes causas de quedas na população idosa.
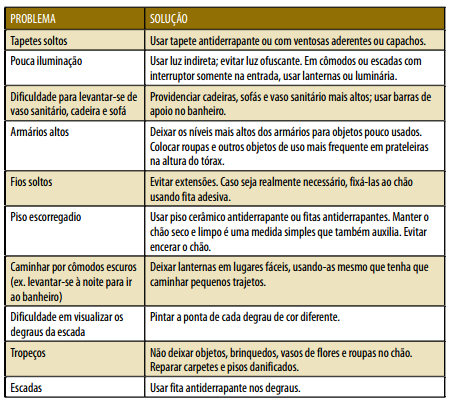
Além das informações contidas no quadro, também devem ser considerados como agravantes para o risco de acidentes e quedas:

Conhecendo os fatores que podem causar uma queda, você poderá, junto com a equipe, planejar estratégias para prevenir que esta aconteça. Independentemente da causa da queda, aquele indivíduo que referir ter caído duas ou mais vezes no mesmo ano será considerado frágil ou em processo de fragilização.
O que significa idoso frágil?
O termo frágil, segundo o dicionário Aurélio, tem os seguintes sentidos: “quebradiço; pouco vigoroso”. Desses significados, aqueles que nos ajudam a definir o indivíduo idoso frágil são os que apresentam o idoso com algum tipo de debilidade ou alguma condição que lhe afeta o vigor físico e/ou mental. Ao buscar identificar esses indivíduos, estamos nos comprometendo a organizar ações específicas que tenham como objetivo final reverter parcial ou totalmente o quadro de debilidade e possibilitar a essa pessoa um maior grau de independência e autonomia ou, em casos mais severos, dar condições dignas para que elas continuem vivendo, para isso deve-se contar com o apoio de toda a equipe de saúde.
Uso de medicamentos:
A utilização de medicamentos em pessoas com 60 anos ou mais deve ser sempre uma preocupação do profissional de saúde. O próprio funcionamento do organismo da pessoa idosa, que difere dos adultos jovens, bem como a possibilidade de interação medicamentosa (interferência de um medicamento usado sobre o outro) indesejada fazem com que o uso de medicamentos seja um fator de risco. Deve-se ter maior atenção com aqueles que fazem uso de mais de um tipo de medicamento diferente ao dia, com horários diversos, pois é comum erro na administração deles pelo próprio idoso ou por terceiros.
Informar ao profissional de saúde:

Perguntar ao médico:

8 Visitas domiciliares:
Solicitar ao profissional que prescreve:

Orientações aos familiares, idosos e/ou cuidadores quanto a cuidados com o uso adequado da medicação:
• Colocar os medicamentos em uma caixa com tampa (plástica ou de papelão) ou vidro com tampa, tomando o cuidado de usar caixas diferentes para medicamentos dados pela boca (via oral), para material de curativo e para material e medicamentos para inalação. Além de ser mais higiênico, diminui o risco de confundir e trocar os medicamentos. A caixa organizadora pode ser feita em casa, adaptando-se outras caixas ou também comprada em farmácias ou casas de produtos médico hospitalares. Existem em várias opções e formatos. Caso o idoso não saiba ler, oriente que peça ajuda para dividir os medicamentos em envelopes ou saquinhos, com o desenho do horário em que deve ser tomado;

• Verificar com o médico a possibilidade de dar os medicamentos em horários padronizados, como: café da manhã, almoço e jantar. Faça uma lista do que pode e do que não pode ser dado no mesmo horário. Evitar sempre que possível medicação durante a madrugada;
• Deixar somente a última receita médica na caixa de medicamentos, isso pode evitar confusão quando há troca de medicamentos ou de receitas e facilita a consulta em caso de dúvidas;
• Guardar os medicamentos longe do alcance das crianças e animais domésticos, em local seco, arejado, longe do sol, separado de venenos ou de outras substâncias perigosas;
• Guardar em suas embalagens originais e bem fechadas para evitar misturas e realizar o controle da data de validade;
•Jogar fora os medicamentos vencidos ou aqueles com aspecto ou coloração alterado;
•Ter sempre todos os medicamentos usados com suas dosagens e horários anotados na caderneta do idoso ou fazer uma lista avulsa caso ele não tenha caderneta. Isso ajuda no acompanhamento/controle dos medicamentos em uso e na hora de dar informações na consulta seguinte;
• Não acrescentar, substituir ou retirar medicamentos sem antes consultar o médico do idoso, bem como não usar medicamentos indicados para outras pessoas;
• Se o idoso toma vários medicamentos por dia, usar um calendário ou caderno onde possa colocar data, horários e um visto na medicação já dada, evitando assim doses e medicações repetidas;
• Recomendar que não se dê medicamentos no escuro, para não ocorrerem trocas perigosas;
• Sempre conferir antes a dose, o nome do medicamento e o horário prescritos;
• Não ter como referência cor e tamanho do comprimido, pois podem mudar de acordo com o laboratório do fabricante;
• Ter sempre segurança quanto à quantidade no caso de medicamentos líquidos. Nunca substituir as colheres-medida ou o conta-gotas que vieram junto com o medicamento;
• Verificar com o médico a possibilidade de partir ou dissolver os medicamentos em água ou suco. Se não for possível, peça para trocá-los, caso o idoso tenha dificuldade para engolir comprimidos;
• Informar sempre ao médico se o idoso parar de tomar alguma medicação. E não parar com ela antes da orientação do médico quando os sintomas desaparecerem;
• Não repetir as receitas antigas quando achar que o idoso está com o mesmo problema. Não substituir medicamentos sem autorização do médico;
• Ao dar a medicação para o idoso, certificar-se de que ele engoliu;
• Conferir a quantidade de medicamentos antes de feriados, fins de semana, para não correr o risco de faltar;
• Não acreditar em fórmulas secretas, em medicamentos perfeitos, mágicos que servem para tudo;
• Fazer com que os medicamentos fora de uso deixem de ser guardados juntos dos demais e, de preferência, que sejam descartados.
Esses cuidados são importantes na tentativa de evitar problemas maiores e de promover o uso correto das medicações, sendo fundamental para o bom andamento dos cuidados prestados ao idoso.
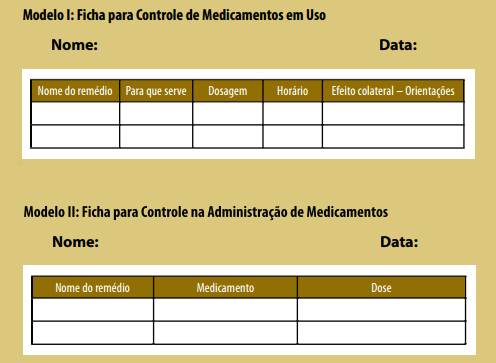
Na caderneta há espaço para registro dos medicamentos em uso, mas, para os que não a têm, segue sugestão de modelos de fichas para auxiliar no controle dos medicamentos em uso e dos medicamentos administrados.
Maior atenção e frequência de visitas domiciliares devem ser feitas para os(as) idosos(as) que apresentarem os seguintes dados:

Esses casos devem ser priorizados pelo fato de implicarem maior risco de incapacidades e mortalidade.
Serviços e telefones úteis:
Você deve orientar o idoso e familiares a manter alguns números de telefone em local de fácil acesso – por exemplo, ao lado do telefone ou grudado por ímãs à geladeira.
A seguir os telefones úteis:

Você deve ressaltar a importância de a Caderneta de Saúde ser apresentada sempre no momento da consulta ou em casos de emergência/urgência. O ideal é que a pessoa seja estimulada a portá-la sempre na(o) bolsa(o).
9 Saúde bucal no idoso:
Mesmo que a saúde bucal do idoso não tenha sido boa durante a vida, existe a necessidade de cuidados para melhorar a situação atual e prevenir futuros problemas. Assim, a gengiva, língua e parte interna da boca, dentes e próteses devem ser examinados regularmente.
Lembrar sempre aos idosos e seus familiares que a consulta com o dentista deve ser realizada a cada seis meses. Alertar que deve procurar o dentista mesmo que não esteja sentindo dor, já que muitos têm histórias passadas de visitas ao dentista só em casos de dor. Por isso, informações são importantes para aliviar o medo dos pacientes, permitindo assim a realização do tratamento adequado, seja este preventivo ou curativo.
É importante que o ACS oriente a procura da Unidade Básica de Saúde para realização de tratamento curativo ou preventivo. É importante também estar atento aos problemas que podem provocar dor ou complicações mais sérias.
Muitos não se queixam tentando evitar o tratamento por medo ou por não saber explicar o que estão sentindo. Por isso é muito importante que o ACS e familiares observem o aparecimento de alguns sinais, como: dificuldades para comer, não sorrir, falar pouco, comer só alimentos muito moles. Todas essas situações podem ter como causa a dor nos dentes naturais provocada por alimentos ou bebidas frias ou quentes, por raízes expostas, feridas na língua ou noutra região da boca e próteses que machucam ou estão frouxas. O câncer bucal é um problema frequente nessa faixa etária.
Higiene bucal:
Orienta-se escovação com creme dental e uso do fio dental. Nessa faixa etária, são frequentes os distúrbios de audição, visão, déficit da memória e confusão mental. A coordenação motora do idoso deve ser observada pela família, pois pode interferir na correta remoção da placa bacteriana, portanto, se necessário, deve-se orientar o cuidador para realizá-la. É essencial dar atenção especial ao idoso portador de prótese dentária. A higiene da prótese previne doenças bucais, como a cândida bucal, e promove melhor qualidade de vida.
Orientar para oferecer bastante água durante todo o dia é muito importante para evitar a desidratação e manter a boca sempre úmida, diminuindo assim o aumento na concentração de bactérias que se instalam nela.
Alterações em saúde bucal mais frequentes nos idosos:
Alterações na parte interna da boca: se aparecer feridas, machucados brancos etc., deverão ser orientados a procurar o serviço de saúde bucal para serem examinados pelo dentista para diagnóstico e tratamento adequado.
Gengivas que sangram: se o sangramento é em pequena quantidade, orientar a fazer uma boa escovação (dentes, gengivas e língua), com pasta e fio dental; pode promover uma melhora. Se isso não ocorrer em duas ou três semanas, orientar que procurem o dentista da unidade básica.
Doença periodontal: é uma doença sem dor e o único sinal é o sangramento durante a escovação e, se a pessoa deixa de escovar o local, pode piorar ainda mais a situação. Como consequência, o dente fica mole e poderá cair. A escovação correta e frequente evita esse tipo de problema. Orientar que procure o serviço de saúde bucal.
Candidíase: é causada por fungos e aparece na forma de placas brancas que podem cobrir boa parte da boca. Podem ser causadas pela baixa resistência da pessoa ou pela higiene deficiente das dentaduras, que devem estar sempre bem escovadas. Nesses casos é importante a boa higiene.
Raízes dentárias expostas: as raízes dos dentes para fora da gengiva podem deixar o local muito sensível ao frio e às substâncias azedas – ácidas. Pastas de dente especiais para tirar a sensibilidade podem ser usadas.
Feridas de longa duração: podem ser causadas por dentes quebrados, dentaduras com lados afiados ou quebrados. Oriente para procurar o dentista da Unidade Básica de Saúde.
Boca seca: geralmente é causada por certos medicamentos e doenças (diabetes) que podem diminuir a produção de saliva. O idoso terá mais dificuldade para mastigar e engolir e há dificuldade de fixar a dentadura. Pode-se estimular a mastigação, por exemplo, mascar chicletes sem açúcar, pedaços de borracha etc., além de beber água com frequência.
Escorrimento de saliva: pode ser consequência de algumas doenças (Parkinson) ou por dentaduras mal feitas. Nesses casos orientar que procure o dentista da Unidade Básica de Saúde para orientações.
Déficit alimentar: nessa fase da vida, a falta dos dentes pode contribuir para uma alimentação inadequada devido ao consumo exagerado de alimentos pastosos ou líquidos (geralmente ricos em carboidratos e pobres em vitaminas e fibras), prejudicando sua saúde. Nesses casos é importante orientar a procurar a Unidade Básica de Saúde.

Atenção: verificar na visita mudanças no comportamento ao comer, falar, sorrir e dar atenção aos comentários de parentes e amigos, pois podem trazer informações importantes sobre problemas dentários. Nesse caso você deve orientar o idoso ou quem cuida dele a buscar orientações da equipe de Saúde Bucal da Unidade Básica de Saúde.
10 Emergências no domicílio:
Em razão do processo natural de envelhecimento, as pessoas têm sua capacidade funcional diminuída, o que acarreta mudanças no funcionamento dos órgãos do corpo (coração, pulmão, rins, cérebro, fígado etc.). Isso faz com que fiquem sujeitas a agravos que requerem cuidados especiais para evitar mais complicações.
É importante saber que existem situações que podem alterar a rotina diária da pessoa idosa, como o aparecimento de um comportamento diferente ou uma piora repentina do seu estado de saúde ou um acidente. Essas situações podem ser emergências. Você deve orientar a família a estar atenta a essas situações e buscar os serviços de saúde com a maior brevidade possível.
Entre as alterações na rotina, estão: sonolência excessiva, apatia, confusão mental, agitação, agressividade. Podem ser um sinal de que algo novo, diferente, aconteceu e que há necessidade de uma avaliação imediata da equipe de saúde.
É preciso redobrar a vigilância com o idoso febril, para não permitir que fique muito parado e para melhorar sua hidratação. O idoso febril desidrata-se muito rapidamente, assim, na presença de febre, deve-se ampliar a oferta de líquidos.
Quando levar ao hospital:

Ter sempre o número dos telefones de ajuda e socorro em lugar de fácil acesso (SAMU 192). Oriente os familiares que, ao procurar um hospital, levem os documentos da pessoa idosa (carteira de identidade ou profissional e, se tiver, do plano de saúde), a carteira de saúde do idoso e os medicamentos que estão sendo usados, mesmo os comprados sem receita médica.

Políticas de assistência social disponíveis à pessoa idosa:
A atenção da política de assistência social realiza-se por meio de serviços, benefícios, programas e projetos destinados a pessoas e famílias que se encontram em situação de risco pessoal e/ou social.
Benefício de Prestação Continuada (BCP):
Esse benefício é integrante do Sistema Único de Assistência Social (SUAS) na Proteção Social Básica, assegurado por lei e pago pelo governo federal que pode ser utilizado por idosos e pessoas com deficiência. O valor do Benefício de Prestação Continuada (BPC) é de um salário mínimo, pago por mês às pessoas idosas e/ou com deficiência que não podem garantir a sua sobrevivência, por conta própria ou com o apoio da família.

Documentos necessários ao requerimento:

Deve também ser preenchido o Formulário de Declaração da Composição e Renda Familiar. Esse documento faz parte do processo de requerimento e será entregue no momento da inscrição. Após esse processo, o INSS enviará uma carta para a casa do requerente informando se ele vai receber ou não o BPC. Essa carta também informará como e onde ele receberá o dinheiro do BPC. Se a pessoa tiver direito ao BPC, em 45 dias após a aprovação do requerimento o valor em dinheiro já estará liberado para saque.
Quem tem direito ao BPC recebe do banco um cartão magnético para usar apenas para sacar o recurso referente a ele. Não é preciso pagar por isso nem é obrigatório compra de nenhum produto do banco para receber o cartão.
Aposentadoria por idade:

Aposentadoria por invalidez:

Pensão por morte:

11 Saúde mental:
A saúde mental vem ganhando espaço rapidamente nos últimos tempos. Até pouco mais de 20 anos, o espaço dedicado a essas questões era centrado nos hospitais psiquiátricos, e a doença mental era vista como um transtorno bastante grave, do qual era difícil recuperar-se. Antes disso, pacientes que tinham transtornos mentais graves iam para os sanatórios ou hospitais colônia, que em alguns momentos abrigaram os doentes de tuberculose, hanseníase e assim muitos passaram o resto de seus dias.
Esse modelo vem sendo modificado em diferentes países, e assim o sofrimento mental vem sendo compreendido como uma doença como outras e que o acesso aos serviços de saúde mental deve estar disponível à população como os outros serviços de saúde, não havendo necessidade de afastamento ou isolamento da sociedade.
No Brasil, temos vivido o mesmo processo de mudança. Num movimento contínuo, temos enfrentado o desafio de superar o modelo de tratamento da doença mental centrado nos grandes hospitais psiquiátricos e caminhado em direção aos tratamentos de base comunitária. Nossa rede de serviços psicossociais – CAPS (I, II, III, AD, I e J) cresceu muito e agora é o momento de solidificar o cuidado na Estratégia Saúde da Família.
Não há saúde sem saúde mental:
A Organização Mundial de Saúde (OMS) define saúde mental como “um estado de bem-estar no qual os indivíduos podem desenvolver o seu potencial de forma plena, podem trabalhar e viver produtivamente e são capazes de contribuir para a comunidade onde vivem.

É necessário compreender que saúde mental é fundamental para o bem-estar pessoal, para os relacionamentos familiares, para o crescimento da comunidade e da sociedade como um todo. Ao contrário disso, a doença mental interage com a pobreza e a falta de recursos de uma forma negativa: os transtornos dificultam ainda mais o aprendizado dos sujeitos e seu envolvimento em atividades produtivas sociais e econômicas. Para evitar essa associação de sofrimento psíquico com falta de acesso aos serviços, a Estratégia Saúde da Família, em especial a ação dos agentes comunitários de saúde, tem um papel fundamental.
Na comunidade, encontramos muitas pessoas com sofrimento mental grave que não conseguem chegar até o posto ou até o CAPS. Muitas famílias ainda continuam buscando somente o tratamento hospitalar porque desconhecem e/ou não conseguem ainda acessar a rede de serviços especializados e entender os diferentes papéis dos serviços que compõem a rede.
E continuamos encontrando muitas pessoas que passam os seus dias trancadas em casa ou fora dela enquanto os familiares vão e voltam do trabalho. Ainda há aquelas que não acessam o tratamento medicamentoso e repetem episódios de muito medo, agressividade e violência. Também aparecem as crises epilépticas sem tratamento, os usuários de droga que querem e não encontram facilmente acesso aos serviços.
Os números descritos anteriormente revelam a importância de a saúde mental ser uma das prioridades na organização de qualquer serviço de saúde. A proximidade da equipe de Saúde da Família com a comunidade facilita a identificação de pessoas com sintomas de sofrimento mental (ver quadro da próxima página). Nesses casos, é importante que a equipe de saúde seja informada para que o tratamento comece o mais cedo possível, evitando-se assim mais sofrimento por parte dessas pessoas e de suas famílias.
Ansiedade:
No Brasil, o transtorno de ansiedade encontra-se no 1º lugar em prevalência entre os transtornos psiquiátricos. A ansiedade é uma experiência vivenciada por todos os seres humanos, constituindo-se em uma resposta quanto a situações de perigo ou ameaças reais, como ao estresse e desafios do dia a dia – adoecer, hospitalizar-se, ter de se submeter a uma cirurgia ou ir ao dentista.
É uma emoção semelhante ao medo: ela representa um sinal de alarme para situações de ameaça à integridade física ou moral de uma pessoa. É comum também que ela ocorra em situações que representem frustração de planos e de projetos pessoais, perda de posição social, de entes queridos, em situações de desamparo, abandono ou punição. Essas circunstâncias constituem sinal de alerta que auxilia a pessoa a tomar medidas necessárias para lidar com o “perigo”.
Muitas pessoas que sofrem de transtorno de ansiedade sentem mal-estar acentuado quando saem de casa, andam de ônibus, vão a lugares mais cheios. Esses sintomas muitas vezes provocam um “autoisolamento” da pessoa, que progressivamente vai diminuindo a autonomia e intensificando os medos. Essas pessoas, com frequência, evitam até mesmo ir ao posto de saúde.

Sintomas de ansiedade podem acontecer ainda como resultado do uso de drogas, em situações de abstinência de substâncias e também em transtornos mentais – depressão, psicoses e transtornos do humor.
A ansiedade também pode ser causa de abuso e dependência de substâncias como álcool, medicamentos chamados de Benzodiazepínicos (Diazepan, Clonazepan, também conhecidos como Rivotril, Lexotan, Lorax) e outras. Com muita frequência encontramos pessoas, principalmente mulheres, que usam os Benzodiazepínicos de forma crônica e acabam por desenvolver dependência e sintomas que não se relacionam ao uso, como perda de memória e desatenção e sintomas depressivos. Indivíduos que apresentem essas características devem ser orientados a procurar atendimento e buscar o correto diagnóstico e tratamento.
Depressão:
Assim como na ansiedade, é necessário diferenciar a depressão “normal” ou tristeza (sentimento experimentado por todos na vida) da depressão como doença, que necessita de tratamento específico. A definição da depressão (doença) leva em consideração a presença de alguns sintomas e sua duração. Como se trata de condição complexa, ao apresentar sinais ou sintomas que indiquem depressão, a pessoa necessitará de avaliação feita por profissional.

Depressão pós-parto:
Nos últimos 20 anos, houve o reconhecimento de que no período da gravidez a mulher pode apresentar transtornos de humor, em particular a depressão. Essa afirmativa contraria um pensamento comum de que a gravidez é uma época somente de alegrias para a mulher. Hoje sabemos que transtornos de humor manifestados durante a gestação podem indicar que essa gestante terá risco de desenvolver depressão pós-parto. Estima-se que 25 a 35% das gestantes têm sintomas depressivos durante a gravidez, e mais de 20% têm critérios para o diagnóstico da doença.
Os sintomas depressivos acontecem principalmente no terceiro trimestre de gestação e nos seis meses após o parto. Não é por coincidência que nessa fase você deve visitar mais regularmente a gestante e a puérpera. Pela grande frequência e graves consequências que podem trazer, os sintomas que indicam a presença de depressão pós-parto devem ser sempre valorizados e nunca menosprezados. Com o nascimento de um novo filho, nasce também uma nova família, que precisará se adaptar a essas mudanças em sua estrutura. O reconhecimento de qualquer sintoma que indique sofrimento por parte da gestante ou puérpera deve ser levado à equipe de saúde, que deverá se organizar para prestar o atendimento adequado a ela, a seu bebê e ao restante da família.
Depressão na pessoa idosa:
É um dos transtornos psiquiátricos mais comuns entre as pessoas idosas e, se suspeitada, necessita sempre de avaliação pela equipe de saúde. As mulheres são mais acometidas que os homens (proporção de duas mulheres para cada homem). Pessoas idosas doentes ou institucionalizadas também apresentam um risco maior para a doença.
Na presença de sintomas depressivos leves, o idoso deve sempre ser encaminhado para a Unidade Básica de Saúde, pois o não tratamento dessa condição está associado ao alto risco de desenvolvimento de uma forma mais grave da doença. Na população idosa, a depressão pode estar associada a sintomas físicos, gerando maior procura pelas Unidades Básicas de Saúde. Também há risco de maior consumo de medicamentos, o que pode ser bastante prejudicial para as pessoas dessa faixa etária.
É essencial que seja feita a diferenciação entre tristeza e depressão, uma vez que os sintomas depressivos podem ser mais comuns nessa faixa etária, desencadeados, principalmente, por adoecimento ou fatores estressantes em sua vida. Nessa diferenciação, é preciso que o profissional de saúde não subestime as queixas apresentadas pelo idoso, uma vez que ainda é comum ouvirmos afirmações dos próprios profissionais que reforçam a falsa associação entre velhice e doença ou transtornos de humor. Portanto, os sinais apresentados por esses indivíduos necessitam de acompanhamento e intervenção, para que não comprometam ainda mais suas atividades diárias, muitas vezes já restritas pelo próprio processo de envelhecimento, afetando sua qualidade de vida.
Uso abusivo de álcool e outras drogas:
Muitas pessoas ficam apreensivas de falar sobre essa temática na comunidade. Muitas comunidades têm a droga como uma importante presença e “fonte de renda”, mas, independentemente disso, há muitos que estão sofrendo e que precisam ser ajudados. O entendimento que a dependência de álcool e outras drogas é um transtorno mental é relativamente recente e ainda encontramos muitas pessoas que não conseguem entender essa nova abordagem e ligam o uso de álcool e drogas à “falta de caráter”, falta de “força de vontade” e até mesmo “sem-vergonhice.
O primeiro passo a dar, se queremos ajudar alguém em sofrimento por uso de álcool e/ou drogas, é entender esse indivíduo como alguém que, antes de mais nada, está causando a si mesmo um dano, mesmo que não tenha a menor consciência disso.
O uso abusivo e dependente de álcool e outras drogas deve ser entendido como um fenômeno complexo, que envolve várias dimensões a serem avaliadas. Três dimensões principais podem ser resumidas como: o “indivíduo”, o “contexto” em que esse indivíduo está inserido e a “substância” (ou substâncias) com a qual (quais) o indivíduo está se envolvendo.
Ou seja: podemos dizer que a história de vida, os “recursos internos” que cada um tem para lidar com os problemas, a existência ou não de “apoio externo”, seja ele proveniente da família, amigos, seja de terapeutas, podem mudar muito a evolução e superação do problema. Por fim, a substância que está em jogo pode acarretar, por si, maior ou menor grau de danos, como poderíamos comparar o uso de crack e o uso de maconha, por exemplo.
Ainda nos nossos dias, os usuários de álcool e outras drogas sofrem muitos problemas com o estigma associado ao uso. Dessa forma, por temerem falta de compreensão ou julgamentos, muitas pessoas deixam de pedir ajuda.
Nos últimos anos temos aprendido muito com novas ações propostas pela “redução de danos”, que é uma forma de abordar o uso abusivo e dependente de álcool e drogas como um fenômeno que vem acompanhando a evolução da humanidade e que seu uso é um comportamento presente em uma significativa parcela da sociedade.
Essa abordagem apresenta a vantagem de tentar entender que, se a realidade que se expõe é o grande número de usuários abusivos e dependentes de álcool e drogas, não bastam os profissionais de saúde decidirem que essas substâncias fazem mal aos usuários, para que eles se conscientizem e decidam abandoná-las.
Se esse hábito está colocando o indivíduo em risco ou se já tem apresentado perdas por isso, ele precisa tomar consciência e ser estimulado a modificar. Mas, se não estiver motivado a mudar nem consciente dos riscos que está correndo, não será suficiente a “prescrição” dos profissionais para que pare.
Pontos importantes:
É necessário enfatizar que as diferenças entre gêneros devem também ser observadas quando tratamos dessa temática: as mulheres, em geral, por sua constituição biológica, têm maior sensibilidade ao uso de álcool que os homens. Por isso, elas precisam de menores quantidades para se alcoolizarem e desenvolverem problemas devido ao uso crônico. Mulheres com dependência de álcool costumam sofrer maior estigmatização que os homens e seu uso geralmente se dá no ambiente doméstico, assim, o papel dos agentes no diagnóstico pode ser ainda mais importante.
Outro problema importante a ser enfrentado é o uso de álcool por gestantes, que deve ser evitado ao máximo. Não existem quantidades consideradas seguras para a gestação. O uso de álcool nesse período pode acarretar a síndrome alcoólico-fetal, que tem diferentes formas de apresentação, incluindo alterações físicas e mentais, alterações de comportamento e dificuldades de aprendizagem na criança exposta ao álcool durante a gestação.
12 Diagnósticos precoces:
Fazer diagnóstico precoce:
Um elemento fundamental no enfrentamento de problemas relacionados ao uso abusivo e dependente de álcool e drogas é a possibilidade de realização de diagnóstico precoce. Quanto mais cedo o indivíduo perceber que tem perdido o controle sobre o uso de qualquer substância, mais chance ele tem de evitar aprofundar-se nesse processo. Esse diagnóstico precoce pode ser feito por meio de entrevistas, aplicação de questionários pelos membros da ESF.
Álcool:
O alcoolismo, também conhecido como “síndrome da dependência do álcool”, é uma doença caracterizada pelos seguintes elementos:

Nem todos esses problemas precisam ocorrer juntos. É uma doença que traz enormes danos físicos, sociais e pessoais. É necessário um tratamento específico. É muito importante que os membros das equipes de Atenção Primária tenham acesso às informações sobre o alcoolismo, que ainda é tratado com exclusão, estigma e preconceito. Essa imagem de preconceito afasta muitas vezes o doente da equipe de saúde. Desse modo o vínculo entre profissional e doente não se estabelece, impedindo a concretização de um tratamento que possibilite a recuperação do alcoolista e de sua família, que geralmente se encontra tão adoecida quanto ele próprio.
De acordo com as orientações do Ministério da Saúde, a assistência aos usuários de álcool deve ser oferecida nos serviços de Atenção Primária e demais níveis de atenção, privilegiando os cuidados em dispositivos extra-hospitalares, como os Centros de Atenção Psicossocial para Álcool e Drogas (CAPS ad). Você pode estimular o desenvolvimento de ações de prevenção nas escolas, locais de trabalho, sindicatos e outras associações locais. As ações incentivadas devem ter caráter permanente, sem deixar de lado as ações voltadas para a prevenção e promoção da saúde.
Outras drogas:
A maconha é uma substância perturbadora que leva a pessoa a ter leve estado de euforia, relaxamento, risos sem motivo, olhos avermelhados, boca seca e coração disparado.
O uso regular, por períodos muito longos, pode associar-se a pânico, depressão, prejuízo da memória, pressão arterial alta, bronquite, entre outros problemas de saúde. No caso de usuários de altas doses e em períodos prolongados, pode ocorrer síndrome de abstinência. Já a cocaína e o crack são substâncias excitantes que causam, entre outros sintomas, euforia, agitação, suores, calafrios, alucinações visuais e táteis, convulsões, arritmias cardíacas, prejuízo do julgamento, ideias paranoides, a exemplo da mania de perseguição. Os sintomas mais graves acontecem quando a pessoa faz uso prolongado e em grandes quantidades, o que também provocará síndrome de abstinência caso tente diminuir ou parar de fazer uso
A rapidez e a intensidade de seus efeitos são os fatores que favorecem a dependência a essa droga. As substâncias inalantes, como a cola de sapateiro, por exemplo, são usadas principalmente por crianças e adolescentes moradores de rua devido a seus efeitos relacionados à redução da sensação de fome, dor e frio e produção de sensações agradáveis.
Pesquisas demonstram que no máximo 10% das pessoas com problemas relacionados ao uso de drogas ilícitas e álcool procuram espontaneamente tratamento e que aproximadamente 20% dos usuários da Atenção Primária têm problemas com drogas e álcool e, na maioria das vezes, não revelam durante uma consulta. Isso nos faz refletir sobre a importância do vínculo dos usuários com o serviço de saúde e principalmente com o ACS.
Você, ACS, tem um papel fundamental na identificação e orientação dos usuários de drogas lícitas e ilícitas, pois mora na comunidade. Porém, é importante lembrar que o processo de abuso e evolução para a dependência não ocorre repentinamente e muitas vezes não é evidente.

Nesses casos, você deve oferecer ajuda acolhendo o usuário e sua família. Deve também discutir com a equipe de saúde para que haja maior atenção para a situação e sejam construídas estratégias para a abordagem da pessoa e sua família, possibilitando o adequado cuidado ao caso.
A disseminação de informações de saúde, tanto nas visitas domiciliares, quanto nos grupos educativos, é muito importante para a promoção da saúde e prevenção de agravos relacionados ao uso de álcool e outras drogas.
13 Atenção à pessoa com deficiência:
Pessoas com deficiências devem ter oportunidades iguais de participação em todos os atendimentos e atividades dos serviços de saúde. Suas necessidades básicas são comuns, como: vacinação, consultas, pré-natal, planejamento familiar, puericultura e saúde bucal. É importante que você, na sua área de atuação, identifique as pessoas com deficiência e as suas características de maneira que possibilite à equipe de saúde realizar um planejamento e direcionamento das ações.

É importante que você estimule a participação das pessoas com deficiência nas ações educativas e de orientação para a inclusão social delas. A pessoa com deficiência deve ser atendida na unidade básica em suas necessidades de saúde, vacinação, consultas, pré-natal, e não somente nas suas necessidades relacionadas à reabilitação. Quando não for possível o atendimento na unidade, você deve facilitar a visita da equipe de saúde à casa da pessoa e da família.
Quem são as pessoas com deficiência:
Pessoas com deficiência são aquelas que têm impedimentos de longo prazo de natureza física, mental, intelectual ou sensorial que, ao encontrarem com diversas barreiras, podem ter dificuldades em sua participação plena e efetiva na sociedade em igualdade de condi- ções com as demais pessoas.
É importante destacar que uma condição de deficiência (perda ou limitação visual, auditiva, intelectual ou física), embora imponha limites, não impede a participação e inclusão da pessoa no meio em que vive. As condições de interação com o meio (o ambiente físico e as pessoas) é que podem facilitar ou dificultar a sua participação e convivência social, na escola, no trabalho, nos locais de lazer etc.
O seu foco da atuação deve ser para que a pessoa com deficiência desenvolva suas capacidades para ser autônoma e participativa, com respeito às suas escolhas, decisões e determinações sobre sua própria vida.
Acessibilidade e inclusão social:
Os espaços públicos e privados devem – por lei – ser acessíveis a todas as pessoas, portanto, todos, sociedade, comunidade e gestores públicos, são responsáveis por tornar acessíveis os ambientes para as pessoas com deficiência.
Para tornar um ambiente acessível, é preciso identificar o que é barreira para a participação da pessoa com deficiência. Pode ser uma característica do meio físico, como uma escada no caminho de um deficiente físico que usa cadeira de rodas, ou barreiras na comunicação, como conversar com uma pessoa que tem deficiência auditiva sem olhar para seu rosto, ou mesmo barreiras de atitude, como impedir ou desestimular que uma criança com deficiência seja matriculada na escola regular.
Para descobrir quais são as necessidades de mudança e permitir que uma pessoa com deficiência participe das atividades da comunidade e propiciar a sua inclusão social, você também deve valorizar as informações trazidas pela família e pela própria pessoa. Quando houver dúvida quanto à forma de agir com uma pessoa com deficiência para facilitar a sua participação, é importante perguntar para a própria pessoa ou familiares o que pode ser feito.
Você, considerando os vários tipos de deficiência (visual, auditiva, física, intelectual), ao visitar as famílias nas comunidades, deve estar atento para:

A pessoa com deficiência e o SUS:
A pessoa com deficiência, assim como todo cidadão, tem direito a ser atendida no SUS nas suas necessidades básicas e específicas de saúde, por meio de cuidados, de assistência médica ou odontológica, de ações de promoção e de prevenção (vacinação, pré-natal, planejamento familiar, puericultura, educação em saúde) e ações de reabilitação, incluindo a aquisição de equipamentos necessários para a sua autonomia e reabilitação, como cadeira de rodas, andador, muletas, aparelhos auditivos, óculos, bolsas de colostomia, lupas, chamados de órteses e próteses e meios auxiliares de locomoção.
Os postos de saúde e as Unidades Básicas de Saúde da Família podem e devem atender a muitas das necessidades de assistência à saúde e reabilitação dessas pessoas. Devem realizar o diagnóstico, avaliar as capacidades e orientar as ações para a reabilitação, para acompanhamento, para a concessão de órteses e próteses e meios auxiliares de locomoção. Se forem necessários equipamentos ou tecnologia avançada que a UBS não disponha, deverá ser encaminhado para o serviço de referência. Lembrar que, mesmo se essa pessoa esteja sendo tratada em um serviço de referência, ela é moradora de sua área de atuação e deve continuar sendo acompanhada por sua equipe.
O seu trabalho é também bastante importante para o acesso de pessoas com deficiência às atividades comunitárias e espaços públicos, para que tenham as mesmas oportunidades de participação. Nesse sentido, o conhecimento sobre os direitos das pessoas com deficiência e a sua proximidade com a família são imprescindíveis, tanto para a orientação quanto para o apoio na realização de atividades.
Os serviços de reabilitação:
Reabilitação é um processo de duração limitada e com objetivo definido: permitir que uma pessoa com deficiência alcance um determinado nível de funcionalidade (físico, mental, social) que lhe permita modificar a sua própria vida. Compreende ainda medidas para compensar a perda ou limitação de uma função (andar, falar, alimentar-se, enxergar, ouvir), como o uso de equipamentos como cadeira de rodas, muleta, aparelho auditivo, óculos, bolsas para ostomia e medidas para facilitar ajustes ou reajustes sociais.
Além das equipes de Saúde da Família e dos Núcleos de Apoio à Saúde da Família (NASF), o SUS conta com os seguintes tipos de serviços especializados para diagnóstico, avaliação, fornecimento de órteses e próteses e meios auxiliares de locomoção, acompanhamento e reabilitação de pessoas com deficiência:

As Crianças com deficiência:
Crianças com deficiência têm necessidades semelhantes às de todas as crianças. Desenvolvem-se explorando o ambiente, brincando com outras crianças, observando e imitando comportamentos.
As crianças com deficiência devem ser incluídas nas atividades diárias da família, devem ser estimuladas a estar com outras crianças, frequentar a escola, praticar esportes e participar de brincadeiras de acordo com suas possibilidades.
Você deve orientar as famílias a serem pacientes e evitar comparações entre as crianças, valorizando as características de cada uma. A família deve incentivá-la também para que adquira cada vez mais autonomia dentro de suas possibilidades, em relação às atividades da vida diária: vestir-se, comer, escovar os dentes etc.

As principais causas de deficiências em crianças:
Pré-natais: problemas durante a gestação (remédios tomados pela mãe, tentativas de aborto mal sucedidas, perdas de sangue durante a gestação, crises maternas de hipertensão, problemas genéticos e outros).
Perinatais: problema respiratório na hora do nascimento (diminuição ou falta de oxigênio no cérebro), que pode ser causado por ter o cordão umbilical enrolado no pescoço; prematuridade; bebê que entra em sofrimento por ter passado da hora de nascer.
Pós-natais: parada cardíaca, infecção hospitalar, traumas, meningite, doenças infectocontagiosas e outras.
É importante realizar o pré-natal respeitando-se o mínimo de seis consultas, assim como o cuidado de usar somente medicamentos orientados pelo médico ou enfermeiro da equipe de saúde.
Sinais de alerta:
O acompanhamento ao desenvolvimento infantil permite que alguns sinais de deficiência sejam detectados. Em caso de suspeita de dificuldade no desenvolvimento, você deve alertar a família e encaminhá-la à UBS para acompanhamento do caso.
É importante observar no desenvolvimento da criança se:

Você deve orientar para que diante de qualquer suspeita de dificuldade na fala ou de audição a família leve a criança para avaliação na UBS.
Importante:

Dicas para as famílias:

Aparelhos auditivos:
O aparelho auditivo, também conhecido como AASI, é um equipamento pequeno, utilizado junto ao ouvido, que amplia a intensidade dos sons e os coloca em um nível confortável, melhorando a audição. Existem vários tipos de aparelhos e que são indicados de acordo com o tipo de perda auditiva da pessoa. Alguns são maiores e ficam mais expostos, outros são menores e ficam mais internos ao ouvido.
Alguns cuidados são importantes para o uso do aparelho auditivo:

14 tipos de aparelhos auditivos:
Alguns tipos de aparelhos auditivos:
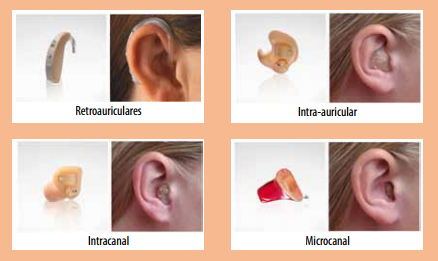
Deficiência física:

Deficiência visual:
A deficiência visual aborda dois grupos distintos de pessoas: as cegas e aquelas que têm baixa visão (mesmo com o uso de óculos ou outros equipamentos, têm dificuldade para enxergar).
Algumas ações básicas importantes em relação à deficiência visual são:


Uma ação importante que você pode realizar, ao visitar uma família com uma criança deficiente visual, é orientá-la a estimular o tato dessa criança, bem como descrever o ambiente, os objetos e os acontecimentos ao redor dela. É importante ainda manter os móveis e os objetos nos mesmos lugares para que ela possa se deslocar e procurá-los com maior sucesso.
Você deve dar algumas orientações de como agir com uma pessoa portadora de deficiência visual:

Deficiência intelectual:
Crianças com déficit intelectual apresentam alguns comportamentos característicos e que devem ser atentamente observados:

Você deve orientar as famílias a ficarem atentas a esses sinais e, identificando esses comportamentos, com frequência, levar a criança para avaliação médica. No caso de uma família que já tenha uma criança com deficiência intelectual, você deve fazer algumas orientações:

Deficiências nos adolescentes e adultos:
As principais causas de deficiência nessa faixa etária estão na maioria dos casos relacionadas a causas evitáveis. Há, portanto, uma grande necessidade de ações preventivas. Sendo assim, você é um importante ator no sentido de orientar as comunidades.
Alguns fatores de risco são importantes de serem alertados às comunidades no intuito de reforçar comportamentos preventivos:

É também uma ação importante sua observar e orientar as famílias e pessoas das comunidades a observarem alguns sinais que podem ser indício de deficiência física:

Ao observar um desses sinais ou ouvir queixas relacionadas a eles, é importante que você encaminhe a pessoa para avaliação médica.
Uma das maiores dificuldades das pessoas com deficiência física se refere à limitação na locomoção. Isso se relaciona tanto com a sua condição de mobilidade, quanto às limitações externas: falta de acessibilidade das cidades. Nesses casos, você deve ouvir essas pessoas, suas queixas, suas angústias, acolhendo a situação e incentivando que elas busquem seus direitos por meio de conselhos locais, associações para defesa do direito e a promotoria pública.
Dicas para a família:
É alta a incidência de acidente vascular encefálico (AVC) e de paralisia cerebral na população, essas ocorrências podem levar a quadros de deficiência.
Acidente vascular encefálico (AVC):

Paralisia cerebral (PC):
Paralisia cerebral não é sinônimo de deficiência intelectual. Uma pessoa com PC não, necessariamente, terá algum tipo de deficiência com o raciocínio e linguagem. São importantes algumas orientações para favorecer e permitir que a pessoa com paralisia cerebral se desenvolva com saúde e qualidade de vida:

Deficiência auditiva:
As deficiências auditivas em adultos, geralmente, são por causas adquiridas: predisposição genética (familiares com a deficiência), infecções, ingestão de certos tipos de remédios, exposição a sons em intensidade muito alta por muito tempo e outras.

Quando for visitar uma família que já possui um deficiente auditivo, você deve observar a forma de comunicação entre os membros da família, se essa pessoa consegue se comunicar com as outras e se faz o uso correto do aparelho auditivo. Caso seja percebido que não há comunicação entre o deficiente auditivo e as outras pessoas, deve orientar a família a procurar a UBS, pois a família poderá ter necessidade de ser acompanhada por serviço especializado.
Existem formas alternativas de comunicação: por meio de gestos, escritas, brincadeiras etc. Deve-se sempre conversar com uma pessoa deficiente auditiva olhando para ela e articulando bem o movimento da boca para que facilite seu entendimento.
É importante observar, no caso de idosos, que a dificuldade de ouvir pode levar ao isolamento e falta de interação com a família e comunidade. Essa situação deve ser avaliada por um profissional de saúde. Por vezes a utilização de aparelho auditivo, se necessária, associada às orientações e acompanhamento reabilitativo melhoram significativamente a sua qualidade de vida.
Deficiência intelectual:
A maioria dos casos de deficiência intelectual, também denominada deficiência mental, é identificada na infância. No entanto, muitos casos ainda são identificados na fase adulta, por falta de acesso às informações e a serviços de saúde. Caso você suspeite dessa deficiência em adultos, deve encaminhar para a UBS.
Ostomia ou estômia:
A ostomia é uma intervenção cirúrgica necessária em certos casos, onde o trânsito intestinal tem de ser desviado, que permite criar uma comunicação entre o órgão interno e o exterior do corpo, com a finalidade de eliminar os dejetos (fezes e urina) do organismo. A nova abertura que se cria com o exterior chama-se estoma, também conhecida como ostoma.
Pessoas ostomizadas ou estomizadas são aquelas que utilizam um dispositivo, geralmente uma bolsa, que permite recolher o conteúdo a ser eliminado por meio do estoma/ostoma.
O seu papel com pacientes ostomizados é, essencialmente, o de incentivo. Conversar sobre as possibilidades de readaptação ao ambiente em que vive, voltar a realizar atividades de trabalho, lazer e atividades diárias e, primordialmente, reforçar para o ostomizado/ estomizado a importância de estar realizando os procedimentos de autocuidado orientados pelo médico ou enfermeira. Caso observe condições de higiene precárias, infecções, sinais de inflamação no local da bolsa de ostomia, encaminhe a pessoa para a Unidade Básica de Saúde imediatamente.

Bolsa de ostomia:
Orientações gerais:

15 Orientações para famílias com pessoas acamadas:
Para diminuir o desconforto e a vergonha que as pessoas acamadas muitas vezes sentem, você pode orientar a família sobre alguns cuidados em relação a posicionamentos, à alimentação, à higiene e à saúde, para que o acamado possa sentir-se sempre confortável e seguro. É importante que a cama esteja sempre limpa e confortável. Troque as roupas de cama com frequência ou mantenha bem esticadas, sem migalhas de comida.
A pessoa acamada, quando possível, deve sair da cama para que possa ser mudada, o que permite também realizar algum exercício e distrair-se. Para a pessoa acamada poder comer, ver televisão, ler ou receber visitas, será necessário sentá-la na cama, o que pode ser feito por uma ou duas pessoas. Se o fizer sozinho, peça, quando possível, à pessoa para dobrar as pernas, agarrando-a com um braço por baixo delas e outro por baixo das axilas. Ajudar a pessoa a mudar de posição.
Mudar frequentemente a pessoa acamada de posição é necessário para evitar, entre outras complicações, as feridas. Dar banho em uma pessoa acamada é muito importante: dá sensação de bem-estar e de relaxamento.
Permite avaliar o estado da pele da pessoa, aplicar um creme hidratante e ministrar pequenas massagens que ativam a circulação. Realizar higiene da boca, lavar o cabelo, fazer a barba e o tratamento das unhas (mãos e pés).
As feridas são comuns nos acamados, por isso, quando surgem, é necessário tratá-las imediatamente para prevenir infecções. Se a pele estiver sensível, vermelha ou inchada ou se a pessoa se queixar de dores, orientar a família a procurar a Unidade Básica de Saúde ou solicitar a visita domiciliar da eSF.
Organizar e dar corretamente os medicamentos à pessoa. Para que não haja enganos em dosagem e horários, manter uma lista atualizada.
Servir as refeições a uma pessoa acamada também exige cuidados próprios: posicione-a de forma adequada, ajude-a a lavar as mãos e estenda uma toalha no seu peito; utilize colher, que é mais segura, e canudinhos para que ela possa beber mais facilmente; alterne os alimentos sólidos com os líquidos e mantenha a sua boca sempre limpa. No final, lave as mãos, o rosto e os dentes dela. Lavar as mãos antes e depois de lidar com pessoas acamadas.
É importante falar sempre com a pessoa, explicando o que está fazendo. Isso tranquiliza e faz com que ela colabore, o que facilita todos os movimentos. Nunca apresse uma pessoa acamada, respeite o seu próprio ritmo. Tente motivá-la para fazer o máximo que puder sozinha.
16 Violência familiar:
A violência familiar é um problema social de grandes dimensões que afeta todas as classes sociais e todas as pessoas, independentemente da cultura, do grau de escolaridade, da religião, da profissão e da posição política.
Atinge especialmente mulheres, crianças, adolescentes, idosos, portadores de deficiências e homossexuais.
O que é violência familiar?
É toda ação ou omissão que prejudique o bem-estar, a integridade física e psicológica, a liberdade e o direito ao pleno desenvolvimento de um dos membros da família.
Onde pode acontecer?
Pode acontecer dentro e fora de casa por algum membro da família. Inclui também as pessoas que estão exercendo a função de pai ou mãe, mesmo sem laços de sangue.
Quais são os tipos de violência?
A violência familiar pode se manifestar de várias formas e com diferentes graus de severidade. Essas formas de violência não se produzem isoladamente, mas fazem parte de uma sequência crescente de episódios, do qual o homicídio é a manifestação mais extrema.
Pode ocorrer na forma de: violência física, sexual, psicológica e econômica ou patrimonial.

Como identificar situações de violência familiar?
A violência pode ser identificada em diferentes momentos ou lugares. Durante o trabalho, nas visitas domiciliares, reuniões comunitárias ou qualquer outra situação.
Falar sobre violência é difícil e complexo, pois envolve medo, dúvidas e sentimentos de que o problema é muito grande para ser enfrentado.
Tudo isso é verdade, mas o silêncio ou a omissão pode ser o alimento que a violência precisa, pois é sempre progressiva, isto é, uma vez que começa, é difícil parar. É por isso que você e os outros profissionais da saúde, da educação e mesmo as pessoas da comunidade precisam, logo no começo, buscar alternativas para enfrentar a violência.
Existem sinais que podem chamar a atenção e levar você a suspeitar de que existe algo errado acontecendo com aquela pessoa ou sua família. São os sinais de alerta.
Violência contra mulher:
A metade das queixas de violência familiar apresentadas pelas mulheres é de agressão física, seguidas de agressões verbais, violência sexual. Há ainda situações em que a mulher sofre vários tipos de agressão ao mesmo tempo. A maior parte das agressões acontece dentro de casa e, na grande maioria das vezes, o agressor é uma pessoa que convive com a vítima.
Não há nada que justifique a violência:
É preciso então ser cuidadoso quando se fala em causa de violência, pois na verdade o que existe são situações de risco para violência, por exemplo, o homem que acha que a mulher lhe pertence e que a violência é natural e aceitável (machismo); o alcoolismo e outras drogas; problemas mentais; a falta de trabalho e de dinheiro; reprodução da violência, ou seja, o agressor quando criança vivenciou a violência e age da mesma maneira quando adulto.
Hoje, as mulheres têm o amparo da Lei Federal nº 11.340, de 7 de agosto de 2006, também conhecida como Lei Maria da Penha, disponível em http://www.planalto.gov.br.
Ela caracteriza a violência doméstica como uma das formas de violação dos direitos humanos e isso representa um avanço muito grande na legislação brasileira. Essa lei possibilita que agressores sejam presos em flagrante ou tenham sua prisão preventiva decretada quando ameaçarem a integridade física da mulher. Prevê ainda medidas de proteção à mulher que corre risco de vida, como o afastamento do agressor do domicílio e a proibição de sua aproximação física da mulher agredida e dos filhos. Cria mecanismos para defender os direitos e também prevenir a violência familiar contra ela.
A mulher vítima de violência não costuma contar sobre os episódios de maus-tratos sofridos, pois temem tanto a represália/vingança do agressor quanto o preconceito dos profissionais de saúde, que as julgam como corresponsáveis pelas agressões sofridas, cobrando atitudes que muitas vezes não são possíveis de serem tomadas.

Violência contra a criança e o adolescente:
A violência contra a criança e o adolescente é um fenômeno cada vez mais frequente. É uma realidade dolorosa, sendo responsável por muitas doenças e mortes nessa faixa etária. Nessa idade as crianças e adolescentes são incapazes ou têm dificuldade em se defender, principalmente quando o agressor é alguém que deveria zelar pela sua saúde.

Alguns indicativos que podem ser uma suspeita de violência contra crianças e adolescentes:


Trabalho infantil:
É aquele realizado por crianças e adolescentes. Há situações em que eles são obrigados a trabalhar, tendo como principal motivo ajudar na renda da família. Realizam atividades que põem em risco sua saúde física e mental, são explorados pelos pais e patrões e muitas vezes são maltratados quando deixam de levar dinheiro para casa. Todos os tipos de trabalho infantil trazem risco, pois as crianças e adolescentes ficam expostos aos mais diversos tipos de agressão: descascar mandioca, quebrar coco, trabalhar em madeireiras, em canaviais, lavoura de fumo, com produtos explosivos ou tóxicos, pedir esmolas nas ruas, entre outros.
O que diz a lei:
O trabalho infantil é uma forma de violência contra a criança e precisa ser combatido. É proibido o trabalho noturno, perigoso ou insalubre a menores de 18 anos e qualquer trabalho a menores de 16 anos, salvo na condição de aprendiz, a partir dos 14 anos (emenda constitucional de 15/12/98, item 33).
Os sinais de alerta em relação ao agressor:

O Estatuto da Criança e do Adolescente fala do direito da criança de estudar e de brincar. No artigo 4º, diz: “É dever da família, da comunidade, da sociedade em geral e do poder público assegurar, com absoluta prioridade, a efetivação dos direitos referentes à vida, à saúde, à alimentação, ao esporte, ao lazer, à profissionalização, à cultura, à dignidade, ao respeito, à liberdade e à convivência familiar e comunitária.” (BRASIL, 1990).
Violência contra o idoso:
Os idosos são vítimas dos mais diversos tipos de violência. Variam de insultos a agressões físicas realizadas por familiares e cuidadores (violência doméstica), maus-tratos em transportes ou instituições públicas e privadas e as decorrentes de políticas socioeconômicas, que reforçam as desigualdades presentes na sociedade (violência social).
O uso abusivo do dinheiro da aposentadoria ou da pensão dos idosos pela família revela a violência social a que está submetida grande parcela dessa população brasileira, relacionada ao quadro de pobreza e exclusão social.
Com a criação do Estatuto do Idoso, a questão dos maus-tratos passou a contar com um instrumento legal que “regula os direitos às pessoas com idade igual ou superior a 60 anos”, com previsão de pena pelo seu descumprimento. De acordo com o Estatuto, prevenir a ameaça ou violação dos direitos dos idosos passa a ser um dever de toda a sociedade brasileira, bem como torna obrigatória a sua denúncia aos órgãos competentes (autoridades policiais, ministérios públicos, Conselhos do Idoso etc.). Com frequência, os idosos nem se dão conta da violência que estão vivendo ou, então, ficam calados para proteger a família.

Violência contra pessoas com deficiência física e mental:
No caso de pessoas portadoras de deficiência, a violência se manifesta de várias formas, como discriminação dentro da família, isolamento do convívio familiar e social, a família deixa de buscar os seus direitos à educação, saúde e assistência social, impedindo-os de viver com dignidade por considerá-los diferentes.

Prevenção da violência familiar:


Atribuições frente à violência familiar:

17 Ministério Público:

Instituição destinada à preservação dos direitos fundamentais da população. É a defesa da ordem jurídica.
Defensoria Pública:
Órgão responsável pela assistência jurídica gratuita aos que necessitarem.
Varas e Juizados Especializados:
Responsáveis pelo acompanhamento e julgamento de casos de violência. As mais importantes para tratar da violência familiar são as Varas de Família, as Varas da Infância e Juventude e as Varas Criminais. O Juizado ou autoridade semelhante pode colocar a vítima em abrigos ou famílias substitutas. No caso de violência contra a criança ou adolescente, o afastamento da vítima do lar pode ser traumático e considerado como uma segunda violência, por inúmeras razões: a dificuldade de readaptação da vítima à família, a má recepção da vítima pelas famílias, o medo da vítima de que uma nova violência ocorra.
Delegacias:
Executam atividades de proteção, prevenção e vigilância às vítimas de qualquer tipo de violência e responsabilização dos agressores. A investigação dos casos de violência familiar é função das delegacias. Existem delegacias especializadas na proteção à criança e ao adolescente, e as de proteção à mulher. No entanto, elas ainda não foram criadas em todos os municípios.
Conselhos dos Direitos da Mulher:
Elaboram propostas e promovem políticas para eliminar discriminações, constrangimentos à mulher e superar as desigualdades entre homens e mulheres.
Casas de Apoio para Mulheres em Situações de Risco:
São locais onde mulheres vítimas de violência doméstica e sexual, com seus filhos menores, são acolhidas. O local é sigiloso e as vítimas recebem assistência médica, psicológica e capacitação profissional, por um determinado período.
Conselhos de Defesa dos Direitos da Criança e do Adolescente:
São responsáveis em acompanhar e interferir na política de enfrentamento da violência praticada contra crianças e adolescentes.
Conselhos Tutelares:
Recebem denúncias, verificam, encaminham e orientam os casos de violação dos direitos da criança e do adolescente. Age diante da ameaça, risco ou quando a violência já aconteceu.
18 Doenças transmitidas por vetores:
Mosquitos, insetos, moluscos e outros:
Os diferentes profissionais das equipes de Saúde da Atenção Primária/Saúde da Família têm um papel importante no desenvolvimento das ações de vigilância em saúde, com algumas funções comuns e outras específicas a cada um.
O agente comunitário de saúde e o agente de controle de endemias são profissionais com papéis fundamentais, pois são a ligação entre a comunidade e os serviços de saúde.
Devem atuar de maneira integrada de forma a potencializar o resultado do trabalho, evitando duplicidade de ações. Juntos, enfrentam os principais problemas de saúde-doença da comunidade.
Durante uma visita domiciliar, você, ao identificar uma caixa d’água de difícil acesso ou um criadouro que não consiga destruir e que precisa da utilização do larvicida, deverá contatar o agente de controle de endemias (ACE) para planejamento das ações. Para o sucesso do trabalho, é fundamental a integração desses profissionais.

Malária: orientar o uso de repelentes, uso de roupas e acessórios para diminuir o contato com o mosquito, uso de mosquiteiros e cortinas embebidos ou não em inseticidas, colocação de telas em portas e janelas.
Dengue: a principal medida é evitar a existência de criadouros – locais que acumulam água onde os mosquitos possam se reproduzir.
Esquistossomose: desenvolver medidas simples de cuidado ambiental para o controle de caramujos.
Tracoma: orientar especialmente a lavagem frequente do rosto das crianças e de melhorias de hábitos no cuidado com o corpo e das condições sanitárias e ambientais.
Como comentado anteriormente, o agente de controle de endemias tem, entre outras atribuições, algumas que são específicas, como:

Dengue:
É uma doença infecciosa febril aguda causada pelo mosquito Aedes aegypti. É hoje uma das doenças mais frequentes no Brasil, atingindo a população de todos os Estados, independentemente de classe social. No seu ciclo de vida, o mosquito apresenta quatro fases: ovo, larva, pupa e adulto. O mosquito adulto vive em média de 30 a 35 dias. A sua fêmea põe ovos de quatro a seis vezes durante sua vida e, em cada vez, cerca de 100 ovos, em locais com água limpa e parada.
Um ovo de Aedes aegypti pode sobreviver por até 450 dias (aproximadamente um ano e dois meses), mesmo que o local onde ele foi depositado fique seco. Se esse recipiente receber água novamente, o ovo volta a ficar ativo (vivo), podendo se transformar em larva e atingir a fase adulta depois de, aproximadamente, dois ou três dias. Quando não encontra recipientes apropriados (criadouros), a fêmea do Aedes aegypti, em casos raros, pode voar a grandes distâncias em busca de outros locais para depositar seus ovos.
Nas casas, o Aedes aegypti é encontrado normalmente em paredes, móveis, peças de roupas penduradas e mosquiteiros. A fêmea do Aedes aegypti costuma picar as pessoas durante o dia. Não se pega dengue no contato de pessoa a pessoa e nem por meio do consumo de água e de alimentos.
Alguns sintomas: você deve estar atento às pessoas com febre há, no máximo, sete dias acompanhadas de pelo menos dois dos seguintes sintomas: dor de cabeça, dor por trás dos olhos, dores musculares e articulações, prostação ou manchas pequenas e vermelhas pelo corpo com ou sem hemorragia. Você deve orientar essas pessoas a procurar a Unidade Básica de Saúde o mais rápido possível.

Além das atribuições gerais, há algumas específicas por agravo:

É uma doença de veiculação hídrica causada por um verme. No início, é assintomática, mas pode evoluir até formas muito graves. Dependendo da região, é também conhecida como: xistose, xistosa, xistosomose, doença dos caramujos, barriga d’água e doença de Manson-Pirajá da Silva.
Como se pega: o homem infectado elimina ovos viáveis de S. mansoni (verme) por meio das fezes. Esses ovos, ao entrarem em contato com a água, rompem-se e permitem a saída de larvas ciliadas. Essas larvas penetram no caramujo, multiplicam-se e, entre quatro e seis semanas, começam a ser eliminadas na forma de larvas infectantes chamadas de cercárias. Elas penetram no ser humano pela pele, mais frequentemente pelos pés e pernas, por serem áreas do corpo que ficam em maior contato com águas contaminadas de rios e lagos. As cercárias são vistas em maior quantidade no horário entre 10h e 16h, quando a luz solar e o calor são mais intensos.
Alguns sintomas: após contato com água contaminada, inicia com uma coceira e aparecimento de pontos vermelhos na pele como se fossem picadas de insetos (em um período de 24 a 72 horas, podendo chegar até 15 dias). Cerca de um a dois meses após, aparecem sintomas como febre, dor de cabeça, falta de apetite, náuseas, tosse, diarreia.
Quando encontrar casos com os sinais citados, você deve orientar a família para procurar a UBS. É importante identificar as condições que favorecem a ocorrência de casos e a presença de focos de transmissão da doença (falta de saneamento domiciliar e ambiental). O trabalho em conjunto com a equipe de saúde e instituições locais tem maiores resultados na identificação permanente de casos.

Malária:
É uma doença infecciosa causada por protozoário (Plasmodium). Também é conhecida como paludismo, impaludismo, febre palustre, febre intermitente, febre terçã benigna, febre terçã maligna, além dos nomes populares: maleita, sezão, tremedeira, batedeira ou febre.
Alguns sintomas: mal-estar, dor de cabeça, cansaço, dor muscular, náuseas e vômitos, que acontecem antes da febre da malária – febre alta podendo atingir 41° C.
Como se pega: por meio da picada da fêmea do mosquito infectada com o Plasmodium. Como o mosquito tem hábito alimentar ao entardecer e ao amanhecer e em algumas regiões da Amazônia tem hábitos noturnos, pica as pessoas durante todas as horas desde o entardecer até o amanhecer. A doença não passa de pessoa para pessoa.
Casos suspeitos: em área onde é comum acontecer muitos casos (mais comum na região Amazônica), toda pessoa que apresentar febre, que seja residente ou que tenha se deslocado por lugares onde têm malária no período de 8 a 30 dias anteriores a ter os primeiros sintomas.
Em áreas onde não é comum acontecer casos, toda pessoa que apresentar febre com os sintomas: calafrios, tremores, cansaço, dor muscular e que tenha vindo de um lugar onde tem malária no período de 8 a 30 dias anteriores ao aparecimento dos primeiros sintomas.
Você deve orientar os casos suspeitos a procurarem a Unidade Básica de Saúde, para diagnóstico e tratamento.

Tracoma:
Configura uma inflamação nos olhos causada por uma bactéria. É considerada a principal causa de cegueira evitável no mundo. Tem duas fases: Fase inflamatória (que é transmissível). Fase sequelar (que não é transmissível).
Como se pega: por meio do contato dos olhos com objetos contaminados (lenços, toalhas, lençóis, fronhas) ou olho a olho de pessoas doentes que estejam na fase inflamatória da doença. A mosca doméstica ou a lambe-olhos pode atuar na transmissão dela. A falta de água, a eliminação inadequada de dejetos, em conjunto com as condições sanitárias deficientes e falta de higiene, facilitam o avanço da doença.
Alguns sintomas: lacrimejamento, sensação de cisco no olho, sensibilidade à luz, coceira, sinais de secreção com pus em pequena quantidade, olho seco e diminuição da visão. São considerados casos suspeitos pessoas que apresentarem história de conjuntivite duradoura, coceira e sensibilidade à luz.


19 Doenças transmitidas por vetores II:
Endemia:
Endemia é qualquer doença que ocorre apenas em um determinado local ou região de forma persistente e permanente, não atingindo nem se espalhando para outras comunidades. Enquanto a epidemia significa o aumento do número de casos e que se espalha por outras localidades, a endemia tem duração contínua, mas somente em determinada área. No Brasil, existem áreas endêmicas. Por exemplo, a febre amarela é comum na Amazônia. No período de infestação da doença, as pessoas que viajam para essa região precisam ser vacinadas.
Epidemia:
É uma doença infecciosa e transmissível que ocorre numa comunidade ou região e pode se espalhar rapidamente entre as pessoas de outras regiões, originando um surto epidêmico.
Pandemia:
A pandemia é uma epidemia que atinge grandes proporções, podendo se espalhar por um ou mais continentes ou por todo o mundo, causando inúmeras mortes ou destruindo cidades e regiões inteiras.
Para entender melhor: quando uma doença existe apenas em uma determinada região, é considerada uma endemia (que não acontece em outras localidades). Quando a doença é transmitida para outras populações, atinge mais de uma cidade ou região, é uma epidemia. Porém, quando uma epidemia de forma desequilibrada se espalha pelos continentes ou pelo mundo, ela é considerada uma pandemia.
Para saber mais: o câncer (responsável por numerosas mortes) não é considerado uma pandemia porque não uma é doença infecciosa, ou seja, não é transmissível. Exemplos de pandemias: Aids, tuberculose, peste, gripe asiática, gripe espanhola, tifo etc.
• Biblioteca Virtual em Saúde do Ministério da Saúde