Atuando em Primeiros Socorros
Noções Básicas em Primeiros Socorros
1 Queimaduras, intoxicação, insolação e intermação, febre elevada e choque elétrico:
Queimaduras:
Definição: Queimadura é uma lesão produzida no tecido de revestimento do organismo por agentes térmicos (calor, frio, eletricidade), produtos químicos, irradiação ionizante etc..
O tegumento tem por finalidade proteção do corpo contra invasão de microorganismos, regulação da temperatura do organismo, através de perda de água para o exterior e conservação do líquido interno.
Desta forma, uma lesão produzida no tecido tegumentar irá alterar em maior ou menor grau estes mecanismos, dependendo de sua extensão (área queimada) e da sua profundidade (grau de queimadura).
Classificação:
Podemos dividir a queimadura em graus, de acordo com a profundidade:
Primeiro Grau: Atinge somente a epiderme. Caracteriza-se por dor local e vermelhidão da área atingida.
Segundo Grau: Atinge a epiderme e a derme. Caracteriza-se por dor local, vermelhidão e formação de bolhas d'água.
Terceiro Grau: Atinge todo o tecido de revestimento, alcançando o tecido gorduroso, ou muscular, podendo chegar até o ósseo. Caracteriza-se por pouca dor - devido à destruição das terminações nervosas da sensibilidade, pele escurecida ou esbranquiçada ladeadas por vezes por área de eritema.
Não devemos nos esquecer da possibilidade de queimadura das vias aéreas superiores quando o acidente ocorre em locais fechados, como por exemplo, nos incêndios de prédios.

Procedimentos de urgência no atendimento ao queimado:
Queimaduras Térmicas:
- Controlar a situação, apagando o fogo da vítima com água fria, cobertor ou rolando a vítima no chão. Não use gelo;
- Cubra a queimadura com um pano limpo;
- Remova anéis, braceletes, tornozeleiras, cintos, sapatos e roupas antes que o corpo inche;
- Caso a roupa grude na pele, não remova. Corte cuidadosamente e retire a parte que não grudou;
- Queimaduras no rosto, mãos e pés devem sempre ser consideradas sérias e receber imediata atenção médica.
Queimaduras Químicas:
- Enxágue a pele por pelo menos 20 minutos em água corrente;
- Remova a roupa contaminada e evite que o produto químico se espalhe por outras áreas;
- Se os olhos forem afetados, enxágue em água corrente até que chegue ajuda médica. Remova as lentes de contato imediatamente;
- Observe a respiração da vítima, pare o sangue e cubra a queimadura com uma faixa esterilizada ou com um pano limpo;
- Não aplique óleos ou cremes na queimadura.
Queimaduras Elétricas:
- Não toque na vítima. Desligue a corrente elétrica;
- Todas as lesões elétricas necessitam atenção médica.
Importante relembrar:
- Verificar o ABCD (vias aéreas, respiração, circulação e nível de consciência);
- Prestar particular atenção às vias respiratórias em pacientes que tenham queimaduras faciais, ou queimaduras dos pêlos do nariz e sobrancelhas, porque a obstrução das vias aéreas superiores pode ocorrer com o passar do tempo;
- Metade das pessoas internadas com queimaduras são crianças de 0 a 15 anos;
- A maioria dos acidentes que provocam queimaduras ocorre na cozinha, onde as crianças menores de 4 anos são as mais atingidas;
- No período de festas juninas, com as fogueiras, fogos e balões, há um aumento de 20% no número de queimados;
- Quando a pessoa sofre grandes queimaduras, ela corre o risco de vida;
- As queimaduras deixam cicatrizes e deformações e podem provocar perda de movimento nos braços e pernas;
- O tratamento de queimaduras é extremamente doloroso e longo, com muitas cirurgias.
Intoxicações:
São causadas pela ingestão, aspiração, ou introdução no organismo, acidental ou não de substância tóxicas de naturezas diversas, tais como:
- Entorpecentes e medicamentos em geral;
- Produtos químicos usados em laboratório e limpeza doméstica. Alguns produtos podem produzir também graves queimaduras. Por exemplo:
Ácidos - ácido muriático, sulfúrico e clorídrico;
Álcalis - amoníaco, soda cáustica;
Fenóis - creolina, ácido fênico;
- Alimentos deteriorados - por contaminação bacteriana;
- Venenos utilizados no lar, como raticidas e outros, utilizados na agricultura para eliminar parasitas das plantas (DDT);
- Gases tóxicos (monóxido de carbono e outros);
- Veneno é toda substância que é capaz de produzir fenômenos químicos ou reações incompatíveis com a vida..
Tratamento geral de todo intoxicado:
- Eliminação imediata do tóxico;
- Sua neutralização pelos antídotos, quando existem;
- Tratamentos sintomáticos.
Eliminação do tóxico: Vômitos e lavagem gástrica, se a ingestão foi pela boca. Para provocar vômito podemos estimular a úvula ou a faringe pela introdução do cabo de uma colher, lenço ou pela ingestão de água morna não estimular a úvula com o dedo para evitar mordida.
Quando se trata de venenos cáusticos (ácidos ou álcalis), está contra-indicada a lavagem gástrica e o vômito. (A lavagem gástrica só pode ser feita por especialistas).
Neutralização do tóxico: é conseguida através de antídotos.
Tratamento Sintomático: manutenção dos sinais vitais.
Insolação E Intermação:
São acidentes provocados pela ação prolongada do calor sobre o organismo.Diferencia-se a insolação da intermação, pois a primeira corresponde ao excesso de raios solares agindo diretamente sobre o indivíduo, enquanto a segunda traduz a ação do calor em ambientes pouco arejados, durante um trabalho muscular intenso.
Esses tipos de acidentes estão condicionados por vários fatores, tais como:
- Umidade: Quanto maior a umidade relativa do ar, mais difícil será a evaporação cutânea; consequentemente, o corpo acumula maior quantidade de calor;
- Ventilação: Sem circulação constante do ar o resfriamento torna-se difícil, ocasionalmente o aparecimento desses acidentes em que indivíduos que trabalham em fundições, padarias ou próximos a caldeiras;
- Condições físicas:O excesso de trabalho aumenta a produção de calor pelo organismo, enquanto a fadiga muscular acumula substâncias tóxicas nos tecidos. A associação de ambas predispõe ao acidente;
- Alimentação excessiva:Aumenta também a produção de calor corporal;
- Vestuário: as roupas escuras e a lã favorecem o acúmulo de calor.
Os sintomas decorrentes dos acidentes pelo calor são muito variados. Podem aparecer de forma abrupta, levando a vítima a cair no solo desacordada. Pode haver palidez, elevação da temperatura corporal (podendo chegar a 42 graus C), insuficiência respiratória, cianose e coma profundo.
Outras formas mais leves evoluem com dores de cabeça, náuseas, vômitos, dores abdominais, pele seca e quente, assim como tonturas.
Primeiros Socorros:
- Levar a vítima para um local bem arejado e fresco e colocá-la deitada com tronco ligeiramente elevado;
- Desapertar suas roupas para refrescá-la mais e aplicar compressas úmidas e frias sobre a cabeça. Se houver possibilidade, o socorrista poderá ligar um ventilador, dirigindo-o para o corpo da vítima. Uma outra medida de resfriamento é o banho de água fria. A temperatura corporal deve ser medida a cada 15 minutos, para evitar o resfriamento brusco do corpo.
Febre Elevada Em Crianças: Meios Físicos:
Conduta:
Casos Moderados:
- Roupa leve, quarto ventilado, oferta generosa de líquidos e repouso relativo.
- Antitérmicos.
Casos Graves:
- Despir a criança, envolvendo-a apenas com um lençol e colocar compressas frias em sua fronte; se isso não for suficiente, enrolar a criança toda em uma toalha úmida e morna, renovar freqüentemente a compressa ou a toalha para que não sequem ou se aqueçam.
- Friccionar delicadamente o corpo da criança com esponjas umedecidas em água fria ou morna. A fricção deve ser feita em partes sucessivas: primeiro um braço, depois o outro, as pernas, o peito e as costas; a duração total deve ser de 30 minutos aproximadamente.
- Banho de imersão usar água morna (temperatura um pouco inferior à do paciente); prolongar o banho por 10 minutos ou mais, deixando a água esfriar gradualmente. Ao mesmo tempo, colocar compressas frias na fronte da criança.
Atenção:
- Não usar álcool (perigo de intoxicação).
- Se surgirem tremores ou calafrios, suspender imediatamente o banho e as compressas, enxugar e agasalhar o paciente.Nota: os tremores elevam a febre, por aumento da atividade muscular.
- É erro grave colocar a criança com febre alta em banho frio ou toalhas geladas.
Choque Elétrico:
Checar sempre:
Queimaduras e sinais Vitais.
Conduta:
- Desligar a fonte de eletricidade;
- Separar a vítima da fonte de eletricidade protegendo-se com cabo de vassoura, jornal, revistas, almofada, emborrachados, nada que esteja molhado;
- RCP se necessário;
- Encaminhamento ao médico.
2 Acidentes por animais peçonhentos:
Consideramos os envenenamentos produzidos ativamente por picadas ou mordeduras de animais dotados de glândulas secretoras e aparelho inoculador de veneno. As alterações produzidas por esses acidentes estão relacionadas à inoculação de uma complexa mistura de enzima, que ocasionam imobilização ou morte da vítima, assim como processos de coagulação, proteólise e intoxicação neurológica.
Os indivíduos, em sua maioria, são picados durante o trabalho, principalmente na agricultura, o que explica a maior incidência no sexo masculino.
As serpentes dos gêneros Bothops, Crotalus e Micrurus foram responsáveis, respectivamente, por 86,0%, 12,9 e 1,1%, nos 8.825 acidentes com especificação do gênero da serpente.
Entre os casos notificados, os pés e os tornozelos (52.0%), as pernas (16,6%) e as mãos (15,9%) foram as regiões anatômicas mais frequentemente acometidas. Estes dados reforçam a recomendação de medidas profiláticas como o uso de luvas e principalmente de botas de cano longo ou perneiras.
A letalidade do acidente por serpentes peçonhentas foi de 0,4% (41 óbitos). É maior no acidente crotálico do que no botrópico.
Ofidismo:É o acidente por picadas de cobra venenosa.
Aracnísmo: É o acidente causado por picada de aranha.
Os acidentes por Phoneutria, popularmente conhecida por aranha armadeira, foram os mais frequentes,representado 60,7% do total.Ocorrem durante todo o ano,apresentando picos nos meses de abril e maio. Predominam durante o período diurno.
Devido ao fato de viverem em folhagens de bananeiras, inclusive em cachos de banana, e também, por abrigarem em interior de calçados, essas aranhas comumente picam as mãos e os pés das vítimas.
A maioria das vítimas procura recurso médico dentro das primeiras três horas após o acidente, em decorrência da intensa dor que provoca.
Os acidentes por Loxosceles, conhecida também como aranha marrom, ocorrem com maior frequência em áreas urbanas, no interior de residências. Por terem hábitos noturnos, e abrigarem-se em roupas e toalhas, essas aranhas quase sempre picam quando são, inadvertidamente, comprimidas contra a pele da vítima. Coxas, tronco e braços são as regiões anatômicas mais atingidas.
Medidas de primeiros socorros nos acidentes por aracnídeos e serpentes
Muitas vezes, mesmo adotando os cuidados de prevenção, podem ocorrer acidentes com cobras. Como medida de primeiros socorros, até que se chegue ao serviço de saúde para tratamento,se recomenda:
- Não se amarrar ou fazer torniquete.O garrote impede a circulação do sangue, podendo produzir necrose ou gangrena. O sangue deve circular normalmente. Também, não se deve colocar na picada folhas, pó de café, terra, fezes, pois podem provocar infecção;
- Não se deve cortar o local da picada. Alguns venenos podem provocar hemorragias. Os cortes feitos no local da picada com canivetes e outros objetos não desinfetados favorecem as hemorragias e infecções;
- Deve-se evitar dar ao acidentado para beber querosene, álcool, urina e fumo, pois além de não ajuda pode causar intoxicação;
- Manter o acidentado deitado em repouso, evitando que ele nade, corra ou se locomova pelos seus próprios meios. A locomoção facilita a absorção do veneno e, em caso de acidente com jararacas, caiçaras, jararacuçu etc., os ferimentos se agravam. No caso da picada ser em pernas ou braços, é importante mantê-los em posição mais baixa.
- Colocar gelo no local para diminuir a circulação;
- Levar o acidentado imediatamente para centros de tratamento ou serviço de saúde mais próximo para tomar o soro próprio.
Escorpionismo
É o acidente causado por picada de escorpião. Os escorpiões habitam geralmente os campos, plantações, serrados e matas ralas, podem se adaptar em domicílios, habitando muros, porões, tijolos...
Clinicamente o escorpionismo divide-se em benigno e grave. Será benigno um acidente que após duas horas não apresente desordens respiratórias (falta de ar progressiva), desordens cardíacas (aceleração dos batimentos cardíacos), náuseas e vômitos ou acentuada hipotermia.
No grave, além dos sintomas acima, temos também dor violenta e convulsões. No adulto raramente produz problemas.
Tratamento:
- Soroterapia;
- Anestesia local, repouso em ambiente escuro, assepsia e curativo local.
Acidentes por insetos urticantes ou vesicantes (abelhas, marimbondos, vespas, formigas, lagartas):
Normalmente a dor, o eritema, o edema, adenopatia, febre e cefaléia devidas à picada desaparecem após 24 horas. Especial cuidado deve ser dado à picada múltiplas ou simultâneas. Ultimamente, têm sido descritos casos fatais por ataque de enxames de abelhas africanas, por choque e hemólise maciça. O tratamento local é feito com compressas frias.
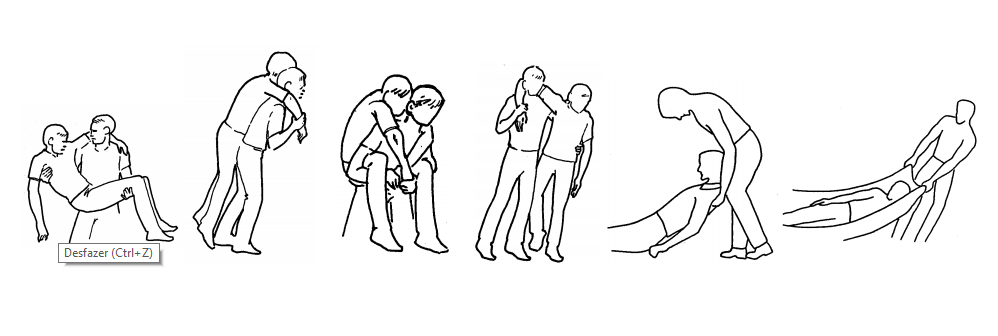
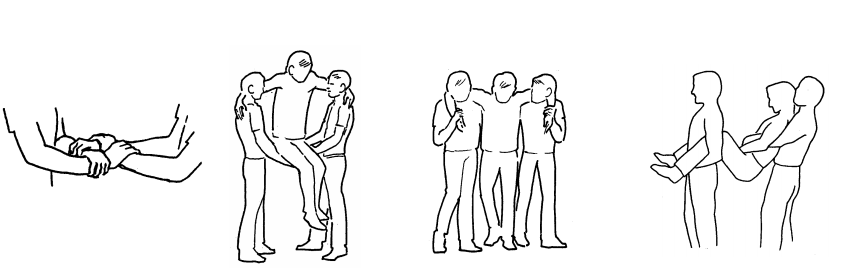
Transporte dos acidentados
A remoção ou movimentação de doentes e feridos deve ser feita com o máximo de cuidado para não agravar as lesões existentes ou produzir outras lesões.
Antes de iniciarmos o transporte dos pacientes, devemos proceder à avaliação inicial e controlar todas as situações críticas. Se no local existirem várias vítimas, o socorrista deverá solicitar reforço.
Como no local do acidente não temos condições de diagnóstico preciso, devemos sempre transportar a vítima sobre maca ou tábua rígida, tomando os cuidados de imobilizar a coluna e as fraturas existentes e fazer revisões periódicas das condições vitais (VRCN) durante o transporte.
É compreensível que nos acidentes que tenham sofrido somente lesões simples (queda com fratura de braço, por exemplo) o transporte não precisará ser desta forma. Em dúvida, é melhor errar por excesso de cuidado do que por omissão.
Como improvisar uma maca
Com dois pedaços de madeira compridos e Resistentes e uma manta, é fácil improvisar Uma maca.
Utilizando 1 pessoa:
Utilizando 2 pessoas:
Utilizando 4 pessoas:
A movimentação da vítima com suspeita de lesão de coluna vertebral deve ser feita por 4 ou mais pessoas, em superfície dura, com coxins nos locais das curvaturas, e fixar a vítima antes do transporte.
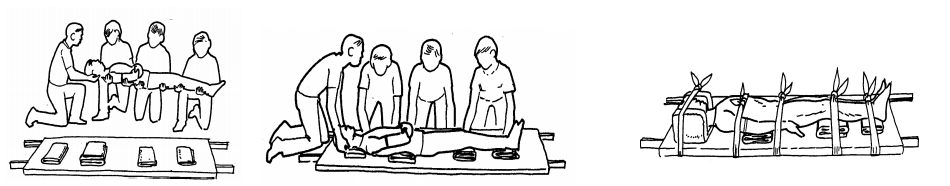
3 Contusões, entorses e luxação:
Contusões:
As contusões configuram lesões causadas por trauma direto de objeto sobre o corpo, sem que isto cause ferida na pele, produzindo lesão no tecido subcutâneo e/ou muscular. Geralmente resulta em equimose (mancha arroxeada) sob a pele. Frequentemente, a lesão traumática se mais presente nas atividades esportivas e tem na superfície e nas quedas sua causa mais comum. A dor é moderada e não impede a movimentação da parte atingida. O tratamento é feito a base de compressas frias e repouso, após a consulta médica.
Quando se tratam de contusões musculares, pode-se afirmar que ocorrem de duas formas:
- Traumatismo indireto: consiste em uma força de tração longitudinal sobre a estrutura muscular, determinando a ruptura das fibras musculares. As rupturas são classificadas conforme o número de fibras rompidas, podendo variar de um grau mínimo (ruptura muscular parcial) até um grau máximo (ruptura muscular total). O mecanismo de lesão indireto geralmente é observado quando há uma contração muscular de forma repentina ou abrupta ao encontro de alguma resistência.
- Traumatismo direto: o agente resistente se chora diretamente em direção à estrutura muscular.
Independente da forma fomo podem ocorrer, identificam-se algumas características a partir do trauma sofrido. São elas:
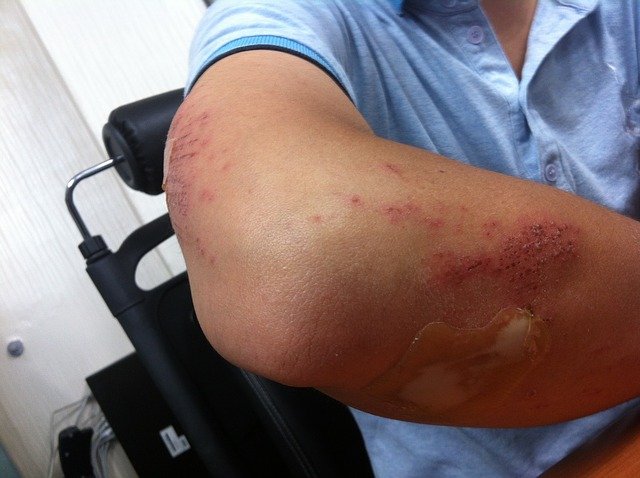
- Petéquias: apresentam pontos vermelhos na pele, com lesão muito superficial da estrutura da epiderme;
- Equimose: apresenta infiltração sanguínea na pele, com lesão superficial de capilares ao nível cutâneo e subcutâneo;
- Hematoma: apresenta a ruptura de um vaso de maior calibre, fazendo com que o sangue se acumule de forma mais localizada.
As contusões podem ocorrer de três principais tipos diferentes, sendo eles:
- Contusões de tecidos moles: causam descoloração da pele, evitando assim que os vasos sanguíneos possam sangrar sob a pele.
- Hematoma muscular: ocorre devido a lesões musculares, podendo apresentar nódulo perceptível no local lesionado.
- Contusão óssea: considerada o tipo mais grave, causando fortes algias e desconforto extremo.
As lesões musculares também podem ser classificadas em quatro graus, podendo variar conforme o número de estruturas agredidas e a forma como se apresentam após a lesão:
- Grau I: lesão com ruptura de poucas fibras musculares, mantendo a estrutura da fáscia muscular intacta;
- Grau II: lesão com moderado número de fibras rompidas, mantendo a estruturada fáscia muscular intacta;
- Grau III: lesão de um grande número de fibras musculares, acompanhada de lesão parcial da fáscia muscular;
- Grau IV: lesão completa da estrutura muscular e da fáscia, rompendo assim a junção músculo-tendínea;
A seguir, um exemplo característico de contusão petéquia:
Entorses:
É uma lesão produzida por estiramento dos ligamentos articulares submetidos a uma deformação. Manifesta-se por dor de grande intensidade, edema e equimose localizada na região articular. É um acidente muito comum em prática desportiva, principalmente em jogadores de futebol. Ocorre com mais frequência nos joelhos, tornozelos e punhos. O tratamento consiste em imobilização, após orientação médica. Culmina na perda momentânea da congruência (simetria) articular, cápsula articular e/ou ligamento de uma articulação. Também pode ser definida como uma lesão traumática de uma articulação, com alongamento, arrancamento ou ruptura de um ou mais ligamentos, sem deslocamento das superfícies articulares.
Tipos de entorse:
A gravidade da lesão ligamentar é classificada de diversas maneiras; contudo o sistema mais usado são três graus:
- Entorse de grau I: Ocorre estiramento ou uma pequena ruptura das fibras ligamentares com pouca ou nenhuma instabilidade articular. Pode apresentar dor leve, pouco [edema]e rigidez articular mínima.
- Entorse de grau II: Ocorre alguma rotura e separação das fibras ligamentares e instabilidade moderada da articulação. Pode-se esperar dor moderada a forte, edema e rigidez muscular.
- Entorse de grau III: Ocorre rompimento total e separação das fibras ligamentares e grande instabilidade da articulação. Pode-se esperar dor forte, edema, hematoma e rigidez muscular.
Tratamentos:
O tratamento das entorses de tornozelo é direcionado de acordo com a lesão apresentada. Entretanto, na fase aguda, é interessante realizar o protocolo abaixo:
- Repouso: fazer movimentos apenas para as necessidades básicas diárias e evitar longas caminhada;
- Elevação: elevar o membro afetado, colocando-o sobre um apoio, quando sentado e sobre um ou dois travesseiros, quando deitado;
- Gelo: compressas devem ser realizadas na face anterior do tornozelo - a parte da frente - por 20 minutos, quatro vezes por dia. Deve-se envolver a bolsa de gelo com uma toalha para proteger a pele do frio excessivo;
- Órtese: usar talas imobilizadoras ou imobilizações gessadas, conforme orientação médica. A órtese deve ser usada 24 horas por dia, retirando-as somente para a realização da compressa de gelo e para o banho;
- Medicações: podem ser prescritos analgésicos e anti-inflamatórios, que devem ser utilizados conforme orientação médica.
- Exames complementares: dependendo do tipo da lesão o médico pode, após realizar o exame físico do joelho, solicitar uma ressonância magnética. Esse exame deve, preferencialmente, ser realizado de forma ambulatorial. Não há indicação da realização do exame no atendimento inicial do paciente que ocorre no pronto atendimento.
Fisioterapia motora: é indicada para proporcionar uma reabilitação adequada e o retorno às atividades normais do paciente.
Sinais de alerta:
Se surgir vermelhidão, inchaço, dor que não cede com as medicações ou perda de sensibilidade do membro afetado, o paciente deve procurar o Pronto Atendimento para nova avaliação. O tempo de cicatrização varia conforme o grau da entorse. Para melhor acompanhamento da lesão, após a consulta no Pronto Atendimento, deve-se agendar retorno com seu médico particular, levar os exames solicitados e realizar o acompanhamento ambulatorial. Essa nova avaliação deve ser feita em aproximadamente uma semana.
A seguir, um exemplo característico de entorse em região de tornozelo:
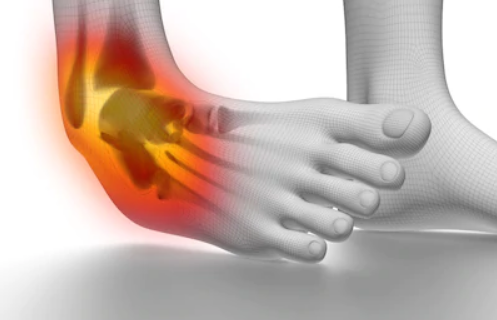
Luxação:
Lesão em que uma articulação é deslocada da posição normal. As articulações podem ser deslocadas devido a lesões. Geralmente, acontecem por causa de uma queda, de um acidente de carro ou durante a prática de esportes. Uma luxação é dolorosa e imobiliza a articulação. Ombros, cotovelos, dedos, tornozelos, joelhos, quadris e mandíbula são exemplos de áreas afetadas. É necessário atendimento médico imediato para colocar a articulação de volta no lugar, seguido por várias semanas de repouso.
Embora seja possível qualquer articulação se tornar luxada, os locais mais comuns em que isso ocorre no corpo humano são:
- Ombros,
- Dedos,
- Joelhos,
- Punhos (mais provavelmente acompanhado por uma fratura.)
- Cotovelos (também acompanhada por uma fratura)
- Articulação Temporomandibular (ATM).
Tratamento:
Uma articulação luxada só pode ser 'reduzida' com sucesso por um médico treinado. Tentar reduzir uma articulação sem treinamento pode causar agravamento ainda maior da lesão. Assim que o diagnóstico for confirmado, a articulação geralmente é manipulada de volta para sua posição original. Isto pode ser um processo muito doloroso, consequentemente ele é tipicamente feito sob sedação ou em uma sala de cirurgia sob anestesia geral.
É importante que a articulação seja reduzida o mais rápido possível, já que, quando deslocada, o suprimento sanguíneo para a articulação (ou para a anatomia distal) pode estar comprometido. Isso é especialmente verdade no caso de um tornozelo deslocado, devido à anatomia do suprimento sanguíneo do pé.Lesões de ombro também podem ser cirurgicamente estabilizadas, dependendo da gravidade, usando-se cirurgia artroscópica.
Para diminuir a dor do paciente, medicamentos antiinflamatórios normalmente são indicados. Algumas escolhas comuns são os antiinflamatórios não esteroidais, como diclofenaco, ibuprofeno, naproxeno, paracetamol, etc. Analgésicos também são úteis mesmo após a recolocação das articulações nos devidos locais.
Algumas articulações ficam sob maior risco de se desenvolver uma luxação novamente após uma lesão inicial. Isso ocorre devido ao enfraquecimento dos músculos e ligamentos que mantêm a articulação no local. O ombro é um exemplo clássico disso. Qualquer luxação de ombro deve ser acompanhada por ortopedista.
A seguir, um exemplo característico de luxação de ombro:
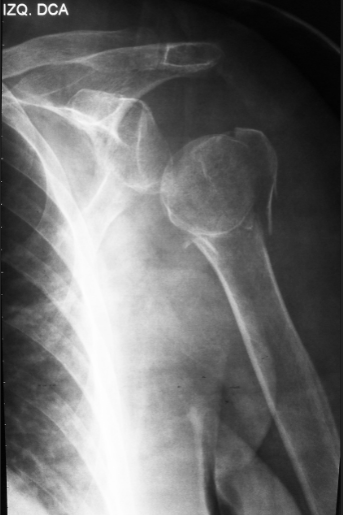
4 Afogamento, Desmaio, convulsão e Epilepsia:
Afogamento:
Se define por afogamento, o acidente causado pela obstrução das vias respiratórias por meio de líquidos. A obstrução pode ser por inundação das vias aéreas ou por fechamento da glote, estimulada pela presença do líquido (espasmo de glote). Nos dois casos, o resultado final será a asfixia resultante da privação do oxigênio ao corpo. As células nervosas são as primeiras a sofrerem com a falta de oxigênio, morrendo em poucos minutos.
O afogamento é um acidente muito comum em todo o mundo, principalmente no verão, quando o afluxo de banhistas às praias é bem maior. A incidência de mortes por afogamento varia muito de um país para outro, acreditando-se que seja maior nas ilhas japonesas, onde a pesca constitui-se numa grande atividade da população.
A crescente popularidade dos esportes aquáticos e o desenvolvimento de atividades comerciais e científicas no mar têm aumentado a exposição do homem aos riscos de acidentes por afogamento.
Um indivíduo que nada em águas profundas está sempre sujeito a esses acidentes, que podem ser causados por estafa física, cãibras, síncopes e queimaduras por animais marinhos (água-viva).
Outras circunstâncias que podem causar afogamento são os acidentes com veículos aquáticos, traumatismos por mergulho em águas rasas e com pedras no fundo, abusos de álcool antes de entrar no mar e choque elétrico durante o banho em banheira.
Uma outra causa muito temida de afogamento é o acidente que pode surgir após uma refeição exagerada, quando grande quantidade de sangue acumula-se nos vasos do aparelho digestivo. O esforço físico exigido na natação aumenta as necessidades de oxigenação do corpo, que não será suficiente, principalmente ao cérebro, devido à sobrecarga funcional dos órgãos digestivos.
Disto resulta a deficiência no funcionamento normal do cérebro, que poderá causar um desmaio. A asfixia decorrente do afogamento vai agravar o quadro, aumentando ainda mais a deficiência de oxigênio ao cérebro e, daí, sobrevém lesões graves ou a morte.
Condutas:
A primeira providência a ser tomada é atirar à vitima um objeto flutuante (bóia, tábua), de preferência amarrado a uma corda. Se for preciso nadar até a vítima, para isto, deve-se estar em perfeitas condições físicas e ser um bom nadador.
O mais seguro é manter-se também ligado por uma corda presa ou segura por alguém na margem. Se este estiver muito agitado, convém segurá-lo pelo punho e virá-lo de costas, tendo o cuidado para que sua cabeça permaneça fora d'água. A seguir, deve-se nadar até a margem, utilizando as pernas e braço que estiver livre.
Se a vítima estiver inconsciente, o melhor é transportá-lo mantendo a sua cabeça para fora da água.
Se houver necessidade, e se o socorrista for experiente, pode-se aplicar a respiração artificial ainda dentro da água, por meio de algumas insuflações boca a boca.
Ao chegar à margem, observa-se a respiração da vítima; se estiver fraca ou inexistir, devese colocá-la em decúbito dorsal, com a cabeça mais baixa que o corpo e iniciar respiração artificial. Esta não deve ser interrompida, mesmo durante o transporte, até que o paciente seja atendido num serviço de emergência. Enquanto se aguarda o transporte, manter a vítima aquecida com um agasalho. E ainda:
- Use drenagem postural para retirar a água aspirada;
- Limpe a boca e as vias aéreas;
- Comece a ventilação artificial;
- Fique preparado para o vômito;
- Previna aspiração;
- Se pulso carotídeo ausente, comece RCP;
- Vítima submersa o tempo suficiente para ficar inconsciente, que tenha ficado debaixo d’água por menos de uma hora, deverá ser ressuscitado;
- Se o tempo de submersão não for conhecido, deveremos considerar como menos de uma hora;
- A vítima afogada em água fria tem maior chance de sobrevida;
- Verificar lesões associadas.
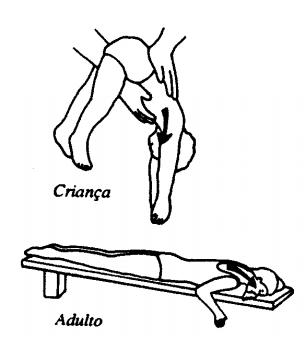
Várias medidas preventivas podem ser tomadas para diminuir o número de acidentes por afogamento. São elas:
- Programas de educação e treinamento de natação nas escolas e clubes;
- Alertar a população dos perigos da prática da natação e outros esportes aquáticos após a ingestão de grande quantidade de alimentos ou bebidas alcoólicas;
- Como vários casos de afogamento ocorrem com indivíduos portadores de epilepsia, estes devem ser orientados para que não tome banho em praias perigosas, com ondas fortes e fundo irregular;
- Uso de equipamentos de segurança (bóias, coletes, salva-vidas), nos trabalhos em alto mar e práticas esportivas;
- Conhecimento das técnicas de recuperação em respiração artificial pela população em geral.
Desmaio:
Desmaio consiste na perda transitória da consciência e da força muscular, fazendo com que o paciente caia no chão. Pode ser causado por vários fatores como a fome, cansaço, excesso de sol. Pode ser precipitado por nervosismo, angústia e emoções fortes, além de ser intercorrência de muitas outras doenças.
Diante de um indivíduo que sofreu o desmaio, devemos proceder da seguinte maneira:
- Arejar o ambiente;
- Desapertar as roupas do paciente;
- Deixar o paciente deitado e se possível com as pernas elevadas ou sentado numa cadeira, com os braços para baixo e as pernas separadas;
- Não permitir aglomeração no local para não prejudicar o paciente;
- Cheirar o hálito da pessoa (álcool pode significar embriaguez).
Convulsões:
Configuram a contratura involuntária da musculatura, que provoca movimentos desordenados. Geralmente é acompanhada pela perda da consciência. As convulsões acontecem quando há a excitação da camada externa do cérebro.
Causas:
- Hemorragia;
- Intoxicação por produtos químicos;
- Falta de oxigenação no cérebro;
- Efeitos colaterais provocados por medicamentos;
- Doenças como epilepsia, tétano, meningite e tumores cerebrais.
Sintomas:
- Espasmos incontroláveis;
- Lábios azulados;
- Olhos virados para cima;
- Inconsciência;
- Salivação abundante.
Como agir:
- Coloque a pessoa deitada de costas, em lugar confortável, retirando de perto objetos com que ela possa se machucar, como pulseiras, relógios, óculos;
- Introduza um pedaço de pano ou um lenço entre os dentes para evitar mordidas na língua;
- Levante o queixo para facilitar a passagem de ar;
- Afrouxe as roupas;
- Caso a pessoa esteja babando, mantenha-a deitada com a cabeça voltada para o lado, evitando que ela se sufoque com a própria saliva;
- Quando a crise passar, deixe a pessoa descansar;
- Verifique se existe pulseira, medalha ou outra identificação médica de emergência que possa sugerir a causa da convulsão;
- Nunca segure a pessoa (deixe-a debater-se);
- Não dê tapas;
- Não jogue água sobre ela.
No caso de crianças, se houver febre alta, dê um banho morno de imersão, por mais ou menos dez minutos. Deite a criança envolta na toalha e chame imediatamente um médico.
Epilepsia:
A epilepsia é uma doença do sistema nervoso central que se caracteriza por causar crises de convulsões (ataques) em sua forma mais grave.
Existem 2 tipos básicos de epilepsia que são denominados de pequeno mal e grande mal:
O tipo pequeno mal se caracteriza por causar crises de ausência (desligamento do meio ambiente) que podem ser breves (10 a 15 segundos) e passarem despercebidos ou às vezes, mais duradouras. Muitas crianças na idade escolar apresentam esse tipo de comportamento e são comumente taxadas de desatenciosas.
O tipo grande mal causa os ataques ou convulsões que se caracterizam por queda abrupta.
Perda da consciência, contração de toda musculatura corporal, aumento da atividade glandular com salivação abundante e vômitos. Pode ainda ocorrer o relaxamento dos esfíncteres com micção e evacuação involuntários.
Ao despertar, o doente não se recorda de nada do que aconteceu durante a crise e sente-se muito cansado, indisposto e sonolento.
A conduta do socorrista no ataque epilético consiste principalmente em proteger o doente e evitar complicações. Deve-se deixar o paciente com roupas leves e desapertadas (as contrações musculares aumentam a temperatura corpórea) e virá-lo de lado para que não aspire as secreções ou o vômito para os pulmões.
Um cuidado especial deve ser dado à boca pois o doente pode ferir-se, mordendo a língua ou as bochechas; para tanto, interpõe-se um calço (pedaço de pano por exemplo) entre os dentes superiores e inferiores para impedir que eles se fechem. Esta manobra, entretanto, deve ser cuidadosa pois o socorrista poderá ser mordido.
Cessada a crise, o doente deverá receber limpeza corporal, ingerir líquidos e repousar em ambiente silencioso. É preciso que os curiosos sejam afastados do local, pois esta doença acarreta um grande senso de inferioridade e presença de estranhos apenas contribui para a acentuação do problema psicológico.
Devemos orientar o paciente que volte a procurar o seu médico, pois haverá necessidade de ajustar a dose da droga em uso. Os familiares e amigos do epiléptico devem contribuir para com o seu tratamento, no sentido de ajudá-lo a levar a sua vida o mais próximo da normalidade, embora sabendo que determinadas atividades não podem ser exercidas, como dirigir, pilotar ou mesmo permanecer desacompanhado próximo ao mar, piscina, fogo, etc.