Noções Básicas em Farmácia Hospitalar e Suas Interfaces com a Saúde Coletiva
7 modulos
Guia Básico para Farmácia Hospitalar
Noções Básicas em Farmácia Hospitalar e Suas Interfaces com a Saúde Coletiva
1 Declaração de Princípios:
- A farmácia de hospitais, clínicas e estabelecimentos congêneres é uma unidade clínica, administrativa e econômica, dirigida por farmacêutico, ligada hierarquicamente à direção do hospital, adaptada e integrada funcionalmente com as demais unidades administrativas e de assistência ao paciente;
- Na farmácia hospitalar e dos demais serviços de saúde, a provisão de produtos e serviços deve ser compreendida como meio, sendo a finalidade máxima do exercício de sua práxis o resultado da assistência prestada aos pacientes. Garantindo medicamentos seguros e necessários, quando estes são requeridos, visando sempre a efetividade da farmacoterapia e terapêutica geral, voltando-se também para o ensino e a pesquisa, propiciando assim um vasto campo de aprimoramento profissional;
- No campo de atuação clínica, o foco assistência farmacêutica deve estar no cuidado ao paciente e no atendimento de suas necessidades. O medicamento e os produtos para a saúde devem ser compreendidos como instrumentos, estando o farmacêutico hospitalar envolvido em todas as fases da terapia medicamentosa;
- No campo administrativo, o foco deve estar nas práticas gerenciais que conduzam a processos mais seguros, permeados pelos conceitos de qualidade, valorizando a gestão de pessoas e processos, atendendo às normas e legislação vigentes no país. Essa abordagem deve contemplar o compromisso social e ambiental da farmácia. Além disso, sua atuação deverá ser pautada em conceitos da economia da saúde, modernas técnicas de controle de custos, buscando o desenvolvimento de ações economicamente viáveis e soluções sustentáveis para a instituição hospitalar;
- O farmacêutico tem, portanto, importantes funções clínicas, administrativas e consultivas, e a assistência farmacêutica deve ser desenvolvida em um setor interligado intrinsecamente aos demais. Todas as suas atividades são norteadas e norteiam as atividades dos demais setores do Hospital.
- A SBRAFH recomenda que os farmacêuticos atuantes na farmácia hospitalar e dos demais serviços de saúde sejam especialistas, mediante:
- Prova de título emitido pela SBRAFH
- Certificado de Residência uni ou multiprofissional desenvolvida no âmbito hospitalar ou do serviço de saúde
- Certificado de curso de pós-graduação Lato Sensu reconhecido pelo MEC na área da Farmácia Hospitalar ou áreas afins relativas às atividades desempenhadas nos serviços de saúde.
Recomendamos ainda, que os farmacêuticos que exercem atividades clínicas também possuam a respectiva especialização e que atuem amparados na legislação vigente, em especial na Resolução 585 de 29 de agosto de 2013. Para fins de Título de Especialista pela SBRAFH a titulação em farmácia hospitalar é pré-requisito para a titulação em farmácia clínica.
2 Atribuições Essenciais da Farmácia Hospitalar:
Gestão:
A direção técnica da Farmácia Hospitalar, de responsabilidade exclusiva de Farmacêutico, regularmente inscrito no Conselho Regional de Farmácia, deve estar focada em prestar assistência farmacêutica conforme a Política Nacional de Assistência Farmacêutica – PNAF (Resolução CNS Nº 338/2004), a Política Nacional de Medicamentos (Portaria MS 3.916/1998) e demais normativas. Para isso, desenvolverá uma estrutura organizacional que permita:
- O estabelecimento da sua missão, valores e visão de futuro;
- A definição do organograma da farmácia, inserido no organograma institucional;
- A formulação, implementação e acompanhamento do planejamento estratégico para o cumprimento de sua missão;
- O estabelecimento de critérios (indicadores) para a avaliação do desempenho do serviço;
- O acompanhamento e monitoramento da implementação e das ações estabelecidas;
- A avaliação contínua para estabelecimento de ações preventivas ou correção das não conformidades;
- O provimento do corpo funcional capacitado, dimensionado adequadamente às necessidades do serviço considerando o porte e a complexidade do hospital;
- A garantia da assistência farmacêutica em período integral de funcionamento da instituição;
- O estabelecimento das atribuições e responsabilidades do corpo funcional;
- A promoção de treinamentos necessários e da educação permanente do corpo funcional;
- A elaboração e revisão contínua das rotinas, processos de trabalho e plano de contingência para situações emergenciais. Ressaltando-se que o Serviço de Farmácia deve estar incluso no plano de contingência do estabelecimento;
- A qualificação, a quantificação e o gerenciamento de medicamentos, órteses, próteses e materiais especiais (OPME), gases medicinais, dietas enterais e outros produtos para saúde;
- A promoção de estratégias que garantam a melhoria contínua da qualidade;
- O acompanhamento do desempenho financeiro/ orçamentário;
- A realização de análises farmacoeconômicas;
- O estabelecimento de uma política de melhoria contínua da qualidade;
- A participação em comissões e núcleos responsáveis pela formulação de políticas e procedimentos relacionados à assistência farmacêutica, tais como: Núcleo de Segurança do Paciente, Comissão de Farmácia e Terapêutica, Comissão de Controle de Infecção Relacionada à Assistência à Saúde, Comissão de Ética em Pesquisa, Equipe Multiprofissional de Terapia Nutricional, Comissão de Gerenciamento de Resíduos Sólidos de Saúde, Comissão de Avaliação de Tecnologias, Comissão de Gestão Riscos Hospitalares, Equipe Multiprofissional de Terapia Antineoplásica, dentre outras.
Desenvolvimento de Infraestrutura:
Entendido como a garantia da base material necessária à atuação eficiente do farmacêutico no serviço e ao cumprimento de sua missão e de acordo com a legislação sanitária, trabalhista e profissional, inclui, entre outros:
- A disponibilidade de equipamentos e instalações adequadas e compatíveis com o perfil e necessidade da assistência farmacêutica implantada;
- A implantação de um sistema de gestão preferencialmente informatizado;
- A disponibilidade de recursos para a informação e comunicação;
- A disponibilidade de salas para prática de atividades farmacêuticas, respeitando suas necessidades técnicas;
- A manutenção preventiva e corretiva de instalações físicas, equipamentos e móveis;
- A realização de calibração periódica de equipamentos e instrumentos de medição com registro;
- A implantação e manutenção de sistemas de arquivo;
- A disponibilidade de estrutura física adequada e compatível com o perfil e necessidade da assistência farmacêutica implantada: áreas mínimas necessárias; áreas específicas quanto a manipulação, fracionamento, reembalagem, reenvase e unitarização de doses;
- Áreas especificas para segregação de produtos vencidos, avariados e em quarentena;
- Área específica no estoque para guarda de produtos sujeitos a controle especial, dotado de trancas;
- Instalações elétricas, lógicas, telefônicas e hidrossanitárias compatíveis com a necessidade do serviço;
- Disponibilidade de mobiliário em quantidade proporcional a necessidade da assistência;
- Móveis ergonomicamente compatíveis a cada atividade a ser executada no âmbito da farmácia hospitalar;
- Móveis desprovidos de porosidades, ranhuras e fendas tendo superfícies resistente a ação de saneantes;
- Moveis adequados a necessidade e viabilidade de fluxos internos de assistência;
- Armários com trancas para armazenamento de medicamentos sujeitos a controle especial na área de dispensação ou distribuição;
- Equipamentos, utensílios e embalagens de acordo com apêndice anexo a este guia;
- Infraestrutura tecnológica: computadores, impressoras, softwares, hardwares, sistemas informatizados de dispensação, maquinário para fracionamento de doses, sistemas informatizados de manipulação e outros.
Logística Farmacêutica e Preparo de Medicamentos:
A farmácia é responsável pelo armazenamento, distribuição, dispensação e controle de todos os medicamentos, podendo também incluir outros produtos para a saúde, conforme a organização da instituição. As políticas e procedimentos que regulam essas atividades, assim como as etapas de seleção, programação e aquisição, como parte integrante da logística farmacêutica, devem ser estabelecidas com a participação da equipe multiprofissional e comissões existentes.
A implantação de um sistema racional de armazenamento, distribuição e dispensação deverá ser priorizada pelo farmacêutico e pela Instituição, de forma a buscar processos que promovam maior segurança para o paciente. As prescrições médicas devem ser analisadas tecnicamente pelo farmacêutico antes da dispensação dos medicamentos, sanando as dúvidas com o prescritor, registrando as intervenções e decisões tomadas. A análise deve ocorrer também, quando possível, em situações de emergência ou falha do sistema. Deverão ser analisados pelos farmacêuticos, minimamente: presença da assinatura e identificação do prescritor, legibilidade, nome do medicamento, dose, modo de preparo e utilização (diluição, concentração, tempo de infusão, adaptações de formas farmacêuticas), via de administração (observando o tipo de acesso venoso), posologia, incompatibilidades e interações medicamentosas.
A conferência do medicamento distribuído/dispensado deverá obedecer no mínimo à dupla checagem, contribuindo com a segurança do processo. Para as etapas da Logística Farmacêutica deverá ser garantido sistema informacional que seja adequado com o perfil da instituição, viabilizando fluxo de informações que permita o controle e a rastreabilidade em todas as etapas dos processos. O preparo, o fracionamento e a reembalagem dos medicamentos deverão ser realizados em condições ambientais, tecnológicas e de recursos humanos adequadas ao grau de complexidade da manipulação proposta, sob responsabilidade do farmacêutico, considerando as regulamentações profissionais e sanitárias vigentes.
Otimização da Terapia Medicamentosa:
A otimização da terapia medicamentosa é função precípua da farmácia, visando aumentar a efetividade da intervenção terapêutica, promovendo o uso racional de medicamentos, com o propósito de alcançar resultados definidos que melhore a qualidade de vida do paciente. Entende-se por uso racional, a utilização, em cada caso, do medicamento adequado, cuja qualidade está assegurada, na dose terapêutica ou profilática adequada, na forma farmacêutica e posologia mais convenientes ao paciente, maximizando os efeitos benéficos e minimizando a ocorrência de eventos adversos, com o menor custo possível. A fim de garantir o uso racional o farmacêutico deverá participar da formulação das políticas para uso de medicamentos da sua Instituição. A otimização da terapia medicamentosa consiste, portanto, em:
- Participar do planejamento e avaliação do plano terapêutico;
- Analisar a prescrição de medicamentos quanto aos parâmetros legais e técnicos, tais como: dose, frequência, horário, via de administração, posologia, tempo de tratamento, compatibilidade, interações medicamentosas potenciais, reações adversas, duplicidade, formas farmacêuticas adaptadas à condição clínica do paciente, entre outros aspectos relevantes;
- Realizar a conciliação de medicamentos ou reconciliação medicamentosa avaliando as prescriçõesdesde a admissão até a alta do paciente e quando o mesmo transitar por diferentes níveis de atenção;
- Realizar intervenção farmacêutica, conforme identificação dos possíveis problemas relacionados a medicamentos no processo de utilização, por meio de comunicação institucional formalizada, registrando as mesmas e as decisões tomadas;
- Investigar, acompanhar e intervir nos resultados negativos relacionados aos medicamentos e nos casos de inefetividade terapêutica;
- Selecionar os pacientes que necessitam de monitoramento permanente e implementá-lo, em especial para crianças, idosos e pacientes com baixa adesão ao tratamento, em uso de medicamentos com maior potencial de produzir efeitos adversos, de alta vigilância, de alto custo e utilizações off-label;
- Realizar o acompanhamento farmacoterapêutico do paciente quanto a efetividade e segurança do tratamento, com base no levantamento da história medicamentosa e dos dados objetivos e subjetivos, relevantes, constantes no prontuário;
- Executar a avaliação contínua da resposta terapêutica.
Farmacovigilância e Segurança do Paciente:
Farmacovigilância:
A farmacovigilância segundo a Organização Mundial de Saúde (OMS) consiste da ciência e das atividades relativas à detecção, avaliação, compreensão, prevenção de efeitos adversos ou quaisquer outros possíveis problemas relacionados a medicamentos.
Um bom serviço de gestão da segurança de medicamentos e de farmacovigilância é requisito imprescindível para a detecção precoce dos riscos associados a medicamentos e para a prevenção de reações adversas aos mesmos. Além disso, auxilia os profissionais de saúde e os pacientes a conseguirem a melhor relação benefício/risco com o uso de uma terapêutica segura e efetiva. A farmacovigilância desempenha um papel importante na tomada de decisões em farmacoterapia, nos âmbitos individual, regional, nacional e internacional. Reação adversa a medicamentos (RAM), segundo a OMS, é toda “reação nociva e indesejada que se apresenta após a administração de um medicamento, em doses utilizadas habitualmente na espécie humana, para prevenir, diagnosticar ou tratar uma doença ou para modificar alguma função biológica”. Esta definição implica uma relação de causalidade entre a administração do medicamento e a ocorrência da reação. Para estabelecer a causalidade é recomendado o uso de algoritmos. É função da farmácia no âmbito dos hospitais e dos demais serviços de saúde implantar a Farmacovigilância, abrangendo a análise de todas as questões que são de relevância para a minimização dos riscos da farmacoterapia, tais como:
- Surgimento de reação adversa a medicamento (RAM);
- Avaliação dos Eventos Adversos relacionados a medicamentos;
- Medicamentos de baixa qualidade;
- Erros de medicação;
- Notificações de perda de efetividade;
- Uso de medicamentos para indicações não aprovadas e para as quais não há base científica adequada (off lable use);
- Notificações de casos de intoxicação aguda e crônica;
- Avaliação da mortalidade relacionada a medicamentos;
- Abuso e uso indevido de medicamentos;
- Interações medicamentosas adversas com substâncias químicas, outros medicamentos e alimentos.
As notificações de RAM e de queixas técnicas constituem a principal estratégia de coleta de dados pela Agência Nacional de Vigilância Sanitária (Anvisa). A notificação sistemática de reações adversas e sua análise estatística permanente permitem gerar alertas ou “sinais” sobre o comportamento dos medicamentos na população. O êxito ou o fracasso de qualquer atividade de farmacovigilância dependem da notificação das suspeitas de reações adversas. Os objetivos específicos de farmacovigilância, segundo a Organização Pan-americana de Saúde (OPAS), no Guia de Boas Práticas de Farmacovigilância para as Américas, são:
- Zelar pelo o cuidado e pela a segurança dos pacientes no tocante ao uso de medicamentos e a todas as intervenções médicas e paramédicas;
- Melhorar a saúde pública e a segurança em relação ao uso de medicamentos;
- Detectar problemas relacionados com o uso de medicamentos e comunicar quaisquer achados de maneira oportuna;
- Contribuir para a avaliação dos benefícios, danos, efetividade e riscos dos medicamentos, permitindo a prevenção de danos e maximizando os benefícios;
- Fomentar o uso seguro, racional e mais eficaz dos medicamentos (inclusive no tocante a relação custoefetividade)
- Promover a compreensão, educação e capacitação clínica em farmacovigilância e sua comunicação efetiva ao público.
Segurança do Paciente:
A Segurança do Paciente é um componente essencial da qualidade do cuidado e tem adquirido, em todo o mundo, importância cada vez maior para os pacientes e suas famílias, para os gestores e profissionais de saúde, no sentido de oferecer uma assistência segura. A Organização Mundial da Saúde (OMS), em 2004, demonstrando preocupação com a situação relativa aos dados que revelavam os danos sofridos pelos pacientes, criou a World Alliance for Patient Safety. Os objetivos desse programa, (que passou a chamarse Patient Safety Program) eram, entre outros, organizar os conceitos e as definições sobre segurança do paciente e propor medidas para reduzir os riscos e mitigar os eventos adversos. Dentre elas, a Classificação Internacional de Segurança do Paciente (International Classification for Patient Safety – ICPS) que definiu os conceitos-chaves em Segurança do Paciente:
- Segurança do paciente: Reduzir a um mínimo aceitável, o risco de dano desnecessário associado ao cuidado de saúde.
- Dano: Comprometimento da estrutura ou função do corpo e/ou qualquer efeito dele oriundo, incluindo-se doenças, lesão, sofrimento, morte, incapacidade ou disfunção, podendo, assim, ser físico, social ou psicológico;
- Risco: Probabilidade de um incidente ocorrer.
- Incidente: Evento ou circunstância que poderia ter resultado, ou resultou, em dano desnecessário ao paciente.
- Circunstância Notificável: Incidente com potencial dano ou lesão.
- Near miss ou Quase-Falha: Incidente que não atingiu o paciente.
- Incidente sem lesão: Incidente que atingiu o paciente, mas não causou dano.
- Evento Adverso: Incidente que resulta em dano ao paciente.
Duas questões motivaram a OMS a eleger os protocolos de segurança do paciente como estratégia de implementação de medidas que reduzissem os riscos para os pacientes: o pouco investimento necessário para a sua implantação e a magnitude dos erros e eventos adversos decorrentes da falta deles. Os protocolos Básicos de Segurança do Paciente, tem por característica:
- Serem Protocolos Sistêmicos e Gerenciados;
- Promoverem a Melhoria da Comunicação;
- Constituírem instrumentos para edificação de uma prática assistencial segura;
- Oportunizarem a vivência do trabalho em equipes e o
- Gerenciamento de riscos.
A Portaria GM/MS Nº 1.377, de 9 de julho de 2013 e a Portaria Nº 2.095, de 24 de setembro de 2013 aprovam os seis protocolos básicos de segurança do paciente do Minstério da Saúde que devem ser implementados em todos os estabelecimentos de saúde do Brasil, são eles:
- Identificar corretamente o paciente;
- Melhorar a comunicação entre profissionais de saúde;
- Melhorar a segurança na prescrição, no uso e na administração de medicamentos;
- Assegurar cirurgia em local de intervenção, procedimento e pacientes corretos;
- Higienizar mãos para evitar infecções e 6. Reduzir o risco de quedas e de úlceras por pressão.
A RDC/Anvisa Nº 36/2013 institui ações para a segurança do paciente em serviços de saúde, regulamenta e coloca pontos básicos para a segurança do paciente como Núcleos de Segurança do Paciente (NSP), a obrigatoriedade da Notificação dos Eventos Adversos e a elaboração do Plano de Segurança do Paciente. Os NSP devem promover a prevenção, controle e mitigação de incidentes, além da integração dos setores, promover a articulação dos processos de trabalho e das informações que impactam nos riscos ao paciente. O NSP tem papel fundamental no incremento de qualidade e segurança nos serviços de saúde.
A farmácia é responsável pela implantação do Protocolo de Segurança na Prescrição, Uso e Administração de Medicamentos, disponibilizado pelo Ministério da Saúde como parte integrante do Programa Nacional de Segurança do Paciente, visando promover práticas seguras no uso de medicamentos. Como descrito no relatório da Organização Mundial da Saúde (OMS), Aliança Mundial para a Segurança do Paciente, dentre os principais requisitos dos programas para melhorar a segurança dos pacientes estão a habilidade e a capacidade de reunir as informações mais completas sobre reações adversas e erros de medicação, de modo que tais programas sirvam como fonte de conhecimento e base para futuras ações preventivas.
Padrões Mínimos para Atuação Farmacêutica na Farmacovigilância e Segurança do Paciente:
- Detectar, avaliar e notificar as Reações Adversas a Medicamentos;
- Acompanhar os pacientes que apresentem RAM, ajudando à equipe no manejo da mesma;
- Usar algoritmo de causalidade na análise de RAM;
- Implementar barreiras que evitem os erros de medicação;
- Participar da elaboração de formulários e fichas de notificação de RAM;
- Sensibilizar e capacitar os profissionais de saúde para a importância da Farmacovigilância;
- Fazer interface com Centros de Informação de Medicamentos e Programas de Seguimento Farmacoterapêutico;
- Avaliar as interações medicamento-medicamento e medicamento-alimento;
- Avaliar os casos de inefetividade terapêutica;
- Participar do Núcleo de Segurança do Paciente;
- Implementar o protocolo de Segurança na Prescrição, Uso e Administração de Medicamentos em consonância com o Programa Nacional de Segurança do Paciente;
- Realizar atividades educativas relacionadas ao controle da infecção relacionada à assistência à saúde dirigidas aos profissionais envolvidos na manipulação de pacientes.
- Avaliar e notificar Queixas Técnicas: perda de efetividade dos medicamentos por desvio de qualidade, inadequação de informações em rótulos, bulas e embalagens, alterações organolépticas, alterações químicas, físicas, físico-químicas e microbiológicas.
Informações sobre Medicamentos e Produtos para Saúde:
A farmácia é responsável por prover à equipe de saúde, estudantes e pacientes, familiares, cuidadores e sociedade informações técnico-científicas adequadas sobre eficácia, segurança, qualidade e custos dos medicamentos e produtos para saúde. Para tanto, devem estar disponíveis, fontes adequadas de informações primárias, secundárias e terciárias, isentas e atualizadas, possibilitando à equipe da farmácia acesso a referências idôneas sobre: farmacoterapia, farmacotécnica, controle de qualidade, custos e legislação entre outros. É de relevância a participação do farmacêutico no suporte de informações às comissões multiprofissionais institucionais.
Nestas comissões o farmacêutico deverá primar pela utilização de informações baseadas em evidências. As informações científicas prestadas e intervenções farmacêuticas realizadas devem ser registradas e documentadas. Além das informações demandadas (informações passivas), a farmácia deve prover informações ativas, por meio da elaboração de guias, boletins e educação permanente, entre outros, sendo necessário dispor minimamente de acesso à internet, em especial aos centros formais de informações toxicológicas e de medicamentos.
Ensino, Educação Permanente e Pesquisa:
A farmácia deverá promover, participar e apoiar ações de educação permanente, ensino e pesquisa nas suas diversas atividades administrativas, técnicas e clínicas, com a participação de farmacêuticos, demais profissionais e estudantes. Estas ações deverão ser consoantes aos objetivos e recursos humanos, estruturais e financeiros do serviço e do sistema de saúde, e produzir informações e conhecimentos que possam aperfeiçoar a organização dos serviços, práticas e processos de utilização de medicamentos e demais produtos para a saúde. Em consonância com a Lei 8.080/90, as Políticas de Assistência Farmacêutica, as Resoluções do Conselho Federal de Farmácia, as diretrizes da Política Nacional de Educação Permanente e políticas das Secretarias de Gestão do Trabalho e da Educação na Saúde (SGTES) do Ministério da Saúde, a formação, capacitação e qualificação dos recursos humanos deverão ser contínuas, em quantidade e qualidade suficientes para o correto desenvolvimento da assistência farmacêutica.
São pertinentes:
- Atividades e processos de ensino e pesquisa relacionados a programas de graduação, capacitação técnico-profissional, treinamentos em serviço, visitas técnicas, estágios curriculares e extracurriculares, pós-graduação lato e stricto sensu, inclusive as residências em área da saúde;
- Garantir ações de preceptoria e tutoria no desenvolvimento de habilidades e competências para assistência farmacêutica;
- Atividades e processos voltados para a capacitação da equipe do serviço, garantindo a atualização da equipe técnica no estado da arte e da legislação vigente;
- Participação junto a equipe multiprofissional de saúde atuando no cuidado direto ao paciente, a fim de promover o uso racional de medicamentos, produtos e tecnologias em saúde, redefinindo sua prática a partir das necessidades dos pacientes, família, cuidadores e sociedade centrada na integralidade do cuidado;
- Apoio às comissões técnicas multiprofissionais de âmbito hospitalar;
- Atividades de educação em saúde, inclusive aquelas voltadas para a população usuária;
- Quaisquer outras atividades de ensino, educação permanente e pesquisa que contribuam para a melhoria da qualidade da assistência farmacêutica.
Todas estas atividades deverão basear-se nas recomendações elencadas pelas diretrizes curriculares para o ensino de graduação em Farmácia, e as recomendações dos Conselhos Profissionais, da Sarah e demais associações de classe. A farmácia pode, ainda, promover, participar e apoiar pesquisas inseridas em seu âmbito de atuação, visando à produção de informações que subsidiem o aprimoramento das práticas, o uso racional de medicamentos, produtos e tecnologias para saúde no ambiente hospitalar, clínicas e estabelecimentos congêneres, sua estrutura e organização, contribuindo assim com a melhoria da qualidade da assistência prestada aos pacientes. O farmacêutico deve participar ativamente da Comissão de Ética em Pesquisa que estabelece as normas e políticas de investigação científica da instituição, atendendo às resoluções CNS/MS 466/12 e complementares, aprovadas pela Comissão Nacional de Ética em Pesquisa (CONEP). São relevantes para a farmácia os estudos clínicos, farmacoepidemiológicos, farmacoeconômicos, de desenvolvimento e de avaliação de produtos e processos que subsidiem:
- A formação e revisão de políticas institucionais de medicamentos e de saúde;
- O aprimoramento da farmacoterapia e o uso racional de medicamentos e demais produtos para saúde;
- O desenvolvimento de produtos e adequação de formas farmacêuticas;
- O desenvolvimento de indicadores de qualidade dos serviços;
- A otimização dos processos de gestão;
- A monitorização de riscos e biossegurança;
- A monitorização de eventos adversos, erros de medicação e quaisquer outros problemas relacionados ao ciclo de utilização de medicamentos e demais produtos para a saúde;
- Os ensaios pré-clínicos e clínicos aprovados pelo Comitê de Ética em Pesquisa;
- Outros estudos que contribuam com a qualidade da assistência farmacêutica.
As atividades de ensino, educação permanente e pesquisa devem buscar atender as necessidades da sociedade por ela assistida e da população em geral, favorecendo a harmonização entre as políticas oriundas das áreas de educação e de saúde, levando à formação de profissionais com perfil e competências compatíveis com estas necessidades.
3 A Farmácia na Estrutura Organizacional Hospitalar:
A Farmácia Hospitalar e dos demais serviços de saúde é caracterizada como uma unidade clínica e administrativa devendo ser contemplada no organograma, com gestão autônoma e independente, preservando os interesses da instituição.
4 Parâmetros Mínimos para o Funcionamento de Farmácia Hospitalar e de Serviços de Saúde:
Parâmetros Mínimos para Ambientes:
A Farmácia Hospitalar e dos demais serviços de saúde deve ser localizada em área que facilite a provisão de serviços a pacientes e às unidades hospitalares, devendo contar com recursos de comunicação e transporte eficientes. Para o funcionamento de uma unidade de Farmácia Hospitalar devem existir, no mínimo, os seguintes ambientes:
- Área para administração;
- Área para armazenamento;
- Área de dispensação;
- Área para atendimento farmacêutico
Havendo outros tipos de atividades (manipulação magistral e oficinal, manipulação de desinfetantes, fracionamento, produção de kits, manipulação de antineoplásicos, nutrição parenteral e de outras misturas intravenosas; manipulação de radiofármacos, controle de qualidade, serviço de informação e outras) deverão existir ambientes específicos para cada uma destas atividades, atendendo a legislação pertinente. Recomenda-se que a gerência da farmácia conte com ambiente privativo, suporte administrativo e que haja recursos para as atividades de informação sobre medicamentos e produtos para saúde e de farmacovigilância. Em hospitais onde exista dispensação ambulatorial de medicamentos é recomendável que haja uma área específica para esta finalidade, com a instalação, também, de um consultório farmacêutico. Cabe destacar que as salas de manipulação de nutrição parenteral, medicamentos estéreis, medicamentos citotóxicos e radiofármacos, devem ser de uso exclusivo para o preparo desses medicamentos, sendo vedado a manipulação de outras substâncias, conforme legislação específica.
NOTAS:
- A. Os sanitários não devem ter comunicação direta com as áreas de manipulação e armazenamento;
- B. As salas de descanso e refeitório devem ser separadas dos demais ambientes.
- C. Manipulação de NPT (Portaria 272/1998/MS republicada em 1999): A sala destinada à manipulação de NP deve ser independente e exclusiva, dotada de filtros de ar para retenção de partículas e microrganismos, garantindo os graus recomendados (área limpa grau A ou B - classe 100 ou sob fluxo laminar em área grau C - classe 10.000) e possuir pressão positiva; A entrada na área de manipulação deve ser feita exclusivamente através de antecâmara (vestiário de barreira). Todas as superfícies da área de manipulação devem ser revestidas de material resistente aos agentes sanitizantes, serem lisas e impermeáveis, possuindo cantos arredondados. Os vestiários devem ser sob a forma de câmaras fechadas, preferencialmente com dois ambientes para mudança de roupa. Devem ser ventilados, com ar filtrado com pressão inferior à da área de manipulação e superior à área externa. As portas das câmaras devem possuir um sistema de travas e de alerta visual e/ou auditivo para evitar a sua abertura simultânea. Lavatórios devem possuir torneiras ou comandos do tipo que dispensem o contato das mãos para o fechamento da água. Junto ao lavatório deve existir provisão de sabão líquido ou antisséptico e recurso para secagem das mãos. A área de armazenamento deve ter capacidade suficiente para assegurar a estocagem ordenada das diversas categorias de produtos farmacêuticos, correlatos e materiais de embalagem. Quando são exigidas condições especiais de armazenamento, quanto à temperatura e umidade, tais condições devem ser providenciadas e monitoradas sistematicamente, mantendo-se os seus registros. Deve ser providenciada área segregada para estocagem de produtos farmacêuticos, correlatos, materiais de embalagem e NP reprovados, recolhidos ou devolvidos (quarentena).
- D. Manipulação de Antineoplásicos (RDC nº 220/2004/ANVISA e RDC nº 67/2007/ANVISA): A infraestrutura física deve atender aos requisitos contidos na RDC/ANVISA nº 50, de 21/02/2002, suas atualizações, ou outro instrumento legal que venha substituí-la. Área destinada a paramentação: provida de lavatório para higienização das mãos. Sala exclusiva para preparação de medicamentos para Terapia Antineoplásica, com área mínima de 5 (cinco) m2 por cabine de segurança biológica. Cabine de Segurança Biológica (CSB) Classe II B2 que deve ser instalada seguindo as orientações contidas na RDC/ANVISA n.°50, de 21/02/2002. Área de armazenamento exclusiva para estocagem de medicamentos específicos da TA. Todos os equipamentos devem ser submetidos à manutenção preventiva e corretiva, de acordo com um programa formal, obedecendo às especificações do manual do fabricante.
- E. Manipulação de medicamentos (RDC 67/2007/ANVISA): a) sala de limpeza, higienização e esterilização; b) sala ou local de pesagem;c) sala de manipulação e envase exclusiva; d) área para revisão; e) área para quarentena, rotulagem e embalagem;
- F. sala de paramentação específica (antecâmara). Nas salas de pesagem, manipulação e envase, todas as superfícies devem ser revestidas de material resistente aos agentes sanitizantes, lisas e impermeáveis para evitar acúmulo de partículas e microrganismos, possuindo cantos arredondados. As salas de pesagem, manipulação e envase devem ser projetadas de modo a evitar superfícies de difícil limpeza e não podem ser usadas portas corrediças. Os tetos rebaixados devem ser completamente vedados para evitar a contaminação proveniente do espaço entre o teto original e o teto de rebaixamento. As tubulações instaladas nas salas de pesagem, manipulação e envase devem ser embutidas na parede. Na sala de pesagem, e sala de manipulação e envase não é permitido o uso de pia e ralo, mesmo sifonados. O acesso às salas de limpeza, higienização e esterilização; pesagem; manipulação e envase deve ser realizado por meio de antecâmara. Sala de limpeza, higienização e esterilização: deve ser separada e possuir classificação ISO 8 (100.000 partículas/ pé cúbico ar). A sala deve ser contígua à área de manipulação e dotada de passagem de dupla porta para a entrada de material em condição de segurança. Deve dispor de meios e equipamentos para limpeza e esterilização dos materiais antes de sua entrada na sala de manipulação. Sala de pesagem: deve possuir Classe ISO 7 (10.000 partículas/ pé cúbico de ar) para garantir baixa contagem microbiana e de partículas. Sala de manipulação e envase. Deve ser independente e exclusiva, dotada de filtros de ar para retenção de partículas e microrganismos, garantindo os níveis recomendados - Classe ISO 5 (100 partículas/ pé cúbico de ar) ou sob fluxo laminar, Classe ISO 5 (100 partículas/ pé cúbico de ar), em área Classe ISO 7 e possuir pressão positiva em relação às salas adjacentes. Sala de Paramentação (antecâmara); deve possuir câmaras fechadas, preferencialmente com dois ambientes (barreira sujo/limpo) para troca de roupa. As portas de acesso à sala de paramentação e salas classificadas devem possuir dispositivos de segurança que impeçam a abertura simultânea das mesmas. Deve ser ventilada, com ar filtrado, com pressão inferior à da sala de manipulação e superior à área externa. O lavatório deve possuir torneira ou comando que dispense o contato das mãos para o fechamento.
PARÂMETROS MÍNIMOS PARA EQUIPAMENTOS E UTENSÍLIOS:
Como apoio às atividades operacionais da Farmácia, de acordo com os serviços prestados, deverá ser observado o disposto na legislação sanitária, ambiental e normas de qualidade vigentes. Todos os equipamentos deverão constar do PMOC – Plano de Manutenção Operação e Controle, disposto na portaria MS 3.523/98, sendo efetuada a manutenção corretiva e preventiva conforme planejamento. Os equipamentos de proteção coletiva e individual (EPC e EPI) deverão seguir o estabelecido nas normas trabalhistas, em especial no Programa de Prevenção e Risco de Acidentes - PPRA e Programa Médico de Saúde Ocupacional – PCMSO. O registro da entrega e do uso de EPI deverá ser mantido bem como a sua utilização estimulada. Equipamentos e utensílios deverão seguir as normas do INMETRO, ficando evidenciada as suas aferição, calibração e certificações, quando aplicável.
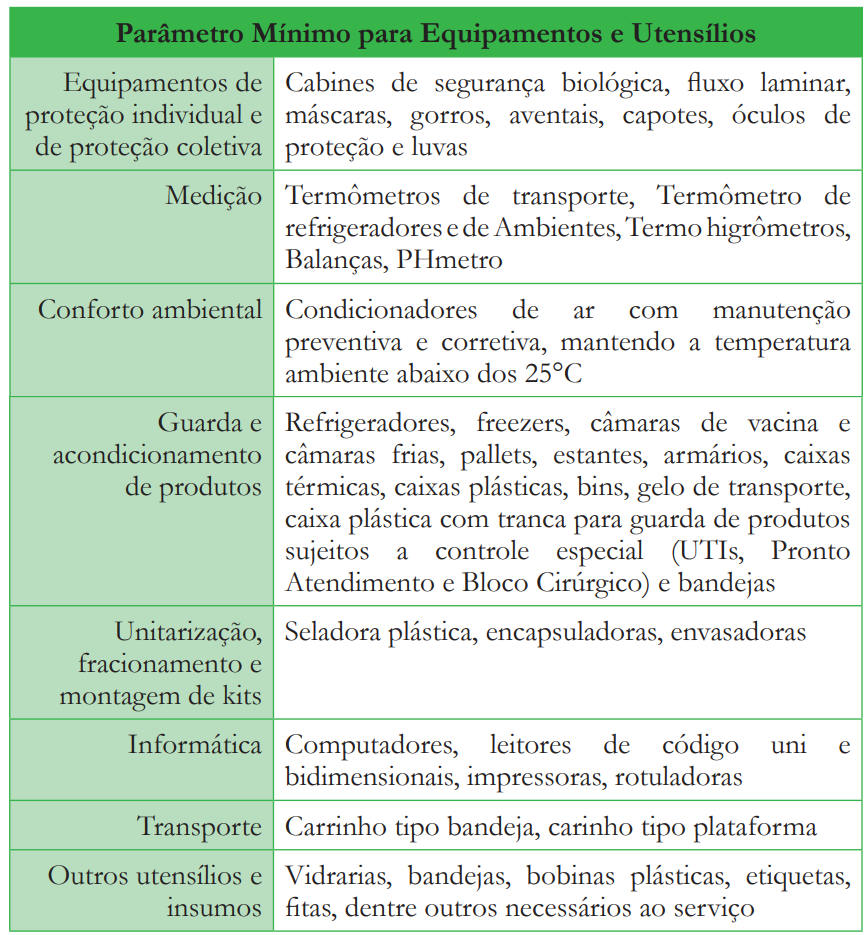
5 Parâmetros Mínimos para Recursos Humanos:
A unidade de Farmácia Hospitalar e de serviços de saúde deve contar com farmacêuticos e auxiliares em número adequado às atividades realizadas, de forma a proporcionar o desenvolvimento de processos seguros e sem sobrecarga ocupacional, respeitando o limite de carga-horária semanal legalmente estabelecida e a legislação vigente, em especial a Lei 13.021/2014, no tocante a presença de farmacêutico durante todo o horário de funcionamento. O número de farmacêuticos e de auxiliares dependerá das atividades desenvolvidas, da complexidade do cuidado, do número de leitos, do grau de informatização e mecanização da unidade, devendo minimamente atender as recomendações citadas na tabela abaixo, com dedicação exclusiva à atividade vinculada.
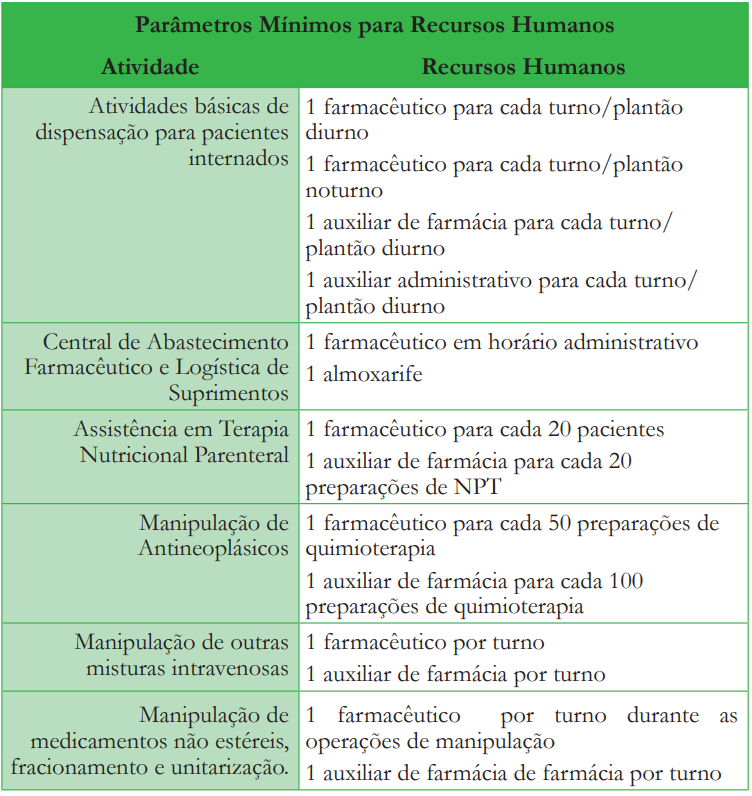
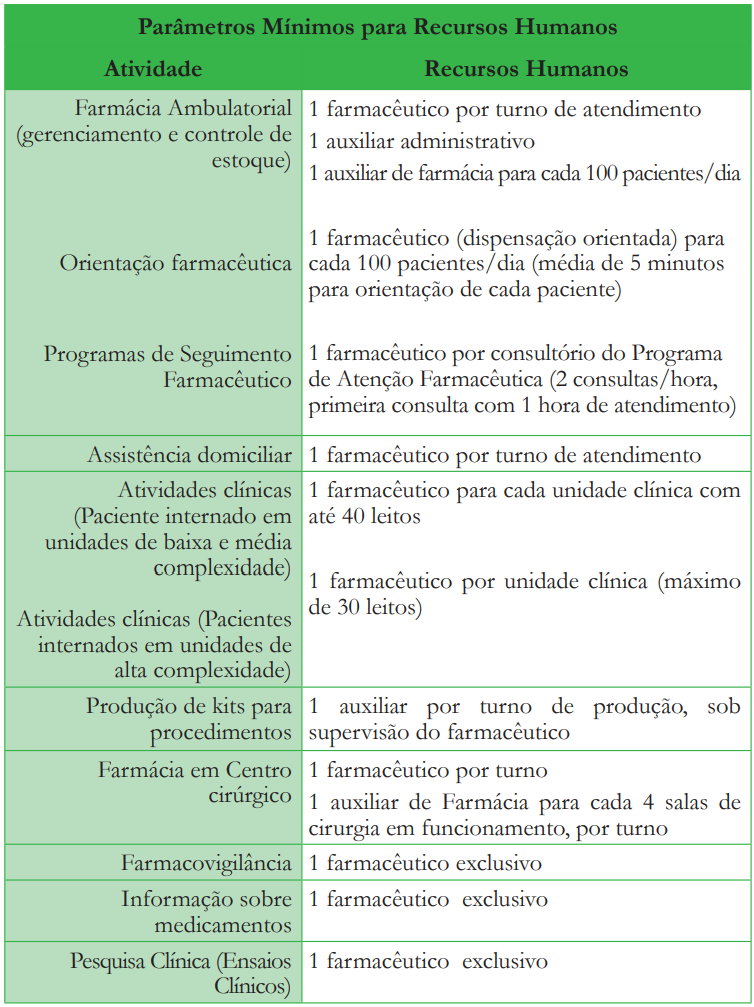
Segundo o Artigo 6º da Lei 13.021/2014, as Farmácias de qualquer natureza necessitam ter farmacêutico em todo o horário de funcionamento a fim de obter autorização e licenciamento para o seu pleno funcionamento. O Artigo 8º e seu parágrafo único, da Lei supracitada, ressalta ainda que as farmácias privativas de hospitais e estabelecimentos de saúde similares, destinam-se a atender exclusivamente seus usuários, estando igualmente sujeitas às mesmas exigências legais previstas para as farmácias não privativas, no que concerne à direção e desempenho técnico dos farmacêuticos, bem como ao registro no Conselho Regional de Farmácia.
Ressaltamos que a composição do quadro de funcionários das Farmácias Hospitalares e dos demais Serviços de Saúde deverão se basear nos Parâmetros Mínimos para Recursos Humanos considerando o porte, as atividades desempenhadas e a complexidade de cada estabelecimento. As instituições de saúde devem firmar compromisso com seus usuários, de modo a viabilizar recursos humanos suficientes para atingir as metas do Ministério da Saúde e da Organização Mundial de Saúde, conforme as seguintes prioridades:
- Segurança do Paciente;
- Qualidade da assistência;
- Efetividade da terapia medicamentosa;
- Uso racional de medicamentos e produtos para saúde;
- Controle de Infecção;
- Cumprimento da Legislação Sanitária vigente.
6 Recomendações Além dos Padrões Mínimos:
Esse documento, conforme o próprio nome indica, se constitui num referencial para consolidação do desenvolvimento das atividades da Farmácia de hospitais, de clínicas e estabelecimentos congêneres. Os farmacêuticos desses estabelecimentos deverão implementar em seus serviços, ações que resultem em melhores condições técnicas e de trabalho, de forma a alcançar objetivos além dos parâmetros recomendados como “padrões mínimos”, refinando seus processos e proporcionando ambientes mais seguros para o paciente.