Emergências médicas em odontologia
Noções Básicas em Urgência e Emergência na Odontologia
1 Procedimentos gerais:
Como rotina diária, os profissionais envolvidos no atendimento odontológico deverão verificar e, se necessário, atualizar a anamnese existente no Prontuário Eletrônico.
No caso de intercorrência durante o atendimento, o Cirurgião-dentista deverá acionar o Enfermeiro mais próximo de sua clínica para juntos controlarem os sinais vitais e tomarem as atitudes necessárias para manutenção da vida.
Compete a cada clínica manter um estoque mínimo de medicamentos de emergência, assim como as condições de uso das ampolas de oxigênio e dos aparelhos de verificação de PA, além do adestramento de sua equipe clínica.
Em caso de necessidade, o CD poderá solicitar auxílio de outros colegas.
O contato para solicitar a remoção do usuário será determinado pelo profissional que, no momento, estiver prestando o atendimento de emergência, da seguinte maneira:
1- durante o expediente - H.C.M.
2- após o expediente - Hosp. do Arsenal
3- em casos mais simples, poderá ser utilizada a viatura de bordo.
Caso haja urgência no atendimento médico, os profissionais lotados na DSM poderão ser acionados, pelo oficial de serviço da OCM, que fará o contato através do telefone celular.
Ao iniciar qualquer atendimento de emergência, não retirar o usuário da cadeira. A cadeira oferece condições de atendimento até que o usuário possa ser removido com mais segurança, exceto se houver necessidade de reanimação cardiopulmonar.
Caso haja queda da própria altura, em um primeiro momento, o usuário deverá ser atendido no chão (trauma cervical). Não tentar levantar o paciente, principalmente sem ajuda ou utilização dos aparatos de segurança.
O material constante da lista de emergência, que ficará na sala de atendimento de emergência, não deverá ser retirado, salvo nos casos de extrema necessidade, devendo ser reposto a cada uso. O EF que utilizar a sala deverá mantê-la arrumada e notificar ao encarregado o material utilizado.
Os atendimentos de emergência deverão ser anotados em livro próprio, onde constarão o nome, o NIP, a ocorrência, o procedimento realizado e o destino do usuário, se possível, com o desfecho do caso.

Em resumo, o presente manual visa a orientar os profissionais envolvidos no atendimento Odontológico quanto aos procedimentos em caso de emergências médicas.
2 Lipotímia
Porque ocorre:
Por hipoperfusão sanguínea ou de O2 do cérebro. Em Odontologia, pode ser originária do estado de estresse emocional que o paciente vivencia; uma reação neurogênica. Reação vasovagal, sem perda da consciência.
Como se manifesta:
Dilatação das pupilas; náusea; palidez; pés e mãos frios; pulso fraco e fino; queda da pressão arterial; sudorese fria.
Como proceder:
• colocar o paciente deitado de costas (posição supina) e com os pés um pouco mais altos do que a cabeça (10 a 15 graus), que deve ficar na mesma altura do tórax – evitar Trendelenburg; se a paciente estiver grávida, colocá-la em decúbito lateral, sobre o lado D, fazendo um apoio no lado E com um cobertor ou travesseiro;
• afrouxar as vestes;
• manter livres as vias aéreas (proporcionar a passagem de ar, elevando a cabeça para trás e o mento para cima – hiperextensão cervical);
• verificar a respiração, pulso e pressão arterial (sinais vitais);
• administrar oxigênio (3 a 4 l/min), e
• tranquilizar o paciente.

3 Desmaio (síncope)
Porque ocorre:
Por hipoperfusão sanguínea ou de O2 do cérebro. Em Odontologia, pode ser originária do estado de estresse emocional que o paciente vivencia; uma reação neurogênica. Reação vasovagal, sem perda da consciência.
Como se manifesta:
Sintomas semelhantes aos da lipotímia, agravados pela perda da consciência.
Como proceder:
• colocar o paciente deitado de costas (posição supina) e com os pés um pouco mais altos do que a cabeça (10 a 15 graus), que deve ficar na mesma altura do tórax – evitar Trendelenburg;
• afrouxar as vestes;
• manter livres as vias aéreas (proporcionar a passagem de ar, elevando a cabeça para trás e o mento para cima – hiperextensão cervical);
• verificar a respiração, pulso e pressão arterial;
• administrar oxigênio (3 a 4 l/min), e
• tranquilizar o paciente.
Observação: caso a recuperação não seja imediata, solicitar socorro médico, monitorando os sinais vitais e administrando oxigênio (3 a 4 l/min).

4 Hipotensão postural (hipotensão ortostática)
Porque ocorre:
Queda da pressão arterial sistólica de 20mmHg ou mais, quando o paciente passa da posição supina para a posição em pé. Geralmente, trata-se de uma reação neurogênica do paciente, podendo ser também uma reação adversa a alguns medicamentos de que o paciente faça uso (como, p. ex., anti-hipertensivos, especialmente, os diuréticos e bloqueadores dos canais de cálcio; psicoterápicos; opióides; anti-histamínicos e L-dopa, usado no tratamento de mal de Parkinson); raramente, associada à ansiedade ou ao medo.
Como se manifesta:
Sintomas semelhantes aos da lipotímia, podendo evoluir com perda da consciência.
Como proceder:
• colocar o paciente deitado de costas (posição supina) e com os pés um pouco mais altos do que a cabeça (10 a 15 graus), que deve ficar na mesma altura do tórax – evitar Trendelenburg;
• manter livres as vias aéreas;
• administrar oxigênio, se necessário;
• monitorar os sinais vitais;
• acalmar o paciente (falando: “ Tenha calma! Eu vou ajudá-lo.”);
• o paciente melhorando, levantar lentamente a cadeira, em etapas, e fazer com que permaneça sentado por alguns minutos antes de sair da cadeira.

5 Hiperventilação:
Porque ocorre:
Quase sempre, por ansiedade do paciente, mas pode haver causas orgânicas, como dor, acidose metabólica, intoxicação medicamentosa, hipercapnia, cirrose e desordens do SNC. O paciente respirando mais profundamente e/ou com maior frequência faz uma alcalose respiratória por aumento da troca gasosa nos pulmões, resultando no aumento da expiração de CO2 e, consequentemente, hipocapnia.
Como se manifesta:
Confusão mental; conversa desconexa; mal-estar; respiração ofegante (rápida e profunda); tontura; vista escura. Pode haver dor no peito, formigamento ou agulhadas nos membros e espasmos e rigidez das mãos.
Como proceder:
• colocar o paciente sentado, ligeiramente reclinado;
• acalmar o paciente;
• fazer o paciente respirar o seu próprio ar expirado, colocando um saco de papel no rosto, ou com as mãos em forma de concha, cobrindo a boca e o nariz do paciente;
• não administrar oxigênio;
• caso persistam os sintomas, um sedativo deve ser administrado (p. ex., Diazepam 10 mg IM ).

6 Crise asmática:
Porque ocorre:
Por constrição dos brônquios, devido à contração da musculatura desencadeada frequentemente por uma irritação dos pulmões.
Como se manifesta:
Ansiedade; cianose; falta de ar (o paciente tem dificuldade para expirar); respiração com sibilos.
Como proceder:
• colocar o paciente sentado confortavelmente, podendo incluir apoio dos braços para frente;
• acalmar o paciente;
• administrar oxigênio (5 a 7 l/min);
• pedir ao paciente que auto-administre o broncodilatador em aerossol de seu próprio uso. Caso, por algum motivo, isto não seja possível, insufle 5 aplicações de Aerolin (Salbutamol apresentação em “spray” de 100 mcg/dose) num saco de papel, adapte-o na boca/nariz e peça para que o paciente inspire;
• em casos mais graves, onde não houver regressão do episódio, administrar adrenalina 0,3 ml de uma diluição de 1:1.000 por via SC), e providenciar auxílio médico.

7 Superdosagem anestésica (reação tóxica)
Porque ocorre:
Por excesso de dosagem ou, mais frequentemente, por injeção intravascular acidental.
Como se manifesta:
Através de excitação inicial, seguida por depressão do sistema nervoso central.
sinais de estimulação:
Ansiedade; apreensão; convulsões; hipertensão; inquietação; pulso rápido; respiração rápida; tremores.
sinais de depressão:
Confusão mental; pulso fraco; queda de pressão; respiração lenta (queda da FR); sonolência; tonteira; visão turva; dormência da língua e tecidos periorais. Pode haver perda de consciência.
Como proceder:
• suspender a anestesia;
• colocar o paciente em posição confortável (semi-reclinada), se consciente; ou deitado de costas (posição supina) com os pés um pouco mais altos que a cabeça, que deve ficar na mesma altura do tórax, em caso de convulsões ou perda de consciência;
• manter livres as vias aéreas;
• administrar oxigênio;
• monitorar os sinais vitais;
• administrar anticonvulsivante, se necessário (preferencialmente, um sedativo do tipo benzodiazepínico, como Diazepam 10mg IM ou Midazolan, ou um anticonvulsivante tipo Depakene), e providenciar auxílio médico;
• em caso de perda de consciência, considerar possibilidade de intubação orotraqueal.
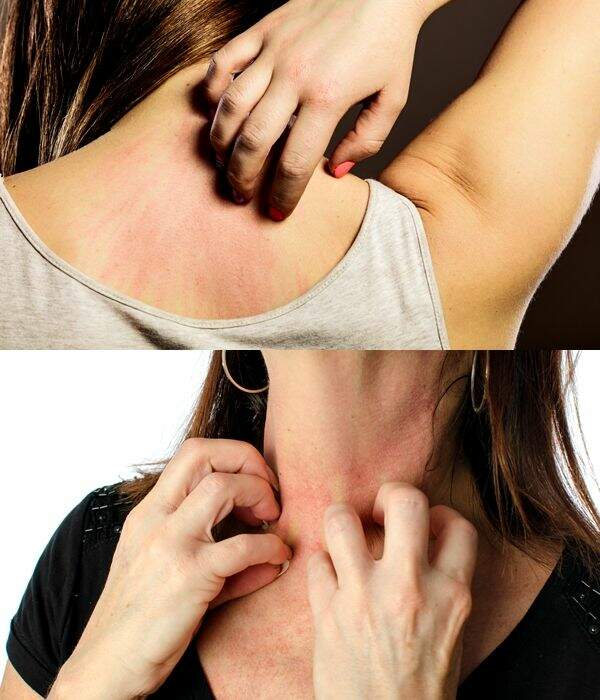
8 Alergia ao medicamento (reações cutâneas imediatas):
Porque ocorre:
Por sensibilidade individual ao medicamento utilizado.
Como se manifesta:
Prurido (coceira); urticária (erupção avermelhada na face, pescoço, braços e mãos).
Como proceder:
• suspender a medicação e encerrar o procedimento odontológico;
• posicionar o paciente confortavelmente;
• avaliar a respiração e as frequências cardíaca e respiratória;
• administrar anti-histamínico – Prometazina (Fenergan) IM 01 ampola 2 ml com 50 mg;
• manter o paciente sob observação constante, durante 20 a 30 minutos, monitorando os sinais vitais (frequências cardíaca, respiratória e pressão arterial);
• caso o quadro estabilize, sem sinais de envolvimento respiratório e cardiovascular, prescrever um anti-histamínico oral – Prometazina (Fenergan 25 mg) ou Loratadina (Claritin 10 mg), sendo 1 comprimido ao dia, até a remissão do quadro (geralmente, 2 a 3 dias);
• não liberar o paciente sem acompanhante;
• havendo sinais de dificuldade respiratória, além dos 3 primeiros passos:
• providenciar auxílio médico;
• administrar oxigênio;
• não havendo melhora do quadro, administrar adrenalina 1:1.000 – 0,3 ml via SC;
• monitorar as respostas cardiovasculares (freqüência cardíaca e pressão arterial), pois de acordo com a evolução do quadro, o mesmo volume da solução de adrenalina pode ser repetido a cada 15 a 30 minutos, quando já deve ter chegado o socorro médico;
• cessados os sintomas respiratórios e/ou cardiovasculares da reação alérgica, administrar 1 ampola de Prometazina (Fenergan 50 mg), por via IM;
• na maioria desses casos, o paciente deve necessitar de hospitalização.
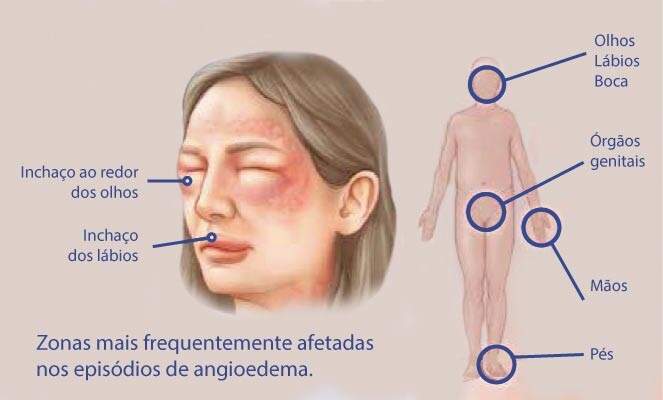
9 Edema angioneurótico (angioedema):
Porque ocorre:
Por sensibilidade individual ao medicamento utilizado.
Como se manifesta:
Cianose; prurido (coceira); inchaço nos lábios, pálpebras, bochechas, faringe e laringe; respiração barulhenta; urticária.
Como proceder:
• suspender a medicação;
• administrar anti-histamínico – Prometazina (Fenergan) SC, IM ou EV – 01ampola 2ml com 50mg, nos casos em que não há sinais de dificuldade respiratória;
• nos casos em que há dificuldade respiratória, providenciar auxílio médico;
• instituir as medidas de suporte básico de vida;
• administrar adrenalina 1:1.000 – 0,3 ml via SC, repetindo a dose a cada 15 a 30 minutos, se necessário;
• oxigenar o paciente – 5 a 6 l/min;
• quando o paciente voltar a respirar de forma adequada, administrar corticosteróide injetável (01 ampola de dexametasona 2,5ml com 2 mg/ml ou hidrocortisona 1 frasco ampola com 100 mg) e Prometazina (Fenergan) 01 ampola 2ml com 50 mg, por via IM ou IV.
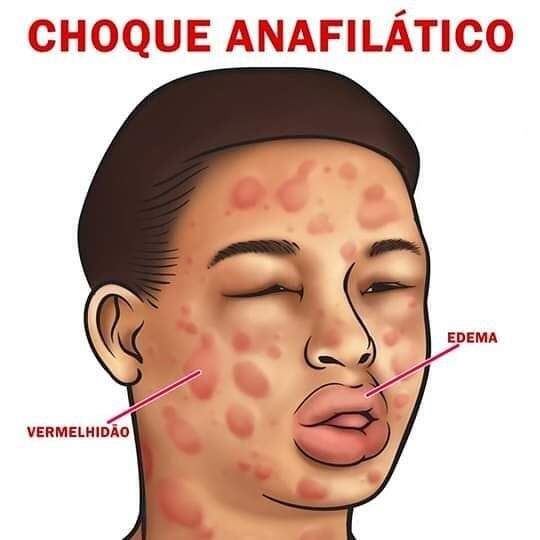
10 Choque anafilático:
Porque ocorre:
Por reação de hipersensibilidade do paciente ao medicamento.
Como se manifesta:
Sinais de alergia, como urticária, eritema (vermelhidão na face), prurido; cianose; perda da consciência; parada progressiva respiratória e cardíaca; queda repentina da pressão sanguínea; respiração difícil e barulhenta; tosse.
Como proceder:
• colocar o paciente deitado de costas (posição supina) em superfície dura;
• manter livres as vias aéreas e instituir as medidas de suporte básico de vida;
• providenciar auxílio médico;
• administrar adrenalina 1:1.000 – 0,3 ml via IM, repetindo a dose a cada 5 a 10 minutos, se necessário;
• administrar oxigênio (5 a 6 l/min);
• monitorar os sinais vitais;
• com o paciente estável, administrar corticosteróide injetável (dexametasona 01 ampola 2,5ml com 2 mg/ml ou hidrocortisona 1 frasco ampola com 100 mg) e Prometazina (Fenergan) 01 ampola 2ml com 50 mg, por via IM ou IV;
• o paciente deve ser removido para uma emergência hospitalar para tratamento definitivo.
11 Crise convulsiva:
Porque ocorre:
Por estímulos desordenados dos neurônios cerebrais. Em Odontologia, pode ocorrer por estímulo do anestésico local (vasoconstrictor).
Como se manifesta:
Confusão mental; convulsões tônico-clônicas; excitação; mordedura da língua; relaxamento dos esfíncteres; tremores.
Como proceder:
• colocar o paciente em decúbito lateral, para evitar que o mesmo aspire a secreção gástrica ou saliva;
• manter livres as vias aéreas; aspirar as secreções;
• prevenir injúrias ao paciente, removendo os objetos cortantes que estejam ao redor, bem como colares, brincos etc.; afrouxar a gravata para facilitar a respiração (aliviar as roupas);
• não tentar colocar qualquer instrumento ou mordedor de borracha entre as arcadas;
• durante o episódio convulsivo, procure apenas conter delicadamente seus movimentos (principalmente os da cabeça), para evitar lesões físicas;
• cessada a convulsão, manter o paciente em repouso por 5 a 10 minutos, sob observação. Administrar oxigênio (3 l/min) e monitorizar os sinais vitais;
• caso seja um estado epilético, está indicada a injeção IV lenta de Diazepam (5 mg por minuto), até o máximo de 10 mg. A via IM também pode ser empregada, administrando-se 10 mg IM;
• providenciar a remoção hospitalar.

12 Parada respiratória:
Porque ocorre:
Por reação ao medicamento, reação alérgica ou por obstrução respiratória.
Como se manifesta:
Ausência de respiração; cianose; perda da consciência.
Como proceder:
• manter livres as vias aéreas;
• administrar oxigênio;
• em caso de perda de consciência, considerar possibilidade de intubação orotraqueal;
• fazer ventilação artificial;
• transferir imediatamente o paciente para o hospital.

13 Parada cardíaca:
Porque ocorre:
Por reação ao medicamento, por uso de vasoconstritor em cardiopatas e por estresse acentuado.
Como se manifesta:
Ausência de batimentos cardíacos; ausência de pulso; possível perda da respiração; pupilas dilatadas; queda da pressão sanguínea.
Como proceder:
• iniciar manobras de reanimação cardiopulmonar;
• considerar possibilidade de intubação orotraqueal;
• transferir imediatamente o paciente para o hospital.
Manobras de reanimação cardiopulmonar
1. Liberar as vias aéreas, desobstruindo-as de qualquer corpo estranho;
2. Colocar o paciente em superfície dura (chão);
3. Promover a hiperextensão cervical, formando um ângulo reto entre o plano mento-occipital e o plano horizontal (chão);
4. Com a mão direita, apoiar a região cervical, levantando-a ligeiramente e, com a mão esquerda, tracionar a região frontal;
5. Promover a ventilação com AMBU ou AMBU + oxigênio (ou boca-aboca). Caso opte por boca-a-boca, tomar o cuidado de tamponar o nariz para que não haja fuga do ar insuflado pelas narinas;
6. Promover a massagem cardíaca externa comprimindo o tórax de encontro à superfície horizontal na altura do 2o ao 4o espaço intercostal, na região aproximada onde se encontra o coração, ligeiramente à esquerda do osso esterno, a um palmo do mento, em direção ao osso xifoide, na região do osso esterno.
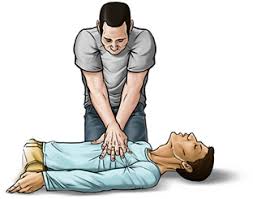
Regra para um socorrista (cirurgião-dentista):

Regra para dois socorristas (cirurgião-dentista + auxiliar de consultório):

14 Hipoglicemia aguda (choque insulínico):
Porque ocorre:
Por aumento da concentração de insulina ou por hipoglicemia, em pacientes diabéticos.
Como se manifesta:
Dilatação das pupilas; irritabilidade; náuseas; nervosismo; queda da pressão sanguínea; sudorese abundante; taquicardia confusão mental; convulsões; descontrole dos esfíncteres, e coma (choque propriamente dito).
Como proceder:
• se o paciente estiver consciente (com comportamento anormal, como estivesse embriagado), administrar carboidratos por via oral (água com açúcar, suco de laranja, refrigerantes, balas), a cada 5 a 10 minutos, até os sintomas desaparecerem;
1- caso responda à administração de carboidratos, por via oral, manter sob observação por pelo menos 1 hora, antes de dispensá-lo com um acompanhante adulto. Encaminhar o paciente para uma consulta médica;
2- caso não responda à administração de carboidratos, por via oral, solicitar socorro médico, e
• administrar uma solução de glicose 25% (ampola 10 ml), via intravenosa, em injeção lenta;
• se o paciente estiver inconsciente, colocá-lo em posição supina, com os pés ligeiramente elevados em relação à cabeça (10 a 15 graus);
• providenciar socorro médico;
• administrar uma ampola (10 ml) de solução de glicose a 25%, pela via intravenosa, em injeção lenta;
• enquanto aguarda o socorro médico, instituir as medidas de suporte básico de vida e monitorizar os sinais vitais a cada 5 minutos.

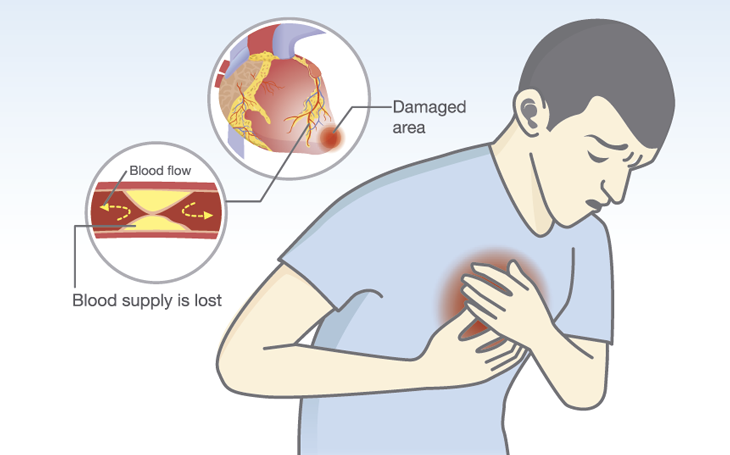
15 Infarto do miocárdio ou angina pectoris:
Porque ocorre:
Angina – falta de sangue oxigenado para o suprimento cardíaco, geralmente, por obstrução aterosclerótica das artérias coronarianas.
Infarto – necrose tecidual no miocárdio por isquemia prolongada.
Como se manifestam:
Compressão, estouro, prensagem, queimação, sufocamento e/ou choque propriamente, em localização subesternal, com irradiação variável para o ombro esquerdo, braço esquerdo e/ou lado esquerdo do pescoço e mandíbula.
Como proceder:
• posicionar o paciente confortavelmente, geralmente, em uma posição semireclinada;
• pedir auxílio médico;
• procurar acalmá-lo, dizendo: “Tenha calma! Eu vou ajudá-lo!”;
• administrar Isordil sublingual 1 comprimido de 5 mg;
• administrar oxigênio (3 a 5 l/ min);
• monitorar os sinais vitais;
• caso após 10 a 15 minutos ainda persista a dor, repetir Isordil 5 mg 1 comprimido sublingual;
• aliviando o desconforto, supor a ocorrência de angina pectoris. Diminuir lentamente o oxigênio durante 5 minutos;
• caso suspeite de infarto do miocárdio (dor mais severa e prolongada), administrar 3 comprimidos de aspirina 100 mg;
• providenciar auxílio médico;
• administrar Dormonid 5 mg IM, para sedar o paciente;
• administrar oxigênio ou mistura de N2O e O2 (analgesia inalatória);
• monitorizar os sinais vitais, enquanto aguarda o auxílio médico;
• em caso de parada cardiorrespiratória, instituir as manobras de RCP.
16 Crise hipertensiva:
Porque ocorre:
Aumento súbito da pressão arterial, com a pressão diastólica atingindo 130 mmHg ou mais, com um aumento correspondente na pressão sistólica, que poderá atingir 250 mmHg ou mais.
Como se manifesta:
Sangramento gengival excessivo pós-manipulação pelo dentista, hemorragia nasal espontânea (epistaxe). Sintomas iniciais de dor de cabeça, tontura e mal-estar, confusão mental, agitação ou estado de coma superficial, AVC e convulsões.
Como proceder:
• colocar o paciente em uma posição confortável, evitando deitá-lo de costas, o que pode agravar os sintomas e o próprio quadro;
• avaliar a pressão arterial e a freqüência cardíaca;
• caso a crise seja leve a moderada (sistólica < 220, diastólica < 110; paciente assintomático), tranquilizar o paciente, encaminhando-o para avaliação médica imediata, com um acompanhante;
• caso a pressão arterial atinja níveis extremamente altos (sistólica ≥ 220, diastólica, ≥ 130), caracterizando uma emergência hipertensiva, providenciar socorro médico.
Observação 1: pode ser administrado Capoten (captopril) 25 mg sublingual, em caso de crise hipertensiva. Importante realizar anamnese, perguntando sobre efeitos indesejados já provocados por este medicamento.
Observação 2: segundo ANDRADE, E. D. & RANALI, J., a administração de antihipertensivos, via oral ou parenteral, para controle de uma crise hipertensiva arterial é de competência do médico. Portanto, o cirurgião-dentista não deve empregar tais medicamentos em ambiente ambulatorial, na tentativa de baixar a pressão arterial do paciente e prosseguir o tratamento
Observação 3: Todas as dosagens fornecidas são recomendadas para um adulto comum. As dosagens variam para crianças, idosos e para aqueles com doenças debilitantes. Recorrer a um livro de Referências Farmacológicas para informações adicionais sobre medicações.
17 Referências bibliográficas:
ANDRADE, E. D. & RANALI, J. Emergências Médicas em Odontologia. São Paulo, Artes Médicas, 2002.
JORGE, A. Urgências Sistêmicas em Consultório Odontológico. In: Feller, C & Gorab, R. Atualização na Clínica Odontológica. São Paulo, Artes Médicas, p. 535 – 573, 2000.
MALAMED, S. F. Medical Emergencies in the Dental Office. St. Louis, Missouri, Mosby, Inc. 5a Ed, 2000.
PETERSON, L.; ELLIS, E.; JAMES, R.; TUCKER, M. Cirurgia Oral e Maxilofacial Contemporânea. Rio de Janeiro, Guanabara Koogan, 2ª Ed, p. 3 – 20, 1996.