Acolhimento e Classificação de Risco nos Serviços de Urgência
Noções Básicas de Maqueiro
1 Acolhimento e Classificação de Risco:
Qual sentido do acolhimento nos serviços de urgência:
A ideia de acolhimento já acumula uma farta experiência em diversos serviços de saúde oferecidos pelo SUS. Esta experiência é heterogênea como o próprio SUS e tem acúmulos positivos e negativos. Reconhecer esta longa trajetória ao falar do acolhimento significa legitimar que grande parte do que sabemos hoje se deve a este acúmulo prático.
Tradicionalmente, a noção de acolhimento pode se restringir a uma atitude voluntária de bondade e favor por parte de alguns profissionais; a uma dimensão espacial, que se traduz em recepção administrativa e ambiente confortável; ou também a uma ação de triagem (administrativa, de enfermagem ou médica) com seleção daqueles que serão atendidos pelo serviço naquele momento.
Tais perspectivas, quando tomadas separadamente dos processos de trabalho em saúde, reduzem o acolhimento a uma ação pontual, isolada e descomprometida com os processos de responsabilização e produção de vínculo. É preciso não restringir o conceito de acolhimento ao problema da recepção da demanda.
O acolhimento na porta de entrada só ganha sentido se o entendermos como parte do processo de produção de saúde, como algo que qualifica a relação e que, portanto, é passível de ser apreendido e trabalhado em todo e qualquer encontro no serviço de saúde.
O processo de acolhimento deve, portanto, ocorrer em articulação com as várias diretrizes propostas para as mudanças nos processos de trabalho e gestão dos serviços: Clínica Ampliada, Cogestão, Ambiência, Valorização do Trabalho em Saúde.
Como a palavra "acolhimento" é intendida:
A palavra “acolher”, em seus vários sentidos, expressa “dar acolhida, admitir, aceitar, dar ouvidos, dar crédito a, agasalhar, receber, atender, admitir”.
O acolhimento como ato ou efeito de acolher expressa uma ação de aproximação, um “estar com” e “perto de”, ou seja, uma atitude de inclusão, de estar em relação com algo ou alguém. É exatamente no sentido da ação de “estar com” ou “próximo de” que queremos afirmar o acolhimento como uma das diretrizes de maior relevância política, ética e estética da Política Nacional de Humanização da Atenção e Gestão do SUS.
O acolhimento como diretriz e dispositivo de interferência nos processos de trabalho:
O acolhimento no campo da saúde deve ser entendido, ao mesmo tempo, como diretriz ético/estético/política constitutiva dos modos de se produzir saúde e como ferramenta tecnológica relacional de intervenção na escuta, na construção de vínculo, na garantia do acesso com responsabilização e na resolutividade dos serviços.
O acolhimento como diretriz é um regime de afetabilidade construído a cada encontro e por meio dos encontros, que se produz, portanto, na construção de redes de conversações afirmadoras de relações de potência nos processos de produção de saúde.
O acolhimento é também um dispositivo de intervenção que possibilita analisar o processo de trabalho em saúde com foco nas relações e que pressupõe a mudança das relações profissional/usuário/rede social e profissional/ profissional por meio de parâmetros técnicos, éticos, humanitários e de solidariedade, reconhecendo o usuário como sujeito e como participante ativo no processo de produção da saúde.
O acolhimento não é um espaço ou um local, mas uma postura ética; não pressupõe hora ou profissional específico para fazê-lo, mas implica necessariamente o compartilhamento de saberes, angústias e invenções; quem acolhe toma para si a responsabilidade de “abrigar e agasalhar” outrem em suas demandas, com a resolutividade necessária para o caso em questão. Desse modo é que o diferenciamos de triagem, pois se constitui numa ação de inclusão que não se esgota na etapa da recepção, mas que deve ocorrer em todos os locais e momentos do serviço de saúde.
Colocar em ação o acolhimento requer uma atitude de mudança que implica na análise e revisão cotidiana das práticas de atenção e gestão implementadas nas unidades do SUS, com:
- Reconhecimento do protagonismo dos sujeitos envolvidos no processo de produção de saúde;
- Valorização e abertura para o encontro entre profissional de saúde, usuário e sua rede social como liga fundamental no processo de produção de saúde;
- Reorganização do serviço de saúde a partir da problematização dos processos de trabalho, de modo a possibilitar a intervenção de toda a equipe multiprofissional encarregada da escuta e resolução do problema do usuário;
- Elaboração de projeto terapêutico individual e coletivo com horizontalização por linhas de cuidado;
"O acolhimento não é um espaço ou um local, mas uma postura ética; não pressupõe hora ou profissional específico para fazê-lo, mas o compartilhamento de saberes, angústias e invenções".
- Mudanças estruturais na forma de gestão do serviço de saúde, ampliando os espaços democráticos de discussão, de escuta, de trocas e de decisões coletivas. A equipe, neste processo, pode também garantir acolhimento para seus profissionais e para as dificuldades de seus componentes na acolhida à demanda da população;
- Postura de escuta e compromisso em dar respostas às necessidades de saúde trazidas pelo usuário, que inclua sua cultura, saberes e capacidade de avaliar riscos;
Construção coletiva de propostas com a equipe local e com a rede de serviços e gerências de todos os níveis do sistema. O funcionamento do acolhimento se multiplica em inúmeras outras ações, e traz a possibilidade de analisar:
- A adequação da área física, o dimensionamento das equipes e a compatibilização entre a oferta e a demanda por ações de saúde;
- As formas de organização dos serviços e os processos de trabalho;
- A governabilidade das equipes locais;
- A humanização das relações em serviço;
- Os modelos de gestão vigentes na unidade de saúde;
- O ato da escuta e a produção de vínculo como ação terapêutica;
- A multi/interdisciplinaridade nas práticas.
2 Classificação de Risco:
O Acolhimento com Classificação de Risco e as mudanças possíveis no trabalho nos serviços de urgência:

Muitos serviços de atendimento às urgências convivem com grandes filas onde as pessoas disputam o atendimento sem critério algum a não ser a hora da chegada. A não-distinção de riscos ou graus de sofrimento faz com que alguns casos se agravem na fila, ocorrendo às vezes até a morte de pessoas pelo não-atendimento no tempo adequado.
Esse tipo de organização do serviço reproduz uma certa forma de lidar com o trabalho que privilegia o aspecto da produção de procedimentos e atividades em detrimento da análise dos resultados e efeitos para os sujeitos que estão sob sua responsabilidade. Os profissionais, na maioria das vezes, encontram-se muito atarefados, mas não conseguem avaliar os seus processos de trabalho e interferir para mudá-los.
Esses funcionamentos demonstram a lógica perversa na qual grande parte dos serviços de urgência vem se apoiando para o desenvolvimento do trabalho cotidiano, focando a doença e não o sujeito e suas necessidades e repassando o problema para outro ao invés de assumir a responsabilidade por sua resolução.
O acolhimento como dispositivo tecno-assistencial permite refletir e mudar os modos de operar a assistência, pois questiona a clínica no trabalho em saúde, os modelos de atenção e gestão e o acesso aos serviços. A avaliação de risco e vulnerabilidade não pode ser considerada prerrogativa exclusiva dos profissionais de saúde: o usuário e sua rede social devem também ser considerados neste processo. Avaliar riscos e vulnerabilidade implica estar atento tanto ao grau de sofrimento físico quanto psíquico, pois muitas vezes o usuário que chega andando, sem sinais visíveis de problemas físicos, mas muito angustiado, pode estar mais necessitado de atendimento e com maior grau de risco e vulnerabilidade.
A classificação de risco é uma ferramenta que, além de organizar a fila de espera e propor outra ordem de atendimento que não a ordem de chegada, tem também outros objetivos importantes, como: garantir o atendimento imediato do usuário com grau de risco elevado; informar o paciente que não corre risco imediato, assim como a seus familiares, sobre o tempo provável de espera; promover o trabalho em equipe por meio da avaliação contínua do processo; dar melhores condições de trabalho para os profissionais pela discussão da ambiência e implantação do cuidado horizontalizado; aumentar a satisfação dos usuários e, principalmente, possibilitar e instigar a pactuação e a construção de redes internas e externas de atendimento.
A realização da classificação de risco isoladamente não garante uma melhoria na qualidade da assistência. É necessário construir pactuações internas e externas para a viabilização do processo, com a construção de fluxos claros por grau de risco, e a tradução destes na rede de atenção.
Parece bastante coerente pensar que uma unidade de urgência se relaciona diretamente com todas as outras unidades de um hospital e que os processos de trabalho em um setor como, por exemplo, uma enfermaria, ou mesmo uma unidade de terapia intensiva, influirão diretamente nos processos do pronto socorro e inversamente. Por exemplo: os tempos de permanência nos setores de internação têm relação direta com o tempo de permanência no setor de urgência; uma resposta mais ou menos rápida de setores como laboratório ou setor de imagens tem relação imediata com a resolutividade das unidades de urgência e emergência.
Não é menos importante esta relação para fora do hospital. Desenvolver articulações com a atenção básica, ambulatórios de especialidade, serviços de atenção e internação domiciliar, etc. Promove uma reinserção do usuário em áreas do sistema que qualificam a alta do usuário da unidade de urgência e emergência, produzindo possibilidades de vínculo e responsabilização.
A sustentação de uma rede loco-regional de urgência e emergência envolvendo unidades hospitalares e atenção pré-hospitalar fixa e móvel, além de todos os outros equipamentos correlatos, promove acesso qualificado a esta rede, induzido pelo planejamento adequado na medida das necessidades que se apresentam e das ofertas possíveis.
O Acolhimento com Avaliação de Risco configura-se, assim, como uma das intervenções potencialmente decisivas na reorganização das portas de urgência e na implementação da produção de saúde em rede, pois extrapola o espaço de gestão local afirmando, no cotidiano das práticas em saúde, a coexistência das macro e micropolíticas.
3 Acolhimento e a ambiência nos serviços de urgência:
O acolhimento e a ambiência nos serviços de urgência: reinventando os espaços e seus usos:

A reinvenção dos espaços físicos e seus usos na urgência, orientada pelas diretrizes do acolhimento e da ambiência, nos convoca de imediato a lidar com alguns desafios tanto conceituais quanto metodológicos.
Um dos desafios é trabalhar essa reinvenção de modo a contribuir para a produção de saúde, compreendendo que a produção (reinvenção) de um espaço físico na saúde não se separa da produção de saúde e da produção de subjetividade. E que, nessa produção, se expressam regimes de sensibilidades em que, antes mesmo da realidade construída, há o processo de construção dessa realidade, da qual esses regimes fazem parte (como digo, como vejo, como uso).
É uma compreensão que aposta na composição de saberes para a coprodução dos espaços físicos, entendendo que o espaço não é dado a priori. O espaço é um território que se habita, que se vivencia, onde se convive e se relaciona. É um território que se experimenta, que se reinventa e que se produz. Uma produção do espaço que acontece porque há processos de trabalho, encontros entre as pessoas, modos de se viver e modos de ir reconstruindo o espaço. E nessa construção/reinvenção se destaca o sentido estético da inovação criativa, produzida no processo coletivo e com protagonização dos sujeitos que o vivenciam.
4 Um destaque para a ambiência na urgência:
A orientação da ambiência na urgência, articulada à diretriz do acolhimento, favorece que ao se intervir, criar e recriar os espaços físicos na urgência se problematizem também as práticas, os processos de trabalho e os modos de viver e conviver nesse espaço.
E nesse sentido, quando se tem o Acolhimento com Classificação de Risco como guia orientador para a atenção e gestão na urgência, outros modos de estar, ocupar e trabalhar se expressarão nesse lugar e solicitarão arranjos espaciais singulares, com fluxos adequados que favoreçam os processos de trabalho.
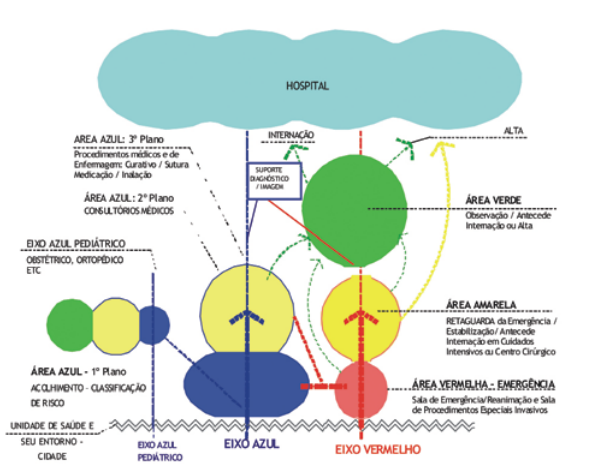
Para a organização dos espaços e seus usos e para a clareza no entendimento, a composição espacial aqui sugerida é composta por eixos e áreas que evidenciam os níveis de risco dos pacientes. A proposta de desenho se desenvolve pelo menos em dois eixos: o do paciente grave, com risco de morte, que chamaremos de eixo vermelho, e o do paciente aparentemente não-grave, mas que necessita ou procura o atendimento de urgência, que chamaremos de eixo azul.
Cada um desses eixos possui diferentes áreas, de acordo com a clínica do paciente e os processos de trabalho que nele se estabelecem, sendo que essa identificação também define a composição espacial por dois acessos diferentes.
5 Os eixos e suas áreas:

EIXO VERMELHO: Este eixo está relacionado à clínica do paciente grave, com risco de morte, sendo composto por um agrupamento de três áreas principais: a área vermelha, a área amarela e a área verde.
Área Vermelha: é nesta área que está a sala de emergência, para atendimento imediato dos pacientes com risco de morte, e a sala de procedimentos especiais invasivos;
Área Amarela: composta por uma sala de retaguarda para pacientes já estabilizados, porém que ainda requerem cuidados especiais (pacientes críticos ou semicríticos). Hoje, na maioria das vezes, esses pacientes permanecem na sala vermelha, criando dificuldades para o atendimento dos pacientes que chegam com risco de morte, assim como situações muito desagradáveis para os pacientes já estabilizados;
Área Verde: composta pelas salas de observação, que devem ser divididas por sexo (feminino e masculino) e idade (crianças e adultos), a depender da demanda.
Nas salas amarela e verde, além da adequação dos espaços e dos mobiliários a uma funcionalidade que facilite o processo de trabalho, é importante que se considere questões relativas a som, cheiro, cor, iluminação, etc., uma vez que o tempo de permanência do paciente nestas áreas é mais prolongado que na área vermelha.
Na sala vermelha, mesmo o paciente não permanecendo por um período prolongado, também é importante observar os elementos acima apontados, modificadores e qualificadores do espaço, de modo a propiciar um ambiente confortável e agradável para os trabalhadores, além da funcionalidade necessária à realização do trabalho.
É indispensável que o posto de enfermagem nestas salas possa propiciar uma visão ampla de todos os leitos e que áreas de apoio para os profissionais (conforto, copa, etc.) sejam planejadas na proximidade das áreas de trabalho.
Questões relativas à privacidade e individualidade também devem ser observadas, pois repercutem positivamente no processo terapêutico do paciente. A privacidade diz respeito à proteção da intimidade do paciente e, muitas vezes, pode ser garantida com o uso de divisórias, cortinas ou outros elementos móveis que permitam tanto a integração e a facilidade de monitoramento pela equipe como momentos de privacidade dos pacientes e seus acompanhantes.
Vale ressaltar da diretriz primordial para essas áreas: criar espaços que favoreçam o direito ao acompanhante e a visita. É importante que usuários e visitantes não sejam recebidos por um portão gradeado e com horários de visita rígidos e restritos, mas que existam para eles recepção, lugares de espera e ambientes de escuta, para que possam aguardar com conforto e receber informações sobre o estado clínico dos pacientes quando não for possível a presença deles junto ao leito. São também importantes espaços onde os pacientes possam receber visitas fora do leito e ter momentos de conversa que sejam diferentes daqueles que têm para falar com os médicos e demais profissionais responsáveis.
Não basta, portanto, garantir o direito ao acompanhante, mas é preciso que existam espaços capazes de acolhê-los e acomodá-los, não só nas salas aqui referidas como amarela e verde, mas nos diversos ambientes das unidades, de maneira que possam também ter momentos de encontros, diálogos, relaxamento e entretenimento, como assistir televisão ou ouvir música.
EIXO AZUL: é o eixo dos pacientes aparentemente não graves. O arranjo do espaço deve favorecer o acolhimento do cidadão e a classificação do grau de risco. Esse eixo é composto por ao menos três planos de atendimento, sendo importante que tenha fluxos claros, informação e sinalização.
Plano 1: espaços para acolhimento, espera, recepção, classificação do risco e atendimento administrativo. A diretriz principal, neste plano, é acolher, o que pressupõe a criação de espaços de encontros entre os sujeitos. Espaços de escuta e de recepção que proporcionem a interação entre usuários e trabalhadores, entre trabalhadores e trabalhadores – equipes – e entre os próprios usuários, que sejam acolhedores também no sentido de conforto, que pode ser produzido pelo uso de vegetação, iluminação e ventilação naturais, cores, artes, entre outros exemplos possíveis.
Também devemos estar atentos para o fato de que, ao entrar em um ambiente de trabalho em saúde, tanto os usuários como os trabalhadores deixam do lado de fora tudo que é relativo ao seu mundo, e podem perder as referências sobre seu cotidiano, sua cultura e seus desejos. Nesse sentido, é importante que, ao criar essas ambiências, se afirmem valores culturais da população usuária, sendo um dos modos possíveis a inclusão de trabalhos artísticos criados, elaborados, coproduzidos pela comunidade.
O tratamento das áreas externas, incluindo jardins e bancos, é bastante interessante já que, além da entrada, estas áreas constituem-se muitas vezes em lugares de espera, de descanso e de “estar”.
Recomenda-se também a utilização de mobiliários que sejam confortáveis e em número suficiente, dispostos de maneira a promover a interação entre os usuários. São sugeridos balcões baixos e sem grades, que não sejam intimidadores, possibilitando que o paciente seja atendido sentado, e que de alguma maneira permitam privacidade para o usuário que chega ali para falar do seu problema sem que os demais precisem ouvir. Não podemos esquecer também de equipamentos que permitam transmitir informações para o usuário em espera.
É também neste plano que está a sala (ou as salas) para classificação de risco, devendo cada uma delas ser ampla o suficiente para facilitar o processo de trabalho e manter fluxo fácil com consultórios e com a área vermelha.
Plano 2: área de atendimento médico, lugar onde os consultórios devem ser planejados de modo a possibilitar a presença do acompanhante e a individualidade do paciente.
Para pensar o espaço nesse plano, é necessário levar em conta a existência ou não de “especialidades” e repensar os processos de trabalho, em especial a relação que se estabelece na equipe. No caso destes especialistas realizarem apoio aos clínicos, pediatras ou cirurgiões, é importante que a arquitetura contribua para esse funcionamento, ao se projetar salas multifuncionais ou espaços que sejam contíguos e agrupados, ao invés de compartimentos com usos restritos e específicos que consolidam verdadeiros “feudos” nos espaços de saúde, a fragmentação do trabalho expressa na fragmentação do espaço.
Plano 3: áreas de procedimentos médicos e de enfermagem (curativo, sutura, medicação, nebulização). É importante que as áreas de procedimentos estejam localizadas próximas aos consultórios, ao serviço de imagem e que favoreçam o trabalho em equipe.
Neste plano, o acompanhante poderá estar presente em todos os momentos, sendo necessário prever espaços internos para espera tanto para eles quanto para os usuários que aguardam diagnósticos e reavaliações.
A sala de sutura deverá ter fácil acesso e estar mais próxima da entrada, evitando que pacientes sangrando tenham que circular por grandes distâncias.
As áreas para atendimento pediátrico deverão ser separadas, com a criação de um ambiente lúdico. É possível, no entanto, para a otimização de recursos, que se compartilhe a recepção administrativa e a sala vermelha, desde que esta tenha espaço preservado especial para a criança.
Alguns pontos importantes devem ser ressaltados:
Caracterização do espaço por cores, para maior clareza e facilidade na compreensão das áreas e seus usos quando as cores escolhidas fazem alguma referência ao sistema adotado na classificação de risco. As cores podem estar como detalhes em faixas, piso, parede do ambiente, contribuindo também para a sinalização;
Sinalização e identificação clara dos espaços e usos de modo a incluir todos os usuários, sendo importante que esta orientação já se inicie no entorno do equipamento de saúde;
Áreas de apoio para os trabalhadores sempre próximas do espaço de trabalho (copa, conforto, banheiros, etc.).
É importante ressaltar que não se pretende aqui criar normas ou estabelecer parâmetros rígidos, sendo que estas considerações e propostas devem ser adaptadas, repensadas e recriadas de acordo com as singularidades de cada situação, local, diferentes demandas, numa construção coletiva pelos sujeitos envolvidos trabalhadores, arquitetos, engenheiros, gestores e usuários.
6 Os protocolos de classificação de risco:

A classificação de risco vem sendo utilizada em diversos países, inclusive no Brasil. Para essa classificação foram desenvolvidos diversos protocolos, que objetivam, em primeiro lugar, não demorar em prestar atendimento àqueles que necessitam de uma conduta imediata. Por isso, todos eles são baseados na avaliação primária do paciente, já bem desenvolvida para o atendimento às situações de catástrofes e adaptada para os serviços de urgência.
Uma vez que não se trata de fazer um diagnóstico prévio nem de excluir pessoas sem que tenham sido atendidas pelo médico, a classificação de risco é realizada por profissional de enfermagem de nível superior, que se baseia em consensos estabelecidos conjuntamente com a equipe médica para avaliar a gravidade ou o potencial de agravamento do caso, assim como o grau de sofrimento do paciente. Os protocolos de classificação são instrumentos que sistematizam a avaliação – que, em muitos casos, é feita informalmente pela enfermagem – e devem ter sempre respaldo médico.
O protocolo de classificação de risco é uma ferramenta útil e necessária, porém não suficiente, uma vez que não pretende capturar os aspectos subjetivos, afetivos, sociais, culturais, cuja compreensão é fundamental para uma efetiva avaliação do risco e da vulnerabilidade de cada pessoa que procura o serviço de urgência. O protocolo não substitui a interação, o diálogo, a escuta, o respeito, enfim, o acolhimento do cidadão e de sua queixa para a avaliação do seu potencial de agravamento.
A construção de um protocolo de classificação de risco a partir daqueles existentes e disponíveis nos textos bibliográficos, porém adaptado ao perfil de cada serviço e ao contexto de sua inserção na rede de saúde, é uma oportunidade de facilitação da interação entre a equipe multiprofissional e de valorização dos trabalhadores da urgência. É também importante que serviços de uma mesma região desenvolvam critérios de classificação semelhantes, buscando facilitar o mapeamento e a construção das redes locais de atendimento.
A elaboração e a análise do fluxograma de atendimento no pronto-socorro, identificando os pontos onde se concentram os problemas, promovem uma reflexão profunda sobre o processo de trabalho. A ferramenta do fluxograma analisador é bastante útil: trata-se de fazer o desenho dos fluxos percorridos pelos usuários, das entradas no processo, das etapas percorridas, das saídas e dos resultados alcançados, identificando a cada etapa os problemas no funcionamento. A análise de casos que ilustrem os modos de funcionamento do serviço também é uma ferramenta importante. Ambas promovem a reflexão da equipe sobre como é o trabalho no dia-a-dia. Quando esta elaboração e análise são realizadas conjuntamente por representantes de todas as categorias profissionais que trabalham no serviço, a identificação de problemas torna-se muito mais ampla e as propostas de mudança mais criativas, mais legítimas e mais aceitas.
Sugerimos, para essa análise e construção, levar em conta os seguintes fatores:
- Capacidade instalada de acordo com o número de atendimentos diários a serem prestados nestas unidades;
- Horários de pico de atendimentos;
- Fluxos internos, movimentação dos usuários, locais de espera, de consulta, de procedimentos, de reavaliação e “caminhos” entre eles;
- Análise da rede e do acesso aos diferentes níveis de complexidade;
- Tipo de demanda, necessidades dos usuários, perfil epidemiológico local;
- Pactuação interna e externa de consensos entre as equipes médicas, de enfermagem e outros profissionais;
Capacitação técnica dos profissionais. Propomos também algumas orientações para a implementação da classificação de risco nos serviços de urgência:
- A finalidade da classificação de risco é a definição da ordem do atendimento em função do potencial de gravidade ou de agravamento da queixa apresentada;
- O protocolo é uma ferramenta para auxiliar a avaliação da gravidade e do risco de agravamento;
- O protocolo de classificação de risco é uma ferramenta de inclusão, ou seja, não tem como objetivo reencaminhar ninguém sem atendimento, mas sim organizar e garantir o atendimento de todos;
- A classificação de risco é atividade realizada por profissional de enfermagem de nível superior, preferencialmente com experiência em serviço de urgência, e após capacitação específica para a atividade proposta;
- O protocolo deve ser apropriado por toda a equipe que atua na urgência: enfermeiros, técnicos de enfermagem, médicos, psicólogos, assistentes sociais, funcionários administrativos;
- O protocolo deve explicitar com clareza qual o encaminhamento a ser dado uma vez que o risco é classificado;
- Recomenda-se que o protocolo tenha no mínimo quatro níveis de classificação de risco;
- Recomenda-se o uso preferencial de cores, e não de números, para a classificação de risco (exemplo no caso de quatro níveis de classificação, do mais grave ao menos grave: vermelho, amarelo, verde, azul);
- Recomenda-se identificar a classificação na ficha de atendimento, e não diretamente no usuário (pulseira, por exemplo), uma vez que a classificação não é permanente e pode mudar em função de alterações do estado clínico e de reavaliações sistemáticas;
- Caso fique definido que nem todos os usuários passarão pela classificação de risco, os casos que não serão classificados devem ser caracterizados de acordo com as especificidades e a pactuação feita em cada serviço (exemplos: sutura, gestantes, ginecologia, oftalmologia, etc.);
- A classificação de risco é dinâmica, sendo necessário que, periodicamente, se reavalie o risco daqueles que ainda não foram atendidos ou mesmo daqueles cujo tempo de espera após a classificação é maior do que aquele que foi estabelecido no protocolo;
- É muito importante que a organização do atendimento na urgência por meio do acolhimento com classificação de risco seja divulgada com clareza para os usuários.
Algumas sugestões e reflexões sobre a implantação do acolhimento e da classificação de risco nos serviços de urgência:
Levando em consideração que o Acolhimento com Classificação de Risco é um dispositivo de melhoria da qualidade dos serviços de urgência que permite e instiga diversas mudanças nas práticas e que é um importante instrumento na construção de redes de atenção, sugerimos que sua implementação no Sistema de Urgência do SUS contemple algumas etapas que poderão favorecer a participação e o envolvimento dos gestores, trabalhadores e usuários, garantindo maior legitimidade e perenidade ao processo:
1. Sensibilização dos gestores, gerentes, chefes, dirigentes, demais trabalhadores e usuários dos sistemas de urgência e emergência e atenção hospitalar, em todos os níveis de atenção e gestão locais, por meio de encontros amplos e abertos, para construir a adesão ao processo de Acolhimento com Classificação de Risco e de Construção de Redes;
2. Realização de oficinas de trabalho para implementação do Acolhimento com Classificação de Risco, direcionadas aos trabalhadores de todas as áreas direta ou indiretamente envolvidas com o serviço de urgência nas unidades hospitalares e não hospitalares;
3. Realização de capacitação específica da enfermagem para a utilização do protocolo de classificação de risco;
4. Acompanhamento, monitoramento e avaliação sistemáticas das ações para melhorias e correções de rumo que se façam necessárias.
Além disso, a implementação do Acolhimento com Classificação de Risco pode ser potencializada pela adoção das seguintes iniciativas:
5. Elaboração de um “Manual de Informações sobre o SUS Local”, atualizado sistematicamente, que servirá de apoio aos profissionais que orientam os fluxos entre serviços diversos;
6. Capacitação técnica: incluindo suporte básico e suporte avançado de vida - para todos os profissionais que atuam na urgência, inclusive aqueles que não são profissionais de saúde estritamente (assistentes sociais, administrativos, porteiros e outros).
Nas unidades de atendimento às urgências, as oficinas de trabalho devem ter os seguintes objetivos:
- Compreender a articulação entre o dispositivo de acolhimento com classificação de risco e os princípios e diretrizes do SUS;
- Refletir sobre a organização do processo de trabalho e o trabalho em equipe;
- Apreender o conceito de acolhimento nas dimensões relacional, técnica, clínica e de cidadania;
- Promover a apropriação das tecnologias de classificação de risco;
- Elaborar propostas para a implementação do acolhimento com classificação de risco nos serviços e para a construção de redes que garantam a continuidade do cuidado em saúde;
- Envolver as equipes e gerentes dos serviços no processo de reflexão crítica sobre as práticas.
Neste sentido, é importante a montagem de grupos multiprofissionais com a participação dos profissionais que atuam diretamente na área de urgência (médicos, enfermeiros, auxiliares de enfermagem, pessoal administrativo, psicólogos, assistentes sociais, entre outros), dos gestores e gerentes da área de urgência, assim como dos gestores e técnicos implicados nas áreas que têm interface direta com o serviço de urgência: gestão de pessoal, áreas de apoio, regulação, representação da rede externa.
Nos serviços de urgência, onde as equipes trabalham na maior parte das vezes em regime de plantão, é indispensável a construção de estratégias de mobilização, de cronograma de rodas de conversa com a equipe multidisciplinar a serem realizadas em diversos horários diurnos e noturnos, visando à coletivização da análise e a produção de estratégias conjuntas para o enfrentamento dos problemas.
Apresentamos a seguir alguns exemplos de questões a serem consideradas e analisadas pelo grupo nas rodas:
Acesso e caracterização da demanda do serviço
- Como acontece o acesso do usuário ao atendimento em seu serviço?
- Quem procura o serviço ?
- Quem encaminha para o serviço, e como são esses encaminhamentos ?
- O que se configura como necessidade de atendimento no serviço?
Fluxos e critérios adotados para a organização da atenção ao usuário
- Ao chegar à unidade a quem/para onde o usuário se dirige? Quem o recebe? De que modo?
- Qual o caminho que o usuário faz até ser atendido?
- Como você percebe a escuta à demanda do usuário?
- Como se dá o acolhimento no serviço?
- O processo de trabalho está organizado de forma a possibilitar o acolhimento? Por quê?
- Quem define quem será atendido? Quem não é atendido e por quê?
- Que tipos de agravo à saúde são imediatamente atendidos?
- Em quanto tempo? O que os define como prioritários?
Relações de trabalho, espaços de troca, ambiência, relações com usuários e familiares
- Como são compostas as equipes de atendimento em sua unidade? Por grupo-classe profissional?
- Há trabalho de equipe multiprofissional? Em que setores?
- Há reuniões ordinárias? Qual a periodicidade? Qual é a composição do grupo?
- Quais as maiores dificuldades encontradas no funcionamento por grupo-classe ou equipe multiprofissional?
- Como se dão as relações de trabalho entre as pessoas da equipe e destas com os usuários e familiares?
- Existem espaços de discussão sobre os processos de trabalho entre gerentes e trabalhadores?