Enfermagem clínico - cirúrgica
NOÇÕES BÁSICAS EM AUXILIAR DE INSTRUMENTAÇÃO CIRÚRGICA
1 Planejamento e organização do centro cirúrgico:
Cirurgia é o ramo da medicina que lida com enfermidade e condições que necessitam, de técnicas operatórias.Quanto à finalidade a cirurgia pode ser:
• Diagnostica – realizada com o objetivo de ajudar no esclarecimento da doença (laparotomia exploradora, biopsia).
• Curativa – tem por objetivo extirpar ou corrigir a causa de uma doença (apendicectomia).
• Corretiva – finalidade de reconstituir, restabelecer a capacidade funcional perdida ou diminuída (fissura palatina).
• Paliativa – tem o objetivo de atenuar, aliviar ou corrigir provisoriamente a dor causada pela doença (colostomia).
As cirurgias são divididas em três categorias quanto à necessidade de realização.
• Emergência – deve ser realizada de imediato, com a finalidade de salvar a vida do paciente. (hemorragia interna, amputação traumática).
• Urgência – sua realização é necessária, aguardar de 24 a 48 horas. (colecistectomia).
• Eletiva – sua realização pode aguardar ocasião mais propícia, mas com necessidade (cistos superficiais, herniorrrafia).
Centro Cirúrgico: é um conjunto de áreas e instalações agrupadas dentro de um hospital, onde permite a realização de atividades cirúrgicas nas melhores condições de segurança para o paciente e de conforto para os médicos e equipe de enfermagem.
Finalidades:
a. Realizar intervenções cirúrgicas e encaminhar o cliente à unidade de origem, na melhor condição possível de integridade;
b. Servir de campo de estágio para a formação e aprimoramento de recursos humanos;
c. Prover recursos humanos e materiais para que o ato seja realizado dentro de condições ideais e assépticas;
d. Desenvolver pesquisas objetivando o desenvolvimento científico e tecnológico, em prol dos clientes.
Localização – o centro cirúrgico deve localizar-se em área independente da circulação geral, livre de ruídos, trânsitos de pessoas e materiais estranhos ao serviço; próximo à Clínica Cirúrgica, UTI e Recuperação Pós-Anestésica.
Fatores – para se determinar o número de salas cirúrgicas em cada hospital, devemos considerar:
a. Tipo de cirurgia: eletiva ou urgência;
b. Duração da cirurgia;
c. Especialidade cirúrgica;
d. Horário de funcionamento;
e. Número de equipe cirúrgica;
f. Atividade de ensino.
Área – segundo o Ministério da Saúde, Construção e Instalações de Serviços de Saúde, o critério estabelecido é de 01 sala de operação para cada 50 leitos gerais e 02 salas para cada 50 leitos especializados.
Estrutura física – o Centro Cirúrgico realiza atividades através das seguintes estruturas:
a. Bloco Operatório – com salas de operação equipadas a depender da especialidade;
b. Recuperação Pós-Anestésica – com leitos equipados para atender aos clientes no pós-anestésico, até a normalização dos sinais vitais;
c. Cento de Material Esterilizados– local onde são preparados e armazenados os matérias para serem distribuídos a todas a unidades do hospital. O Centro de Material Esterilizado pode ser anexo ao C.C. ou na sua própria área.
Recursos Humanos:
a. Enfermeira Coordenadora;
b. Enfermeira Assistencial;
c. Técnica de Enfermagem;
d. Auxiliar de Higienização;
e. Auxiliar Administrativo.
2 Planejamento e organização do centro cirúrgico Parte 2:
Controle asséptico:
a. Área restrita – área de trânsito privativo, com limites definidos para a circulação de pessoal e equipamentos, rotinas específicas para o controle e manutenção da assepsia. Compõe-se de: lavabos, CRPA, sala de anatomia patológica, sala para acondicionamento de sangue e órgãos, raios-X, corredor interno e sala de esterilização.
b. Área Semi-Restrita–área na qual é permitida a circulação de pessoal e de equipamentos de modo a não interferis nas rotinas de controle e manutenção da assepsia da área restrita. Compõe-se de: expurgo, copa, sala de estar, secretaria, sala de preparo de material.
c. Área Não-Restrita (Irrestrita) – área de livre circulação, em que não exige trânsito privativo. Compõe-se de: vestuários e corredor de transferência de macas.
Elementos:
a. Vestuários masculino e feminino – devem localizar-se na entrada do C.C., contendo armários e banheiros com chuveiros. O acesso ao C.C. só é permitido depois de vestirem as roupas privativas;
b. Corredor periférico;
c. Lavabos;
d. Secretaria e posto de enfermagem;
e. Copa;
f. Sala de material de limpeza;
g. Expurgo;
h. Sala de estar e repouso;
i. Sala para guarda de aparelhos e equipamentos;
j. Rouparia;
k. Sala de reserva de medicamentos;
l. Sala de anatomia patológica;
m. Sala de cirurgia;
n. Sala de Recuperação Pós-Anestésica. A SRPA pode situar-se no bloco cirúrgico ou anexo a este.
Sala de Operação:
a. Área física: o tamanho da sala deve oferecer conforto e boa circulação para toda a equipe.
b. Forma: deve ser retangular (6m x 7m) ou oval, acompanhando a estrutura das mesas. A sala cirúrgica deve ter isolamento acústico e térmico.
c. Paredes: devem ser revestidas com material lavável, resistente e de cor neutra, os cantos da parede com o piso, do teto com a parede devem ser arredondados, a fim de facilitar a utilização de aparelhos; devem permitir a instalação dos dispositivos de iluminação, em número suficiente, para maior facilidade na utilização de aparelhos.
d. Piso: deve ser condutivo, não poroso, não absorvente, resistente a agentes químicos, sem fendas ou fissuras, ter aspectos estéticos, realçar a sujeira, resistente ao choque e de fácil limpeza.
e. Portas: devem ser amplas a fim de facilitar a passagem das macas e equipamentos cirúrgicos. Portas vaivém com visores, devendo manter-se fechadas, evitando ao máximo a movimentação do ar.
f. Teto: deve ser de material resistente, lavável, não conter rachaduras e as interseções das paredes arredondadas.
g. Janela: o uso de janelas está relacionado com a ventilação e iluminação, porém já estão sendo substituídas por sistema de ar condicionado. Quando presentes devem estar localizadas de modo a espalhar luminosidade em todo o ambiente, não permitindo a entrada de poeira e insetos. Além de concorrer para a economia de energia elétrica,atua como germicida pela penetração de raios ultravioleta.
h. Ventilação:o uso da ventilação artificial proporciona um ambiente confortável, permitindo a renovação do ar, elimina odores e impurezas, temperatura em torno de 22ºC e umidade relativa do ar de 55 a 60%.
i. Iluminação: o mais natural ajuda a compensar o esforço visual e não altera a coloração da pele e mucosas do paciente. A iluminação artificial deve ser protegida contra interrupções bruscas e queda de energia elétrica, adaptada a uma fonte geradora. Deve ser adequada a iluminação do campo operatório, com ausência de sobras e reflexos.
j. Lavabos: devem estar localizados próximo às salas de operação com dispositivos para controle de temperatura de água, podendo ser acionado com pé, cotovelo ou joelho.
3 Planejamento e organização do centro cirúrgico Parte 3:
Equipamentos – os equipamentos na sala de operação variam desde o mais simples ao mais complexo, a depender do tipo de cirurgia. Os equipamentos devem ser de preferência de aço inox, de fácil limpeza, ter durabilidade e proporcionar segurança para o paciente e equipe. Podem ser classificados em fixos e móveis.
• Fixos – são aqueles adaptados à estrutura da sala cirúrgica.
- Negatoscópio;
- Interruptores e tomadas elétricas de 110 e 220 volts;
- Oxigênio, oxido nitroso e vácuo canalizados;
- Foco central;
- Ar condicionado.
• Móveis – são aqueles que podem ser acrescidos ou deslocados. A sala de operação deve ter o mobiliário necessário e indispensável, evitando infecção.
- Mesa cirúrgica e acessórios;
- Foco auxiliar;
- Escadinha dois degraus e estrada;
- Raio X portátil;
- Bisturi elétrico e aspirador;
- Carro de anestesia complexo e reanimação;
- Aparelho de pressão e garrote;
- Extensões;
- Mesa auxiliar e de Mayo;
- Mesa do instrumentador;
- Suporte de soro e alças;
- Banco giratório;
- Balde de lixo;
- Aquecedor de soro;
- Balde para roupa ou hamper.
- A depender da especialidade cirúrgica poderão ser acrescidos outros equipamentos imprescindíveis ao ato cirúrgico.
Material Estéril:
- Aventais ou Lap;
- Campos simples ou duplos;
- Impermeável;
- Compressas grandes ou pequenas, gazes e ataduras;
4 Planejamento e organização do centro cirúrgico Parte 4:
- Material para antissepsia;
- Aventa vestido com abertura para gente;
- Cuba rim, bacias, cúpulas grandes e pequenas;
- Luvas de diferentes números;
- Material de corte (tesouras e cabos de bisturi)
- Sondas e drenos diversos;
- Cabo de bisturi elétrico;
- Cabo de borracha para aspirador;
- Caixa de instrumental;
- Fios de sutura;
- Equipos de soro e sangue, seringas, agulhas, cateteres de punção venosa;
- Material extra, específico a cada cirurgia;
- Esparadrapo.
Soluções:
- Álcool a 70%, PVPI degermante e tópico;
- Éter;
- Soro fisiológico, glicosado, glicofisiológico, ringer lactato; adrenoplasma;
- Pomadas;
- Xylocaina spray e geleia;
- Outras.
Medicamentos – Os medicamentos são necessários à assistência do paciente no transoperatório, devendo ser solicitado na farmácia satélite (do C.C.). O carro de anestesia deve conter as seguintes medicações:
- Analgésicos;
- Antipiréticos;
- Corticosteroides;
- Diuréticos;
- Eletrólitos (NaCl, KCl. Bicarbonato de sódio);
- Hipertensores;
- Cardiotônicos;
- Anticoagulantes;
- Anestésicos; Outros.
5 Planejamento e organização do centro cirúrgico Parte 5:
Impressos:
- Folha de gráfico do anestésico;
- Folha de relação de gastos;
- Folha de controle de psicotrópicos;
- Receituário;
- Relatório de enfermagem;
- Prescrição médica;
- Ficha de notificação compulsória;
- Atestado de óbito.
Equipe cirúrgica: Conjunto de profissionais e ocupacionais que, num processo dinâmico, prestam assistência sistematizada e global ao paciente durante sua permanência no centro cirúrgico. Na sala de operação o trabalho é dinâmico, numa relação de complementariedade com os demais membros. A equipe é composta por: cirurgião, anestesista, auxiliar do cirurgião, enfermeiro, instrumentador e circulante.
Posicionamento do paciente:
Fatores que determinam o posicionamento:
a. Abordagem cirúrgica;
b. Tipo de anestesia;
c. Idade, altura e peso do paciente.
Itens que influenciam na segurança do posicionamento:
a. Manutenção da boa função respiratória;
b. Manutenção da boa circulação;
c. Prevenção da pressão sobre músculos e nervos;
d. Boa exposição e acesso para o campo cirúrgico;
e. Bom acesso para a administração de anestésicos.
Acessórios necessários para o posicionamento:
a. Braçadeiras;
b. Travesseiros;
c. Coxins;
d. Saco de areia;
e. Perneiras;
f. Suporte para ombros;
g. Esparadrapo;
h. Extensão para mesa;
i. Suporte para cabeça;
6 Planejamento e organização do centro cirúrgico Parte 6:
j. Suporte para os pés;
k. Cobertores.
Observação: O paciente só é posicionado após ser anestesiado.
Posição de litotomia: Essa posição é derivada do decúbito dorsal, na qual se elevam os MMII, que ficam elevados em suportes especiais, denominados perneiras e fixados com correias. Usada para abordagem perineal.
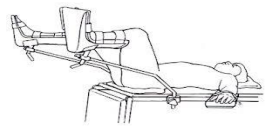
Posição de prona: o paciente deita em decúbito ventral. Usada para cirurgia na parte posterior do corpo. Observação: necessidade de expansão pulmonar – liberação das mamas no sexo feminino – uso de coxins e travesseiros; cabeça lateralizada e braços no suporte.
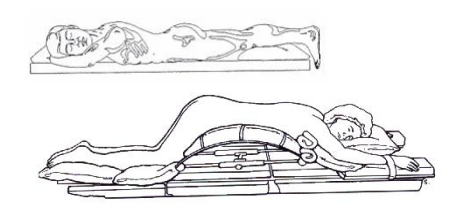
Posição lateral: Nessa posição o paciente fica deitado sobre um dos lados, para obter seu equilíbrio pela flexão da perna inferiormente colocada a extensão da superior, fixando-o transversalmente pelo quadril a mesa operatória. O paciente fica deitado sobre o lado não afetado, oferecendo acesso a parte superior do tórax, na região dos rins, na seção superior do ureter. O posicionamento das extremidades e do tronco facilita a exposição desejada. Essa posição também permite visualizar a região dos rins, a ponte da mesa de operação é levantada (Pilet) e a mesa é flexionada, de modo que a áreas entre a 12º costela e a crista ilíaca seja elevada. Usada para cirurgia de rins, pulmões e quadril.
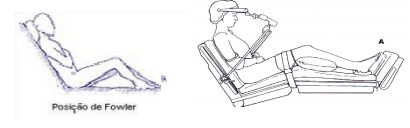
Posição de Fowler: o paciente é colocado em posição dorsal com o tórax elevado e os ombros são mantidos eretos. Usado para neurocirurgia.
Posição de Fowler Modificada: Essa é a posição sentada propriamente dita, isto é, em ângulo de 90º. Flexiona-se a parte dos MMII para prevenção de quedas. Ocorre o aumento do peso da paciente no dorso do corpo. O repouso do dorso é elevado, os joelhos são flexionados, e o suporte de pé é mantido no lugar. Indicada neurocirurgias, mamoplastias e abdominoplastias.
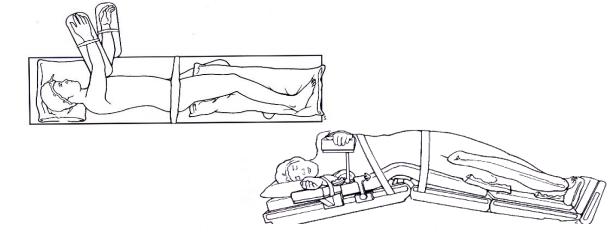
8- Posição supina ou dorsal: o paciente fica deitado sobre o dorso com seus brações em posição anatômica e as pernas levemente afastadas. Usada para indução de anestesia geral e acesso a cavidades maiores do corpo.
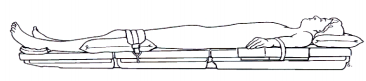
Posição de Tredelenmburg: o paciente fica em posição dorsal, com a pelve e membros inferiores elevados. Usada para cirurgia de abdome inferior e algumas cirurgias de extremidades inferiores. Essa posição pode, às vezes, interferir na respiração, porque o peso adicional dos órgãos internos comprime o diafragma do paciente.
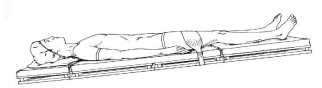
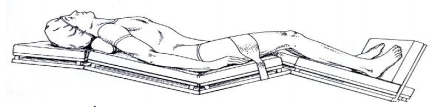
Posição de Tredelenmburg Reversa: Nessa posição o paciente estará em decúbito dorsal com elevação da cabeça e tórax e abaixamento do MMII. Usada frequentemente para oferecer acesso a cabeça e pescoço para facilitar que a força de gravidade desloque a víscera para adiante do diafragma e na direção dos pés. Indicada para manter as alças intestinais na parte inferior do abdome e reduzir a pressão sanguínea. Quando a modificação desta posição é usada para cirurgia da tireoide, o pescoço pode ser hiperestendido pela elevação dos ombros do paciente.
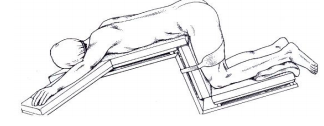
Posição Canivete (Kraske): É a posição derivada da ventral, na qual os MMII, tórax e MMSS são abaixados de forma que o corpo fique fletido sobre a mesa, mantendo-se a região a ser operada em plano mais elevado. Utilizada para cirurgias da região proctológicas e coluna lombar.
O que devemos observar:
• O corpo do paciente está bem alinhado;
• Os pés não estão cruzados;
• A cinta da coxa está passada corretamente;
• Os braços estão posicionados anatomicamente;
• As braçadeiras estão segurando os braços apropriadamente pelo meio do braço até o punho;
• Os cotovelos estão protegidos da pressão excessiva;
• Os coxins foram colocados adequadamente;
• Conferir a posição da cabeça;
• Se o paciente está bem fixado na mesa.
7 Degermação e paramentação:
Assepsia hospitalar: A assepsia é o processo de eliminar ou matar os microrganismos patogênicos de uma determinada superfície. Com o objetivo de conduzir o ato cirúrgico dentro dos padrões de segurança, evitando infecções, lançamos mão de recursos de assepsia, anto-sepsia e de conceitos para elucidar as diversas terminologias.
• Assepsia: conjunto de meios usados para impedir a penetração de germes em local que não contenha (uso de luvas, campos operatórios e instrumentos estéreis).
• Anti-sepsia:método usado para impedir a proliferação de microrganismos em tecidos vivos com o uso de substâncias químicas (escovação das mãos com sabões antissépticos).
• Degermação: remoção ou redução das bactérias da pele, por meio de limpeza mecânica (sabões, degermantes e escavagens) ou por agentes químicos. A degermação é aplicada sobre tecidos vivos.
• Desinfecção: destruição dos germes patogênicos ou inativação dos vírus, não necessariamente matando os esporos. A desinfecção é aplicada nos pisos, paredes, superfície de equipamentos, mobiliários e utensílios sanitários.
• Esterilização: eliminação total dos microrganismos, eliminação dos esporos e inativação dos vírus. A esterilização é aplicada no instrumental e roupas, avental, campos e compressas.
• Sanificação: redução do número de germes a um nível julgado isento do perigo, aplicação realizada em objetos inanimados nas dependências hospitalares, refeitórios e lavanderias.
• Desinfestação: exterminação ou destruição de insetos, roedores ou outros que possam transmitir infecções ao homem e a outros animais ou meio ambiente.
Roupas:
1. Uso do uniforme privativo nas dependências do centro cirúrgico, destinados à proteção do paciente e equipe cirúrgica: calças, jaleco, gorro, máscara, propé.
2. Além do uniforme privativo, as roupas incluem lençol móvel, lençol para cobertura do paciente, triângulo, cobertura da mesa cirúrgica.
3. Quanto a necessidade de esterilização as roupas podem ser:
a. Limpas: aquelas que necessitam apenas do processo delavagem e desinfecção;
b. Assépticas: necessitam, para o seu uso, de serem submetidas a processos de esterilização. São aventais, campos cirúrgicos, cobertura para mesa de instrumental e “opas” (proteção para costas dos membros das equipes).
4. O tipo de pano pode ser de algodão resistente, malha de algodão, sintético ou algodão leve.
5. O uso de roupas descartável na atualidade destaca-se pela praticidade de individualização.
6. Para aquisição de tecidos para a confecção de roupas do C.C. devem ser observados permeabilidade a vapor, boa durabilidade, resistência, baixo custo e cor firme.
Degermação: Consiste na remoção de maior quantidade de bactérias, detritos e impurezas depositadas sobre a pele. A pele normalmente possui bactérias resistentes e transitórias, sendo que as transitórias podem ser eliminadas facilmente com a lavagem das mãos com água e sabão durante 7 a 8 minutos. As bactérias resistentes são de difícil remoção por estarem fortemente aderidas a superfície cutânea. A degermação das mãos e antebraços podem ser realizados pelos métodos:
• Mecânicos: escova estéril + água corrente + sabão
• Químicos: uso de antisséptico degermante + escova estéril + água corrente
De acordo com as soluções preconizadas pelo Ministério da Saúde à base de PVPI ou clorexidine, em média 15 fricções em um tempo de 10 minutos podem atingir 95% de grau de confiança. A degermação é importante pelas seguintes razões:
• As luvas podem apresentar-se furadas ao final da cirurgia;
• Elas podem apresentar defeito de fabricação imperceptível ao olho nu;
• As bactérias tendem a se multiplicar com o suor das mãos e calor desta sobre as luvas;
• As luvas sofrem constantes traumas por agulhas, unhas e outros.
Procedimentos:
• Estar paramentado com o uniforme privativo do C.C., usando gorro, máscara bucal e narinas, manter unhas curtas e sem esmalte;
• Retirar joias das mãos e antebraços, inclusive aliança;
• Proceder degermação somente de pele íntegra e sem solução de continuidade;
• Abrir a torneira, lavar as mãos, antebraços e cotovelos com degermante e água corrente para retirada de algum resíduo;
• Retirar a escova esterilizada do suporte e segurá-la pela metade inferior com a mão esquerda e embebê-la com degermante;
8 Degermação e paramentação Parte 2:
• Iniciar a escovação pelas unhas da mãe direita; em caso de pessoas canhotas pela esquerda, contando 15 movimentos;
• Escovar a palma da mão (região ventral), começando pela parte lateral do dedo mínimo, espaço interdigital de cada dedo, até o polegar, com movimentos de vaivém para cada área descrita, desde a extremidade dos dedos até o pulso;
• Virar a mão e escovar o dorso da mesma mão, começando pela região lateral externa do polegar e terminando no dedo mínimo com movimentos de vaivém;
• Passar para o antebraço, escovando em toda a sua extensão, desde o punho até o cotovelo, girando e mantendo a mão elevada, não podendo tocar em nada;
• Escovar também o cotovelo com movimentos circulares;
• Enxaguar a escova, passar para a outra mão, pegando-a pela extremidade oposta que segurava antes;
• Ensaboar e iniciar a escovação da mãe esquerda com os mesmos procedimentos adotados para a mão direita;
• Ao terminar a escovação depositar a escova na pia;
• Proceder o enxague no sentido das unhas, mãos, antebraço e cotovelo, em ambos os braços;
• Manter as mãos juntas e elevadas após o enxague, deixando escorrer o excesso de água na pia;
• Ir para a sala operatória, mantendo as mãos juntas e antebraços em posição vertical, acima da cintura e sem tocar em nada;
• Enxugar com compressas esterilizadas as mãos, antebraços e por último os cotovelos, primeiro o da mão direita e depois o da mão esquerda, em seguida desprezar no hamper.
Vestir avental esterilizado: A finalidade do uso do avental esterilizado é servir de barreira protetora, que contribui para a manutenção da condição de assepsia e proteção do paciente.
Procedimentos:
• Pegar o avental pela parte posterior superior junto às tiras, elevá-lo e trazê-lo para fora da mesa;
• Abrir o avental sem encostar em nada, realizando movimentos firma e rápido;
• Segurar o avental pela parte interna do ombro, e com um movimento rápido e cuidadoso, introduzir os dois braços nas mangas, ao mesmo tempo, conservando as mãos para o alto e os braços em extensão;
• Distanciar da cintura os amarrilhos para que o circulante possa pegá-los e amarrá-los;
• Deixar os braços acima da cintura e na frente, considerar esterilizados apenas a parte da frente e acima da cintura.
Calçar luvas esterilizadas: O uso das luvas esterilizadas tem por finalidade completar a barreira protetora, visando manter a assepsia cirúrgica
• Abrir o envelope de luvas, de modo que os punhos finquem voltados para a pessoa que vai calçar;
• Calçar a luva esquerda, segurando-a a com a mão direita, tendo o cuidado de segurá-la sobre a dobra do punho;
• Calçar a luva direita, com o auxilio da mão esquerda, com os dedos introduzidos na dobra e puxá-la até cobrir o punho da manga do avental;
• Ajeitar as luvas com ambas as mãos e sobrepô-las ao punho do avental, não deixar qualquer parte do punho do avental para fora nem pele exposta;
• Conservar as mãos enluvadas para o alto e acima do nível da cintura.
Descalçar as luvas:
• Dobrar os punhos das luvas, sem, contudo tocar n aparte interna;
• As luvas devem ficar pelo avesso, com a finalidade de proteger a equipe cirúrgica.
9 Processos de esterilização:
• Microrganismos: organismos vivos, invisíveis a olho nu;
• Microrganismos patogênicos: são microrganismos que causam doenças infecciosas;
• Esporos: são formas inativas de bactérias;
• Esterilização: é o processo de destruição de todos os organismos patogênicos, eliminação dos esporos e inativação dos vírus;
• Desinfecção: processo de destruição de todos os organismos patogênicos, exceto os esporulados;
• Desinfetante: substancia química usada para fazer desinfecção;
• Antisséptico: toda substância capaz de impedir a proliferação das bactérias, inativando-as ou destruindo-as;
• Bactericida: agente que mata as bactérias.
Métodos de esterilização:
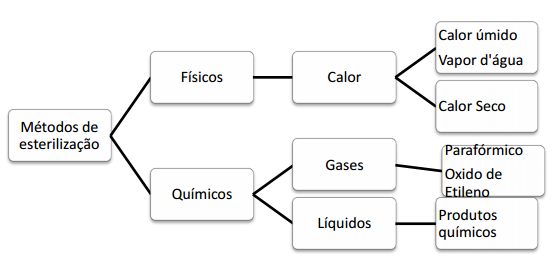
Esterilização por calor úmido:
Por meio físico a vapor sob pressão -esterilização a calor úmido por meio de vapor saturado e sob pressão constitui o processo de esterilização mais variável e fácil de controlar.
Vantagens:
• Altamente efetiva;
• Rápido aquecimento e rápida penetração nos pacotes;
• Barata;
• Pode esterilizar.
desvantagens:
• O material deve ter resistência ao calor e a umidade;
• Não esteriliza pós e óleos.
Os materiais são divididos em:
• Material de superfície: material pouco denso, exposição de 15 min a 121°C. Exemplo: seringas, agulhas, cubas, sondas, etc.
• Material de densidade: material espesso. Exposição por 30 minutos a 121°C. Exemplo: gazes, compressas, campos, etc.
Cuidados com o carregamento da autoclave:
• Carregar o aparelho com material que requer o mesmo tempo de exposição;
• Utilizar apenas 80% da capacidade da autoclave;
• Dispor o material na autoclave, de modo a facilitar a penetração e circulação do vapor e eliminação do ar.
Esterilização pelo ar seco:
Estufa ou forno de Pasteur – caracteriza esse método a ausência de umidade, o que o torna menos eficiente e mais moroso, por aumentar a termo resistência de esporos. Deve ser utilizado apenas por material que não pode ser esterilizado pelo vapor.
Vantagens:
• Esteriliza pós, óleos e vidros;
• Pouco corrosivo;
• Baixo custo.
Desvantagens:
• A penetração do calor no material é lenta;
• Requer longo período de exposição;
• Limitações de artigos e utilização de invólucros;
• Inadequada para tecidos e borrachas.
10 Processos de esterilização Parte 2:
Observações:
• Para se efetuar a esterilização faz-se necessário um período de 2horas de exposição a 160°C.
• As substancias oleosas exigem 4 horas e 45 minutos para que haja aquecimento e esterilização a 160°C .
• Durante a esterilização a estufa não pode ser aberta.
Esterilização por produtos químicos:
A escolha deste método faz-se pela impossibilidade de determinados matérias não poderem sem expostos ao calor. Ao escolher um produto químico observar as seguintes propriedades:
• Não ser irritante a tóxico para os tecidos humanos;
• Ter poder para destruir os microrganismos patogênicos;
• Ser estável;
• Não ser corrosivo.
Quando utilizar um produto químico como esterilizante, observar:
• Emergir o artigo na solução adequada;
• Utilizar EPI e garantir ventilação na sala;
• Preencher o interior das tabulações e reentrâncias com o auxilio de seringa, se necessário, evitando a formação de bolhas de ar;
• Observar e respeitar o tempo de exposição
• Enxaguar os artigos;
• Secar com compressa estéril ou ar comprimido;
• Acondicionar em invólucro adequado.
11 Tipos de anestesias:
conceitos:
Anestesia: é a perda parcial ou completa da sensação de dor com ou sem perda de consciência.
Analgesia: é a perda completa da sensação de dor sem a perda da consciência.
Hipnose: é a perda da consciência sem perda da sensação de dor.
Fatores que interferem na escolha da anestesia:
• Estado geral do paciente
• Idade do paciente
• Medicações usadas pelo paciente
• Procedimento cirúrgico
• Exames laboratoriais
Tipos de anestesia:
Geral: considera-se anestesia geral a capacidade que os anestesistas tem de bloquear toda a sensibilidade do corpo. Pode ser
a. Inalatória: o anestésico é inalado e introduzido na corrente sanguínea através da membra alveolar na circulação pulmonar e em seguida na circulação geral até os tecidos. Sua concentração no cérebro determina a profundidade da anestesia.
b. Endovenosa: agente endovenoso como droga principal. Exemplo Fentanil, Diazepan.
Cuidados de Enfermagem:
a. Receber o paciente cordialmente;
b. Puncionar veia calibrosa;
c. Aferir SSVV
d. Permanecer ao lado do paciente a fim de dar-lhe segurança e conforto;
e. Contê-lo se necessário;
f. Auxiliar o anestesista na conecção de intermediário no aparelho de anestesia;
g. Após anestesia, colocar o paciente na posição adequada para a cirurgia;
h. Colocar placa dispersiva;
i. Os membros devem ficar apoiados em talas ou suportes;
j. Verificar continuamente PA, P, R, cor da pele, ficando atento a sinais de choque. Fases da anestesia geral:
Indução: inicia-se com a administração do anestésico até atingir um grau de depressão do sistema nervoso central (SNC), sem ocorrer à perda da consciência, sem ocorrer à perda da consciência, sem sentir dor, preservando as funções vitais.
Manutenção: é quando mantem o SNC deprimido. Ocorre com administração de doses complementares a dose inicial.

Anestesia regional: considera-se anestesia regional a capacidade que o anestésico tem de bloquear a sensação de dor na raiz ou no tronco do nervo e afeta a região do corpo sem a perda da consciência.
Matérias necessários:
• Agulhas específicas
• Seringa e agulhas
• Materiais para assepsia
• Gases, máscara
• Anestésico
12 Tipos de anestesias Parte 2:
Pode ser: raquidiano ou epidural
Bloqueio raquidiano: o agente anestésico é injetado dentro do espaço subaracnóide, dessensibilizando as raízes nervosas raquidianas.
vantagens:
• Paciente permanece consciente
• Reflexos da garganta são mantidos
• Administração é fácil
• Não é irritante para o sistema respiratório
• Relaxamento muscular completo
Desvantagens:
• Tensão psíquica, pois o paciente pode ouvir
• Cefaleia
• Hipotensão
Complicações:
• Sequelas neurológicas
• Cefaleia
• Síndrome da cauda equina
• AVC
Contraindicações:
• Lesão da medula espinhal
• Doença neurológica
• Anemia intensa
Bloquei epidural – o agente anestésico é injetado no espaço que circunda a dura-máter. Vantagens:
• Ausência de complicações neurológicas
• Menos distúrbios na pressão sanguínea.
Complicações:
• Parada respiratória
• Hipotensão
Bloqueio local – A anestesia local deprime os nervos superficiais e interfere com a condução dos impulsos dolorosos de determinada área ou região.
13 Centro de recuperação pós-anestésico (CRPA):
A sala deve conter:
• Camas com grade
• Painel de gazes – oxigênio e ar comprimido
• Aspirador a vácuo e portátil
• Monitores
• Oxímetro
• Material de urgência
A alta geralmente é determinada por:
• Estabilização dos sinais vitais
• Nível de consciência
• Efeito da cirurgia
14 Prevenção de infecção:
Fontes de infecção:
• Paciente: microbiota da pele; tratos - respiratório, digestivo e gênito-urinário
• Equipe: orofaringe, cabelo e pele.
Fatores de risco:
• Idade do paciente
• Estado nutricional
• Doença de base (diabetes, desnutrição, obesidade e outros)
• Infecções comunitárias;
• Indicações inadequadas de cirurgia;
• Execução da técnica incorreta;
• Tempo de duração do ato cirúrgico;
• Presença de coágulos, espaço morto, prótese e tecido desvitalizado;
• Patologias sistêmicas subjacentes (doenças oncológicas, deficiência do estado imunológico, disfunção de órgãos e sistemas, doenças metabólicas)
“Quanto menor o tempo de permanência no hospital, menor a incidência de infecções de ferida cirúrgica.”
Classificação de cirurgia por potencial de contaminação: As infecções pós operatórias devem ser analisadas conforme o potencial de contaminação da ferida cirúrgica, entendido como o número de microrganismos presentes no tecido a ser operado. A classificação das cirurgias deverá ser feita no final do ato cirúrgico, pelo cirurgião. Podem ser: limpa, potencialmente contaminadas, contaminada e infectadas.
Cuidados com a ferida operatória:
1. Lavagem das mãos antes, durante depois de cada manipulação;
2. Usar luva estéril ao manipular ferida aberta ou recentemente fechada (menos de 24 h).
3. Tipos de feriadas:
a. Ferida cirúrgica fechada/seca (já ocorreu cobertura epitelial da ferida) Nas primeiras 24 h, manter coberta, trocando gaze em caso de exsudação ou sangramento ;Remover penso após 24 horas; Instruir o paciente para lavar com água e sabão – nãos esfregar – secar; Aplicar antisséptico; não cobrir.
b. Ferida úmida / aberta Manter penso cirúrgico; Fazer curativo com antisséptico (PVPI degermante ao redor da ferida e PVPI tópico no leito da ferida)
c. Ferida com Exudação Serosa Trocar curativo sempre que necessário; Aplicar antisséptico.
d. Ferida com pequena secreção purulenta em pontos de sutura Remover precocemente pontos com exudação purulenta; Aplicar antisséptico; Manter gaze sobre a região recém aberta.
e. Ferida com dreno - Objetivos: Facilitar remoções de sangue, soro e fluidos; Impedir a formação de hematomas, espaço morto. Indicações: Cirurgias do trato biliar e pâncreas; Intervenções que haja: extensiva injúria dos tecidos, debridamento incompleto; impossível remoção total de corpos estranhos; inevitável contaminação bacteriana. Remover o mais cedo possível; Caso haja indicação, encaminhar para bacteriologia, caso cirurgia se torne infectada.
f. Cuidados especiais:i. Quando for trocar vários curativos, deve-se iniciar por aqueles de incisão limpa e fechada, seguindo-se de ferida aberta não infectada, depois os infectados e por último as colostomias e fistulas em geral. Quando for necessário o uso de pomadas, dispensá-las em gaze estéril (para não contaminar o tubo); Os recipientes das soluções devem permanecer tampados e a solução trocada a cada 24 horas, até 7 dias. O soro fisiológico deve ser desprezado a cada curativo; Reduzir o tempo de exposição da ferida e do material; Trocar o curativo toda vez que estiver sujo e úmido (não ultrapassar 6 horas); Usar técnica de tampão rotativo no curativo, evitando movimentos de vaivém; Limpar a ferida da área menos contaminada para a mais contaminada, lembrando que nas feridas infectadas a área mais contaminada é a do interior da lesão; e na cirurgia, a pele ao redor da incisão é a mais contaminada.
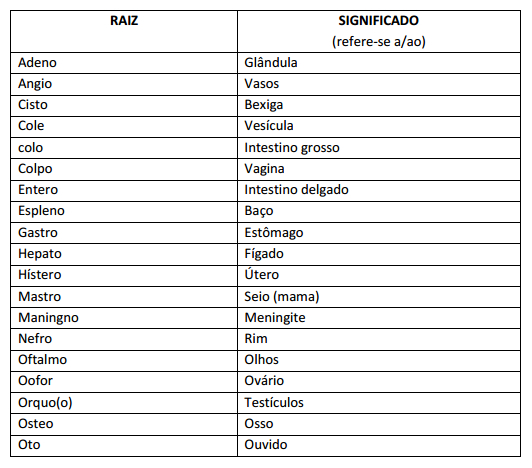
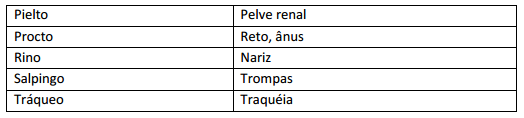
Terminologia Cirúrgica: A terminologia cirurgia é o conjunto de termos utilizados para indicar o tratamento cirúrgico a ser realizado.
Raiz: parte da estrutura da palavra, indicando q parte anatômica que sofrerá a intervenção cirúrgica.
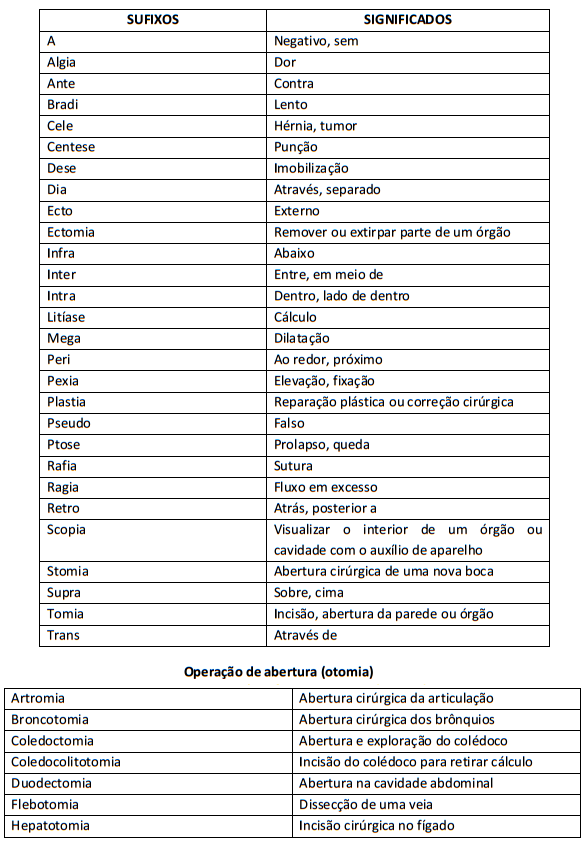
Afixos: partes que são acrescidas antes (prefixos) ou após a raiz (sufixos). O sufixo indica o tratamento cirúrgico ou diagnóstico.
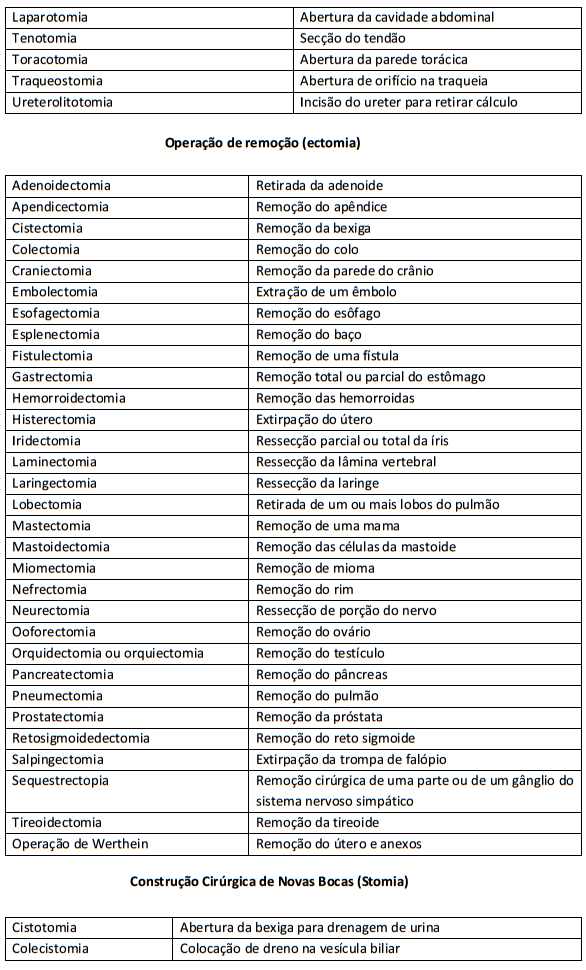
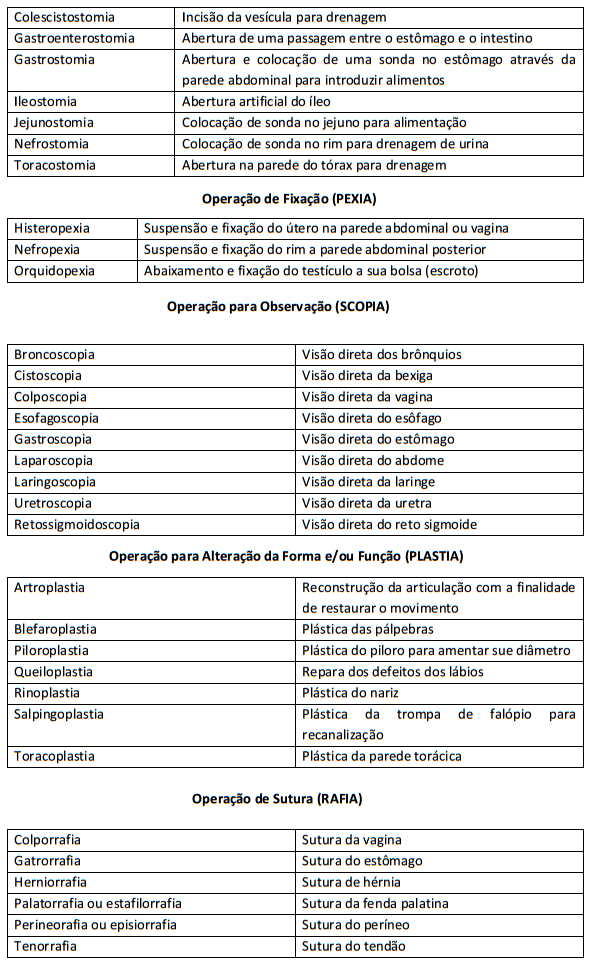
15 Tempo Cirúrgico:
Ato cirúrgico propriamente dito. São 04 tempos ou fases: diérese; hemostasia; cirurgia propriamente dita; síntese.
1- Diérese – a abertura ou incisão. Consiste em preparar os tecidos ou planos anatômicos para atingir uma região ou órgão. Pode ser classificada em mecânica ou física.
a. Tipos de diérese mecânica:
a. Punção – introdução de uma agulha ou cateter nos tecidos sem seccioná-los.
b. Secção – segmentação dos tecidos com material cortante.
c. Curetagem – raspagem de superfície de um órgão com o auxílio de cureta.
d. Dilatação – processo através do qual se procura aumentar a luz de um órgão tubular.
b. Tipos de diérese física:
a. Térmica: realizada com calor, cuja fonte é a energia elétrica (bisturi elétrico)
b. Crioterapia– consiste no resfriamento intenso e repetido da área em que vai ser realizada a intervenção cirúrgica.
c. Raio laser – consiste em um bisturi que emprega feixe de radiação infravermelho de alta intervenção cirúrgica.
2- Síntese/sutura – é a união dos tecidos. Pode ser:
a. Cruenta – união dos tecidos realizada por meio de sutura permanente ou removível.
b. Incruenta – é a aproximação dos tecidos, unindo bordas por meio de gesso, adesivo ou atadura.
c. Imediata – realizada logo após o traumatismo.
d. Mediata – algum tempo após a lesão.
e. Completa – quando é feita em toda a extensão da lesão.
f. Incompleta – a união dos tecidos não é realizada em toda a extensão da lesão, mantendo-se uma pequena abertura para colocação de um dreno.