Anatomia e Fisiologia
Noções Básicas em Auxiliar de Farmácia
1 Anatomia:
O coração:
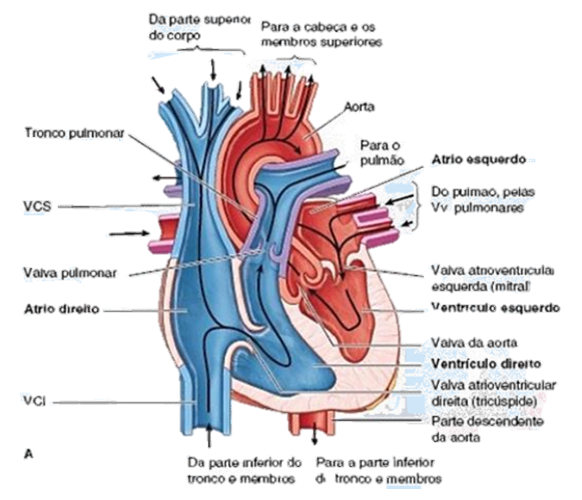
O coração é uma bomba dupla, auto ajustável, de sucção e pressão, cujas partes trabalham em conjunto para levar sangue a todas as partes do corpo. O lado direito do coração recebe sangue pobre em oxigênio (por meio das Veias Cavas Superior e Inferior), pois é o sangue que já circulou por todo o corpo. Já o lado esquerdo, recebe sangue rico em oxigênio (por meio das veias pulmonares), pois este sangue acaba de ser oxigenado nos pulmões, e o bombeia para a aorta.
Figura 1
Localização:
Mediastino: O mediastino é a cavidade torácica onde estão inseridas diversas estruturas, como os grandes vasos e o coração. Ele se divide em mediastino superior e inferior, estando o coração na parte média do mediastino inferior o qual possui as partes anterior e posterior.
Estruturas:
Camadas: Cada Câmara cardíaca possui 3 camadas, da superficial para a mais profunda (Luminal):
Endocárdio: Fina e mais interna, constituída de endotélio e tecido conectivo, ela também reveste as valvas.
Miocárdio: Camada intermediária helicoidal e espessa, formada por músculo cardíaco.
Epicárdio: Uma camada externa fina (mesotélio) formada pela lâmina visceral do pericárdio seroso.
Figura 2
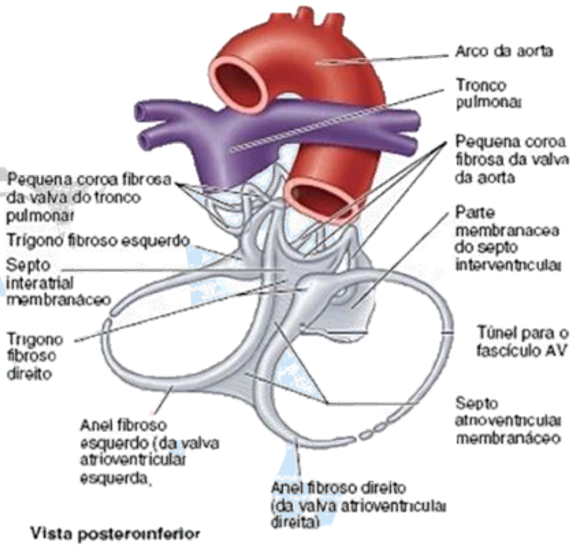
Esqueleto fibroso do coração:
É formado por colágeno denso e possui 4 anéis fibrosos que circundam os óstios das valvas AV e arteriais. Esses anéis se conectam por meio dos trígonos direito e esquerdo.
Esse esqueleto é muito importante, pois é nele que o músculo cardíaco se fixa, o que dá mais firmeza a estrutura do coração e permite que as fibras caracterizem-se como helicoidais. Além disso, fixam-se nele também, as valvas arteriais e AV, impedindo distensões excessivas.
O esqueleto fibroso do Coração também funciona como isolante elétrico, pois se posiciona entre os átrios e os ventrículos, fazendo com que essas câmaras contraiam independentemente, por meio do retardo dos impulsos.
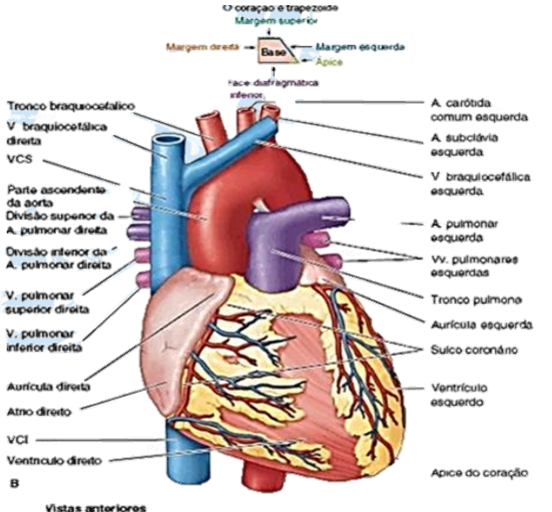
Formato, orientação, faces e margens do coração:
O coração tem um formato Trapezóide, tendo um ápice (Inferior) e uma base (Superior). A base corresponde principalmente ao átrio esquerdo, com pequena contribuição do átrio direito e o ápice corresponde à parte inferolateral do ventrículo esquerdo.
As quatro faces do coração são:
Figura 3
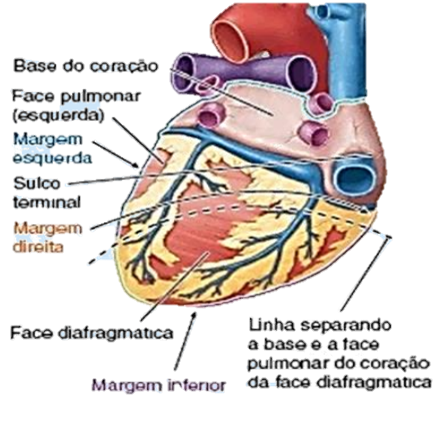
Face esternocostal (anterior): Formada principalmente pelo ventrículo direito.
Face diafragmática (inferior): Formada principalmente pelo ventrículo esquerdo e parte do VD.
Face Pulmonar direita: Formada principalmente pelo átrio direito.
Face Pulmonar esquerda: Formada principalmente pelo ventrículo esquerdo e forma a impressão cardíaca do pulmão esquerdo.
As quatro margens do coração são:
Margem direita (ligeiramente convexa): Formada pelo átrio direito.
Margem inferior (quase horizontal): Formada principalmente pelo ventrículo direito e parte pelo VE.
Margem esquerda (Oblíqua, quase vertical): Formada principalmente pelo VE e pequena parte da aurícula esquerda.
Margem Superior: É formada pelos átrios e pelas aurículas D e E em vista anterior. Essa margem é muito importante, pois dela emergem a parte ascendente da aorta e o tronco pulmonar. Além disso a Veia Cava superior desemboca no seu lado direito.
Figura 4
Átrios:
Câmaras de recepção, as quais bombeiam sangue para os ventrículos.
Átrio direito: Forma a margem direita do coração. Essa é a câmara que recebe sangue venoso da Veias Cavas (superior e inferior) e do Seio Coronário. Projeta-se formando uma bolsa muscular cônica, chamada de aurícula direita, a qual aumenta a capacidade do átrio, funcionando como uma câmara adicional.
Interior: Sua parte Posterior é lisa, de paredes finas, onde se abrem as veias cavas e o seio coronário. Já a parte anterior é muscular, rugosa, formada pelos músculos pectíneos. Está presente o Óstio Atrioventricular Direito, por meio do qual o átrio direito transfere sangue pouco oxigenado para o ventrículo direito.
A Crista Terminal separa internamente as partes lisas e áspera da parede atrial. Na parte superior, abre-se a Veia Cava Superior, no nível da 3ª cartilagem costal direita. Na parte inferior, abre-se a Veia Cava Inferior, quase alinhada com a VCS, no nível aproximado da 5ª cartilagem costal. Também está presente o Óstio do Seio Coronário, tronco venoso que recebe a maioria das veias cardíacas, localizado entre o Óstio AV e o Óstio da VCI. Há o Septo Interatrial, que separa os dois átrios, possuindo uma zona de pressão chamada fossa oval.
Exterior:
Figura 5
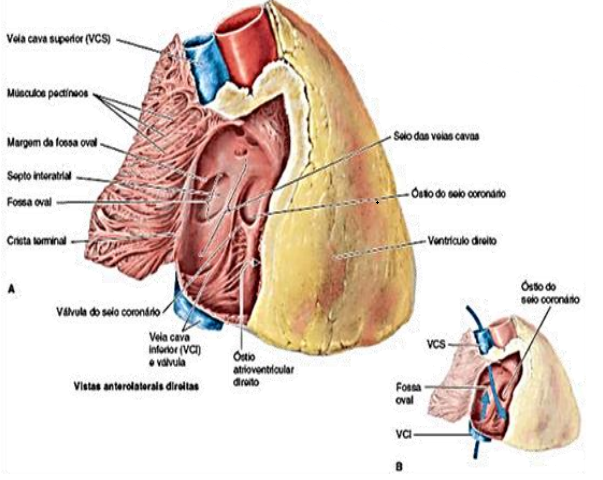
Presença do Sulco Terminal, que separa externamente as partes lisas e áspera da parede atrial.
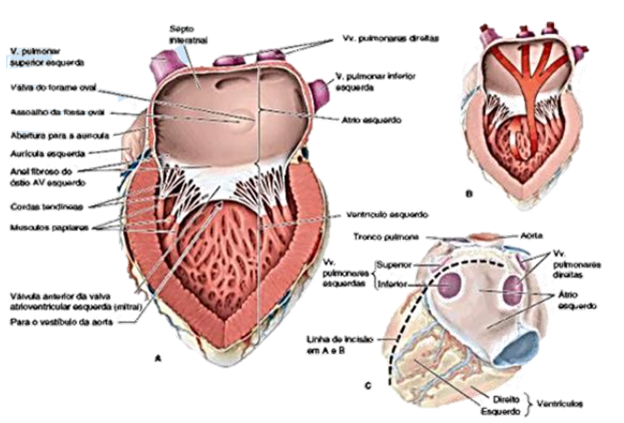
Átrio Esquerdo:
Forma a maior parte da base do coração. Recebe sangue oxigenado por meio das Veias Pulmonares direita e esquerda, que entram na região de paredes finas.Também possui uma espécie de câmara adicional, denominada de aurícula esquerda, a qual é muscular, tubular e possui suas paredes trabeculadas com músculos pectíneos. Ela forma a parte superior da margem esquerda do coração e cavalga a raiz do tronco pulmonar.
Interior:
Maior parte de paredes lisas e uma parte menor muscular, chamada de aurícula esquerda. Há a entrada de quatro veias pulmonares (2 superiores e 2 inferiores) que entram na parede posterior lisa. Possui a parede ligeiramente mais espessa que o átrio direito.
Possui um Septo Interatrial, que separa as duas câmaras atriais, inclinado para a direita posteriormente. Há também o Óstio Atrioventricular esquerdo, por meio do qual o sangue oxigenado que chega pelas veias pulmonares passa para o Ventrículo Esquerdo.
Figura 6
2 Ventrículos:
Câmaras de ejeção, em que, do lado direito, ejeta durante a sua contração sangue ao pulmão para ser oxigenado, e do lado esquerdo ejeta sangue oxigenado para as diversas partes do corpo.
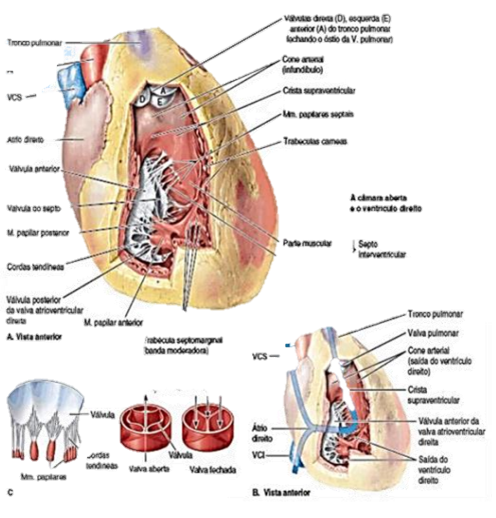
Ventrículo Direito:
Forma a maior parte da face esternocostal do coração, pequena parte da face diafragmática e quase toda a margem inferior. Na sua parte superior, afila-se formando um infundíbulo, que leva ao tronco pulmonar. Internamente, possui elevações musculares irregulares, chamadas de trabéculas cárneas. Está presente a Crista Supraventricular, a qual separa a parede muscular rugosa (parte de entrada) da parede lisa do infundíbulo (parte de saída).
Recebe sangue do Àtrio Direito por meio do Óstio Atrioventricular Direito (tricúspide), o qual é circundado por um dos anéis fibrosos do esqueleto fibroso do coração, que mantém seu calibre constante e, por isso, as válvulas fixadas da Valva Atrioventricular batem da mesma forma a cada batimento cardíaco.
No seu interior, apresentam-se os músculos papilares, que são projeções musculares cônicas, com bases fixadas à parede ventricular. Deles originam-se as cordas tendíneas, que fixam-se às margens livres e às superfícies ventriculares das válvulas anterior, posterior e septal, de maneira a evitar a separação das válvulas e sua inversão. Dessa forma, as válvulas impedem a regurgitação de sangue do Ventrículo Direito para o átrio direito durante a sístole ventricular.
Músculos Papilares:
Anterior: Maior e mais proeminente. Origina-se da parede anterior do VD e suas cordas tendíneas se fiam nas válvular anterior e posterior da Valva Atrioventricular direita.
Posterior: Origina-se da parede inferior do VD e suas cordas tendíneas se fixam nas válvulas posterior e septal da Valva Atrioventricular Direita. Pode ter várias partes.
Septal: Origina-se do Septo Interventricular e suas cordas tendíneas fixam-se nas válvulas anterior e septal da Valva Atrioventricular Direita.
Há o Septo Interventricular, o qual é composto pelas partes muscular e membranácea, o qual faz a divisão entre os dois ventrículos.A Trabécula Septomarginal é um feixe muscular curvo que passa pelo VD da parte inferior do SIV até a base do músculo papilar anterior. Ela é responsável por conduzir parte do Ramo Direito do Fascículo Atrioventricular.
A Valva do Tronco Pulmonar no ápice do infundíbulo está no nível da 3ª cartilagem costal esquerda.
Figura 7
Ventrículo esquerdo:
Forma o Ápice do Coração, praticamente toda sua face e margem esquerdas e grande parte da face diafragmática.
Interior:
Apresenta paredes até 3 vezes mais espessas do que o ventrículo direito, cobertas por trabéculas cárneas, que são mais finas e numerosas do que as do VD. Possui uma cavidade cônica mais longa e seus músculos papilares anteriores e posteriores são maiores do que os de VD. Está presente o vestíbulo da Aorta, parte lisa de saída, localizada superoanteriormente, que leva ao Óstio da Aorta, o qual é circundado por um anel fibroso, ao qual estão fixadas as válvulas direita, posterior e esquerda da valva da aorta, e à valva da aorta. Possui uma Valva Atrioventricular com duas válvulas que guardam Óstio AV esquerdo.
A Valva Atrioventricular Esquerda (mitral), possui duas válvulas, a anterior e a posterior, e está localizada posteriormente ao esterno, no nível da 4ª cartilagem costal. Suas válvulas recebem cordas tendóneas de mais de um músculo papilar.
Figura 8
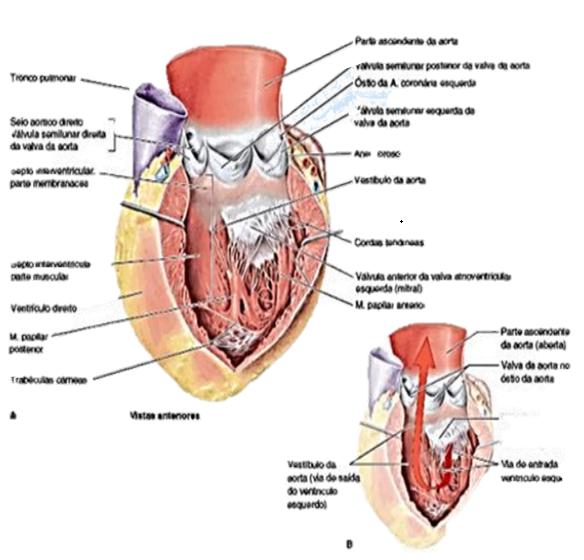
A Valva da Aorta, situada entre o ventrículo esquerdo e a parte ascendente da Aorta, possui posição obliqua e está localizada do lado esquerdo do esterno posteriormente, no nível do 3º espaço intercostal.
Irrigação Cardíaca:
É feita pelas artérias coronárias direita e esquerda, as quais se originam dos seios da Aorta Ascendente e seguem para lados opostos do tronco pulmonar.
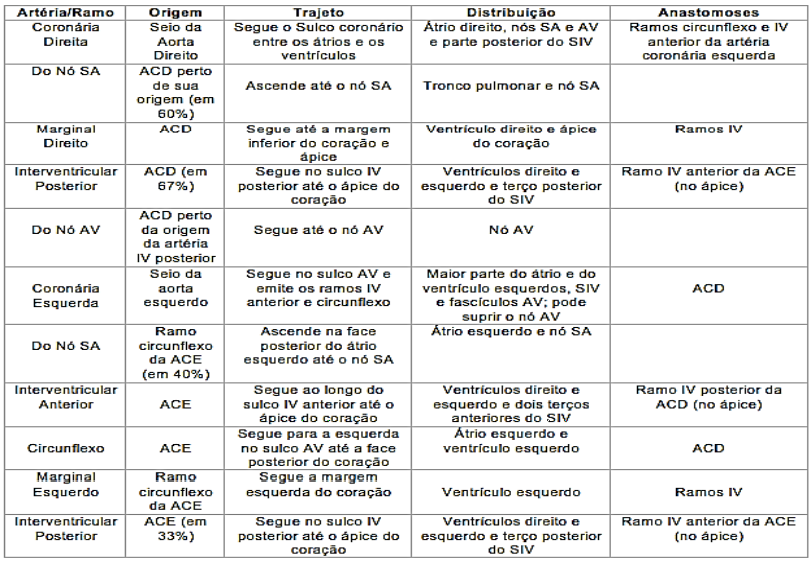
A Artéria Coronária Direita emite próximo de sua origem um ramo do Nó Sinoatrial ascendente, o qual irriga o Nó Sinoatrial. Depois ela desce pelo Sulco Coronário e emite o Ramo Marginal Direito, responsável pela margem direita, enquanto dá seguimento para o ápice do coração. Após emiti-lo, vira à esquerda e continua no Sulco Coronário até a face posterior do Coração. Na face anterior, no cruzamento dos septos interatriais e interventriculares, dá origem ao Ramo do Nó Atrioventricular, que irriga o Nó Atrioventricular. Ela origina o grande Ramo Interventricular Posterior, que desce no Sulco Interventricular Posterior em direção ao ápice. Ele é responsável pela irrigação das áreas adjacentes dos ventrículos e envia Ramos Interventriculares Septais perfurantes para o Septo Interventricular. O Ramo Terminal continua por uma pequena distância no sulco coronário. Assim, a ACD supre a face diafragmática do coração.
Figura 9
A Artéria Coronária Esquerda quando entra no sulco coronário, divide-se em dois ramos, Ramo Interventricular Anterior e o Ramo Circunflexo. Em 40% das pessoas, o Ramo do Nó Sinoatrial é originado a partir do ramo circunflexo e depois ascende na face posterior do átrio esquerdo até o Nó AV.
O Ramo IV Anterior segue pelo sulco IV até o ápice. Ele é responsável por irrigar as partes adjacentes dos ventrículos e por meio dos Ramos IV septais, os 2/3 anteriores do Septo Interventricular. Em muitas pessoas, o Ramo IV Anterior dá origem ao Ramo Lateral.
O Ramo Circunflexo acompanha o Sulco Soronário ao redor da margem esquerda do coração até a face posterior do coração. Origina o Ramo Marginal Esquerdo, que companha a margem esquerda do coração e supre o Ventrículo Esquerdo. Na maioria das pessoas, ele termina no Sulco Coronário na face posterior do coração, antes da crux cordis.
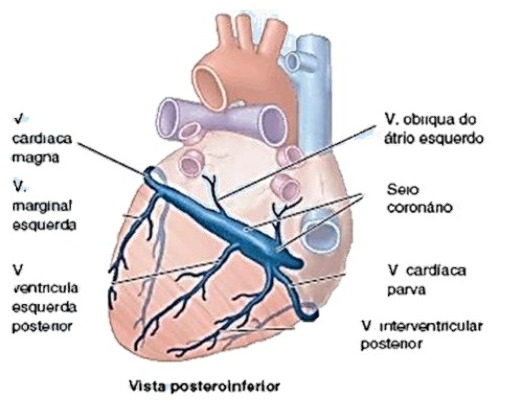
Drenagem Venosa do Coração:
Seio Coronário: É a principal veia do coração. É um canal venoso largo que segue da direita para a esquerda na parte posterior do sulco coronário e recebe as veias: Cardíaca Magna (extremidade esquerda), Veia Interventricular Posterior e Veia Cardíaca Parva (extremidade direita), Veia Posterior do Ventrículo Esquerdo e Veia Marginal Esquerda.
Veias Cardíacas Mínimas: São pequenos vasos que começam nos leitos capilares do miocárdio e desembocam no átrio direito. Apesar de serem denominadas veias, são comunicações avalvulares com os leitos capilares do miocárdio, que podem conduzir sangue das câmaras para o miocárdio.
Figura 10
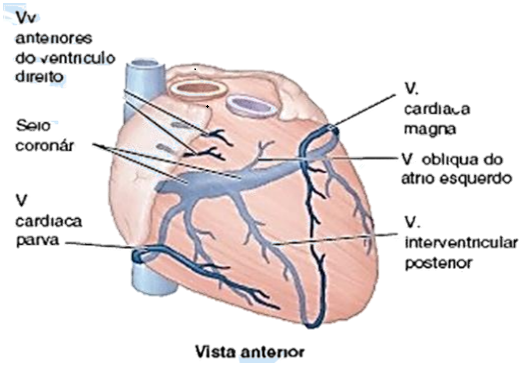
Figura 11
Resumo irrigação cardíaca:
Figura 12
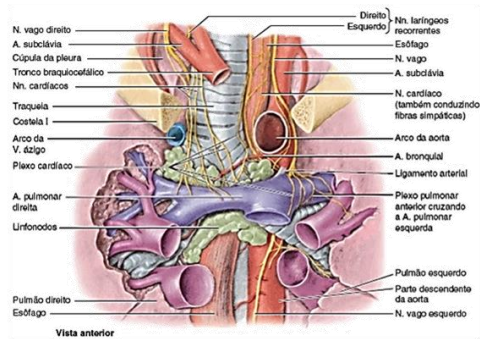
A inervação do coração:
O coração é suprido por fibras nervosas autônomas do Plexo Cardíaco que costuma ser dividido em parte superficial e profunda. Esse plexo está localizado, aproximadamente, atrás da Traqueia.
O Plexo é formado por fibras simpáticas e parassimpáticas que partem em direção ao coração e também por fibras aferentes viscerais que conduzem fibras reflexas e nociceptivas aferentes, provenientes do Coração.
As fibras simpáticas são provenientes da Medula Espinhal, nas colunas celulares intermediolaterais. Já as fibras parassimpáticas são provenientes dos Nervos Vagos.
Simpático:↑ FC; ↑ Condução de impulso; ↑ Força de contração; ↑ Fluxo sanguíneo nos vasos coronários.
Parassimpático: Faz o oposto das fibras simpáticas, descrito acima.
3 Fisiologia:
Ciclo cardíaco:
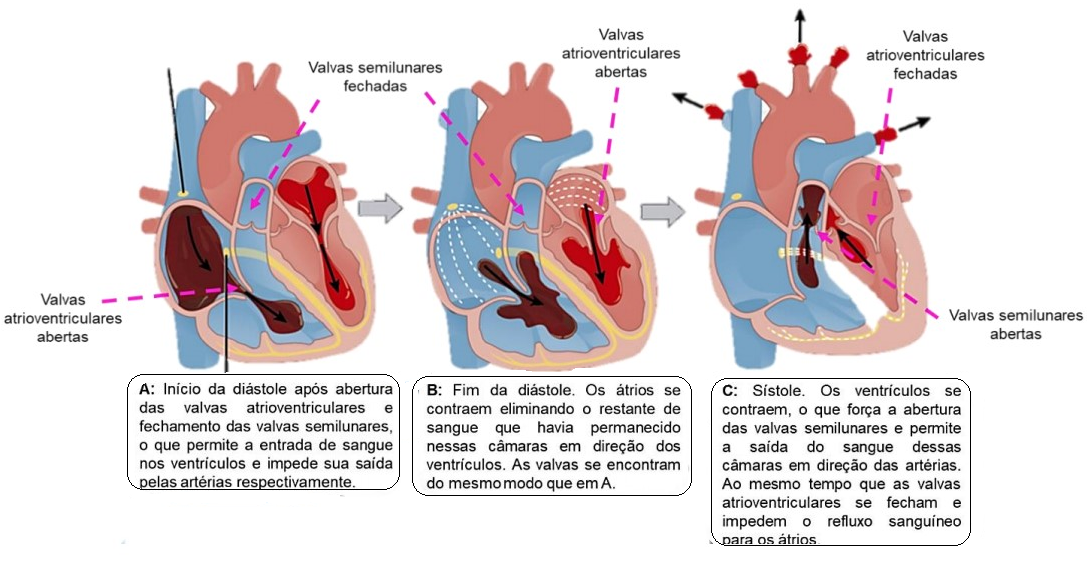
O ciclo cardíaco diz respeito a um conjunto de eventos sincronizados e contínuos, que ocorrem com o objetivo de bombear sangue para o corpo. Pode-se descrever o ciclo cardíaco em duas fases gerais: a sístole (contração) e a diástole (relaxamento), a duração total de um ciclo é correspondente a frequência cardíaca (FC).Por exemplo, se a FC for igual a 80 batimentos por minuto, um ciclo dura 1/80 minutos por batimento. Entretanto, pelo fato de não ser possível a contração simultânea entre os átrios e os ventrículos, pode-se separar, didaticamente, o ciclo cardíaco em 5 fases.
Tudo se inicia com um breve instante em que ambas as câmaras, átrios e ventrículos, estão relaxados. Os átrios, por sua vez, estão recebendo o sangue vindo das veias cavas enquanto os ventrículos acabaram de completar uma contração.
À medida que os ventrículos relaxam, por sua vez, as valvas AV se abrem e permitem que o sangue flua por gravidade para eles, fazendo com que estes se expandam para acomodar o sangue que chega.
Diástole global:
Desta forma, a maior parte do sangue que o ventrículo recebe ocorre enquanto os átrios também estão relaxados, no entanto, uma pequena porção, cerca de 20% do enchimento, ocorre apenas quando os átrios se contraem, após serem atingidos por uma onda de despolarização, e empurram o sangue aos ventrículos.
Sístole atrial: A onda de despolarização, por sua vez, se move lentamente pelas células condutoras no Nó Atrioventricular e rapidamente seguem pelos ramos do Fascículo Atrioventricular, através das Fibras de Purkinje, até o ápice do coração – evento responsável por fazer com que a sístole ventricular se inicie no ápice e siga em direção à base; o sangue empurrado contra a porção inferior das Valvas AV faz com que elas se fechem de modo que não haja refluxo para os átrios e, as vibrações geradas por esse choque correspondem ao primeiro som cardíaco – TUM.
Nesse momento, ambos os conjuntos de valvas estão fechadas, logo, o sangue nos ventrículos não tem para onde ir. Entretanto, os ventrículos continuam a se contrair, correspondendo à contração ventricular isovolumétrica, destacando o fato de que o volume de sangue no interior dos ventrículos não muda. Após isso, quando os ventrículos finalmente contraem e geram pressão suficiente para abrir as Valvas Semilunares, o sangue é ejetado para as artérias.
Ejeção ventricular:
No final da 4ª fase, os ventrículos começam a repolarizar e a relaxar diminuindo, então, a pressão ventricular. Uma vez que a pressão cai abaixo da pressão nas artérias, o sangue começa a fluir de volta para o coração, forçando as valvas semilunares a voltarem para a posição fechada. As vibrações geradas pelo fechamento das valvas semilunares são, por sua vez, o segundo som cardíaco – TÁ. Uma vez que as valvas semilunares se fecham, os ventrículos novamente se tornam câmaras isoladas, já que as valvas AV também permanecem fechadas - período chamado de relaxamento ventricular isovolumétrico, posto que o volume de sangue nos ventrículos não está mudando.
Quando o relaxamento do ventrículo faz com que a pressão ventricular caia até ficar menor que a pressão nos átrios, as valvas AV voltam a se abrir. O sangue que se acumulou nos átrios durante a contração ventricular flui, então, para os ventrículos e, assim, o ciclo cardíaco recomeça.
Outra maneira de representar o ciclo cardíaco é por meio da análise do volume e da pressão nas câmaras do coração. É válido ressaltar que o fluxo sanguíneo segue um princípio físico de se direcionar das áreas de maior pressão para as de menor. A sístole aumenta a pressão no interior das cavidades do coração, possibilitando o movimento do sangue para as áreas de menor pressão. Por exemplo, durante a sístole atrial, a pressão atrial aumenta e o sangue passa para os ventrículos. Além disso, o lado esquerdo do coração gera pressões mais altas que o lado direito, pois aquele conduz o sangue para à circulação sistêmica, enquanto que este conduz para a circulação pulmonar, mais curta.
Durante o período de enchimento ventricular, o maior volume alcançado pelo ventrículo ocorre ao final de seu relaxamento, sendo, por esse motivo, denominado de Volume Diastólico Final (VDF).À medida que ocorre o esvaziamento ventricular por meio da sístole, tem-se um volume de sangue que sai do coração em direção a circulação sistêmica, o Volume Sistólico (VS). Tal contração não é capaz de esvaziar completamente o ventrículo, deixando uma pequena quantidade de sangue ainda em seu interior, o Volume Sistólico Final (VSF). Sendo assim, tem-se que:
VDF - VDS= VS
Além disso, para a total compreensão da fisiologia do ciclo cardíaco, é importante entender que para a transmissão de sangue do coração para o organismo, é necessário que este seja capaz de vencer a pressão exercida pela circulação sistêmica. A pressão gerada pela tensão muscular cardíaca para bombear o sangue do ventrículo é denominada de pré-carga, geralmente considerada a pressão diastólica final quando ventrículo já está cheio; enquanto que a pressão gerada pela resistência resistência da circulação é denominada de pós-carga.
Coloca-se também o conceito de Débito Cardíaco (DC), o qual corresponde ao volume de sangue que o ventrículo ejeta por um determinado período de tempo, podendo este ser calculado pela seguinte fórmula:
DC = FC x VS (ml/min)
O coração possui uma surpreendente capacidade de adaptar o débito cardíaco à quantidade de sangue que o ventrículo recebe, sendo capaz de bombear, dentro dos limites fisiológicos, todo sangue que a ele chega por meio do retorno venoso.Esse processo é denominado de Mecanismo de Frank-Starling. Quanto maior a quantidade de sangue que chega aos ventrículos, maior a sua capacidade de contração. À medida que o sangue enche as câmaras, as fibras de actina e miosina nos sarcômeros se distendem e cada vez mais chegam a um grau ideal de superposição para a geração de força.Dessa forma, a força criada pela fibra muscular é diretamente relacionada ao comprimento do sarcômero.
Figura 13