Endemias e Epidemias: Conceitos
Noções Básicas em Epidemiologia e Saúde Pública
1 Fatores determinantes e condicionantes das epidemias e endemias:
Muitas das doenças que são objetos de estudo neste módulo eram doenças do passado e hoje recrudesceram e tornaram-se problemas relevantes à saúde pública. As equipes de Saúde da Família certamente estão convivendo com o padecimento das famílias de sua área de abrangência acometidas por esses agravos e que buscam na rede de atenção o melhor cuidado para si e seus familiares. As equipes de saúde, além de adotarem medidas terapêuticas, têm sob a sua responsabilidade ações de promoção à saúde e de prevenção de agravos, contando com a participação efetiva da comunidade.
Para tanto, esperamos que ao término desta seção você seja capaz de:
- Diferenciar epidemia de endemia.
- Compreender os fatores condicionantes e determinantes das epidemias e das endemias.
- Propor medidas contingenciais para o enfrentamento dessas doenças no território da sua equipe de saúde.
- Analisar a etiologia e os fatores determinantes da ocorrência de leishmaniose visceral e tegumentar.
- Discutir as estratégias para a intervenção individual e coletiva frente à ocorrência de leishmaniose, na leptospirose, influenza e febre maculosa na Atenção Primária à Saúde.
2 Conceitos de epidemia e endemia:
O dia a dia da equipe de Saúde envolve geralmente a atenção aos principais problemas de saúde-doença da população de sua área de abrangência, incluindo aqui a atenção aos agravos endêmicos e enfrentamento de epidemias mais em sua área de abrangência. Mas você sabe a diferença entre epidemia e endemia? Endemia pode ser conceituada como a ocorrência de um agravo dentro de um número esperado de casos para aquela região, naquele período de tempo, baseado na sua ocorrência em anos anteriores não epidêmicos. Desta forma, a incidência de uma doença endêmica é relativamente constante, podendo ocorrer variações sazonais no comportamento esperado para o agravo em questão.
Epidemia representa a ocorrência de um agravo acima da média (ou mediana) histórica de sua ocorrência. O agravo causador de uma epidemia tem geralmente aparecimento súbito e se propaga por determinado período de tempo em determinada área geográfica, acometendo frequentemente elevado número de pessoas. Quando uma epidemia atinge vários países de diferentes continentes, passa a ser denominada pandemia. No Brasil, o incremento de casos de dengue no período chuvoso do ano é comum, mas em alguns locais ocorre aumento excessivo de casos, resultando em uma situação epidêmica.
O primeiro passo para se definir uma condição como epidêmica ou endêmica é estabelecer quais seriam os níveis habituais de ocorrência dessa doença ou condição de saúde na população de determinada área naquele período de tempo. Para tal, deve-se realizar o levantamento do número de casos novos (incidência) desse agravo em um período não epidêmico.
Esse levantamento pode ser feito pela própria equipe de Saúde da Família por meio de uma análise de registros da Unidade Básica de Saúde ou então pode ser feita uma consulta à vigilância epidemiológica do município que possui bancos de dados específicos como, por exemplo, aquele relacionado ao sistema nacional de agravos de notificação (SINAN). Feito esse levantamento, pode-se utilizar o número absoluto de casos para avaliação da situação epidemiológica do município, mas o mais adequado é dividir o número de casos novos pelo total da população, obtendo- -se a denominada taxa de incidência.

Agora que você já obteve a taxa de incidência de determinado agravo, é necessário determinar se a ocorrência desse agravo está ocorrendo dentro de limites endêmicos ou se está diante de uma situação epidêmica. Para isto, será preciso comparar a taxa de incidência encontrada com a média ou mediana histórica de ocorrência do agravo para aquele local, naquela época do ano. Para se conhecer a linha de base de ocorrência do agravo de interesse, é preciso calcular a média (ou mediana) da incidência (ou da taxa de incidência) nos últimos anos (não epidêmicos) para os quais se têm dados disponíveis.
Além da média de ocorrência do agravo, é preciso calcular um outro valor, que corresponde à variabilidade que essa média pode apresentar sem que necessariamente esteja ocorrendo uma situação epidêmica. Em pesquisas de opinião, como, por exemplo, as pesquisas eleitorais, essa variabilidade é denominada “margem de erro” e, em vigilância epidemiológica, pode ser avaliada utilizando-se uma medida denominada desvio-padrão. Desta forma, para uma situação ser definida como epidêmica, o número de casos precisa superar essa margem de erro, ou seja, precisa estar acima de um valor denominado limiar epidêmico (ou limiar endêmico superior). O limiar epidêmico é calculado a partir da soma do valor da média para aquele local naquele período de tempo com aproximadamente o dobro do desvio-padrão.
Os valores calculados até o momento (taxa de incidência, média história, limiar epidêmico) podem ser representados de maneira gráfica na forma de um diagrama de controle. Esse diagrama é um instrumento útil e frequentemente empregado pela vigilância epidemiológica para monitorar a situação epidemiológica de determinado agravo em determinada região. Vamos agora apresentar um exemplo para que essas etapas de análise da situação epidemiológica fiquem mais claras.
Exemplo:
A dengue é uma doença causada por um vírus e transmitida por um mosquito denominado Aedes aegypti. A cidade de Curupira, Minas Gerais, com cerca de 80.000 habitantes, registrou aumento do número de casos da doença no segundo trimestre de 2010, coincidindo com alta intensidade de chuvas na região. A população ficou alarmada e os jornais publicavam reportagens diariamente acerca da “epidemia” de dengue na cidade. A vigilância epidemiológica de Curupira faz um levantamento dos dados de incidência de dengue nos últimos anos e obtém a Tabela 1. Você sabe que houve vasta epidemia de dengue no município em 2001, mas que, de 2007 a 2009, o número de casos esteve dentro do habitual.
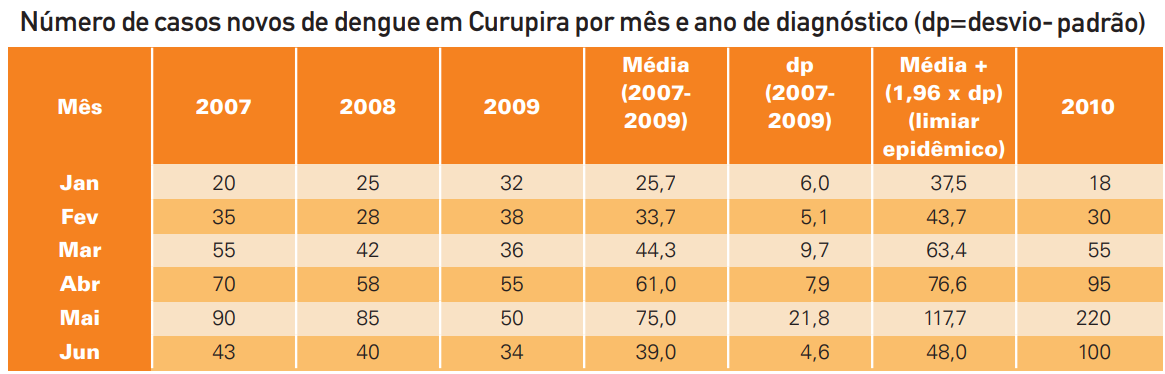
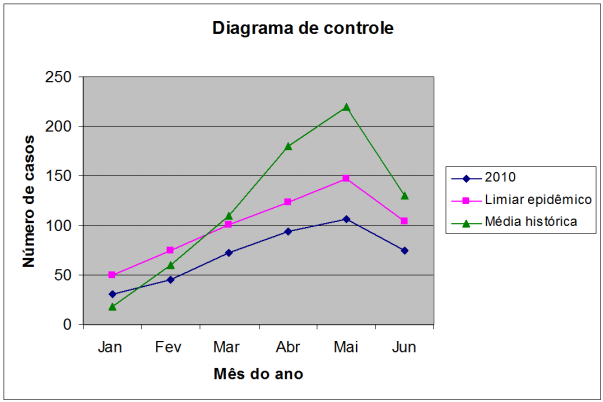
Como discutido anteriormente, para definir se uma condição é endêmica ou epidêmica, é preciso inicialmente calcular a média de ocorrência do agravo em anos não epidêmicos. Na quinta coluna da Tabela 1, os valores médios de ocorrência para cada mês estão calculados. O próximo passo é definir o limiar epidêmico, ou seja, o valor que, se superado, definiria uma condição como epidêmica. Essa “margem de erro” a ser superada leva em consideração o desvio-padrão (sexta coluna da Tabela 1) e o limiar epidêmico que está apresentando na sétima coluna. Por fim, compara-se o valor da ocorrência da dengue a cada mês (oitava coluna) com os valores do limiar epidêmico. Caso esse valor tenha superado o limiar epidêmico, uma condição pode ser considerada epidêmica. O diagrama de controle consiste em uma representação gráfica dos valores apresentados na Tabela 1 e pode facilitar a compreensão dos conceitos visualizando-se a Figura 1 - Diagrama de controle.
3 Fatores determinantes e condicionantes de epidemias e endemias:
Epidemias e endemias têm como fatores determinantes e condicionantes diversas situações econômicas, culturais, ecológicas, psicossociais e biológicos. A compreensão desses determinantes e condicionantes é importante para o planejamento de ações de prevenção e controle dos agravos com potencial endêmico e epidêmico. Alguns fatores estão mais sob a governabilidade da população ou da equipe de Saúde da Família, enquanto outros determinantes são mais amplos, de menos governabilidade por parte da equipe. Uma condição imprescindível para a ocorrência epidêmica ou endêmica de uma doença infecciosa é a presença de significativo número de indivíduos susceptíveis ao agente causador.
Exemplos de determinantes de epidemias e endemias:
- Determinantes econômicos: miséria, privações resultando em habitações precárias, falta de saneamento básico e de água tratada e ocupação do território de forma desordenada.
- Determinantes culturais: hábito de defecar próximo de mananciais, hábitos alimentares de risco como ingestão de peixe cru ou ostras.
- Determinantes ecológicos: poluição atmosférica, condições climáticas e ambientais favoráveis à proliferação de vetores.
- Determinantes psicossociais: estresse, uso de drogas, ausência de atividades e locais para lazer.
- Determinantes biológicos: indivíduos suscetíveis, mutação do agente infeccioso, transmissibilidade do agente.
Os determinantes variam de acordo com as características do agente etiológico e estão intimamente relacionados à sua forma de transmissão. As doenças infecciosas podem ser transmitidas por contato direto (secreções respiratórias, fecal-oral, sexual) ou contato indireto (vetor, ambiente contendo formas infectantes do agente etiológico, objetos ou alimentos contaminados). As doenças transmitidas por contato direto são favorecidas por condições de habitação e de saneamento precárias, além de situações que favoreçam aglomeração. A transmissão sexual é favorecida pela falta de informação e por barreiras culturais, como, por exemplo, resistência ao uso de preservativo.
As doenças transmitidas por contato indireto, entre as quais se incluem as transmitidas por vetor, requerem a existência de um ambiente favorável para a replicação de mosquito ou carrapatos. A maioria dos vetores se reproduz bem em regiões com clima quente e úmido, mas enquanto alguns utilizam água limpa parada para sua reprodução (ex: Aedes aegypti, vetor da dengue), outros se reproduzem em matéria orgânica, sendo favorecido pelo acúmulo de lixo ou fezes de animais no peridomicílio (ex: Lutzomyia, vetor da leishmaniose visceral). As doenças que são transmitidas por formas infectantes presentes no ambiente (ex: esquistossomose) também estão relacionadas à falta de saneamento básico adequado.
Nos dias atuais, a globalização constitui outro determinante importante, resultado do intenso fluxo de pessoas e alimentos por todo o mundo. Alimentos produzidos na América do Sul e América Central, por exemplo, podem causar surtos de intoxicação alimentar na América do Norte ou Europa. A rapidez de deslocamento das pessoas proporcionada pela facilidade de acesso ao transporte aéreo permite que agentes causadores de epidemias sejam transmitidos rapidamente para pessoas de várias regiões do planeta em curto espaço de tempo. O influenza H1N1, por exemplo, causou, em 2009, pandemia em menos de seis meses.
Conhecer os fatores determinantes das epidemias e endemias é crucial para o seu enfretamento. A equipe de Saúde da Família deve conhecer os agentes etiológicos, o modo de transmissão das doenças, suas características clínicas e as condições ambientais em que elas ocorrem.
4 Enfrentamento das situações epidêmicas e endêmicas:
Vigilância do território:
A definição de território é um conceito-chave em Atenção Primária à Saúde. De acordo com a Política Nacional de Atenção Básica, o território constitui espaço privilegiado para práticas de vigilância em saúde e esta é fundamental para a integralidade da atenção a ser oferecida pela ESF. A análise da situação de saúde da população adscrita à unidade básica de saúde permite o monitoramento da ocorrência de problemas de saúde e dos possíveis condicionantes e determinantes desses agravos. As ações de Vigilância em Saúde devem estar, portanto, inseridas no cotidiano das equipes de Atenção Primária/Saúde da Família, com atribuições e responsabilidades definidas em território único de atuação.
Trabalha-se atualmente com o conceito ampliado de vigilância epidemiológica, que foi definida na Lei 8080 de 19 de setembro 1990 como “o conjunto de ações que proporcionam o conhecimento, a detecção ou prevenção de qualquer mudança nos fatores determinantes e condicionantes de saúde individual ou coletiva, com a finalidade de recomendar e adotar as medidas de prevenção e controle das doenças e agravos”.
Grande parte dos municípios ainda desenvolve ações de vigilância em saúde de modo centralizado, sem a devida capilaridade para as unidades básicas, o que provoca restrições no efetivo controle das doenças e agravos prioritários e torna distante a possibilidade de operacionalizar o princípio da integralidade da atenção. As ESFs devem receber suporte da vigilância municipal e estadual para que se apropriem de ferramentas epidemiológicas que possam facilitar as ações de vigilância do território.
Articulação intersetorial e com a equipe de controle de zoonoses:
A articulação com outros setores públicos como educação e limpeza urbana é importante para o êxito das ações de enfrentamento de diversos agravos infecciosos. Parcerias com instituições não governamentais como associações de bairro, igrejas, ONGs também são estratégicas para o envolvimento da comunidade. Promover mudança de comportamento, hábitos e estilo de vida não é tarefa fácil e o envolvimento de vários segmentos é vital para a efetividade das ações de prevenção e controle.
Mais uma vez, a definição da forma de transmissão do agente infeccioso é importante para a definição da estratégia de ação, mas todas envolvem mudanças de comportamento por parte da população. Para controlar, por exemplo, transmissão da influenza, um vírus que se transmite por meio de secreções respiratórias, a população precisar mudar seus hábitos de higiene (lavação de mãos, etiqueta respiratória); para a dengue, que apresenta transmissão vetorial, é necessário mudar outros hábitos (acúmulo de água parada, de matéria orgânica, uso de repelentes); da mesma forma que para o HIV, com transmissão sexual, é preciso incorporar o hábito de uso de preservativo.
ATENÇÂO:
A equipe de controle zoonoses deve estar bem articulada com a ESF, principalmente para o controle de doenças de transmissão vetorial. Neste contexto, torna- -se necessário que as atividades dos agentes comunitários de saúde (ACS) e dos agentes de combate a endemias (ACE) sejam desempenhadas de forma integrada e complementar.
A ESF trabalha muitas vezes dissociada da equipe de controle de zoonoses. Em uma proposta de processo de trabalho conjunto, o ACS e o ACE devem ser corresponsáveis pelo controle das doenças, integrando suas atividades de forma que se complementem, potencializando e melhorando a efetividade das ações.
Muitas das ações desenvolvidas são comuns aos dois profissionais, como a educação em saúde, mobilização comunitária, identificação de criadouros, entre outras. Entretanto, algumas ações são específicas ao ACS, como a identificação das pessoas doentes e busca ativa de casos novos, enquanto outras são específicas do ACE, como a destruição de criadouros de difícil acesso ou utilização de inseticida.
5 Organização assistencial e elaboração do plano de contingência em situações de epidemia:
Quando as ações de vigilância, promoção e prevenção não são efetivas e as situações epidêmicas ocorrem, as ESFs devem se organizar para atender aos enfermos. Diante do risco de situações epidêmicas, as ESFs devem se antecipar e, a partir de um planejamento estratégico, se preparar. O primeiro passo é a adequação dos protocolos à realidade local. Na maior parte das vezes, os protocolos ou linhas-guias para abordagem dos agravos são elaborados por um grupo de pessoas que trabalham em nível nacional ou estadual. Alguns exemplos de protocolos e linhas-guias podem ser encontrados na página eletrônica da Secretaria Estadual de Saúde de Minas Gerais (http://www.saude.mg.gov.br/publicacoes/linha-guia).
Esses documentos contêm diretrizes mais amplas, que nem sempre contemplam as especificidades locorregionais. A contextualização dessas diretrizes exige trabalho multiprofissional com a participação de representantes do gestor local, para que sejam definidos o fluxo assistencial e as atribuições de cada profissional da equipe. O fluxo assistencial a ser proposto deve, sempre que possível, ter a Atenção Primária à Saúde como porta de entrada preferencial. As unidades de referência (unidades de pronto-atendimento, hospital, unidade de terapia intensiva) devem também ser definidas, bem como as formas de referência e contrarreferência entre os diversos pontos de atenção. O fluxo assistencial e o protocolo contextualizado devem ser disseminados para todos os profissionais, dos diferentes níveis de atenção.
Isso pode ser feito por meio de material impresso ou divulgação na internet. Para agilizar a consulta de pontos importantes do protocolo, o uso de cartazes e cartões contendo fluxos e classificações podem ser úteis. Além da distribuição do material, treinamentos da equipe devem ser preparados de forma a qualificar todos os profissionais nos principais pontos do protocolo.
Um plano de contingência assistencial deve ser elaborado pelo gestor, com participação de representantes dos diferentes níveis de atenção, contemplando os diversos cenários epidêmicos. Esse plano deve conter os seguintes pontos:
- Dimensionamento da situação epidêmica, com base em diferentes cenários. Para dengue, por exemplo, podem ser trabalhados três diferentes cenários, baseados em parâmetros epidemiológicos clássicos de cenários de baixa incidência (< 100 casos por 100.000 habitantes), média incidência (entre 100 e 300 casos por 100.000 habitantes) e alta incidência (> 300 casos por 100.000 habitantes).
- Identificação da capacidade operacional (recursos humanos, insumos) das unidades assistenciais nos diferentes níveis de atenção que serão utilizadas no atendimento a pacientes com suspeita do agravo em questão.
- Previsão de ampliação da capacidade operacional das unidades assistências em cenários de média e alta incidência.
- Estimativa de custo das atividades assistenciais previstas para cada cenário.
Dengue:
A dengue é doença que vem causando danos à saúde da população brasileira pelas altas taxas de morbidade e ainda pela letalidade de suas formas graves. Por isso, justifica-se discutir a epidemiologia da doença, a abordagem clínica do paciente e as estratégias para realização da vigilância e controle desse agravo, com ênfase na Atenção Primária à Saúde. Para contextualizar esse agravo na sua comunidade, vamos problematizar uma situação que denominamos de caso 1.
Caso 1:
A equipe de Saúde da Família Verde já havia realizado o planejamento estratégico e elaborado o plano de ação para abordar os pacientes hipertensos e diabéticos de Vila Formosa, quando foi observado súbito aumento do número de casos de dengue no município de Curupira. O Secretário de Saúde de Curupira declarou que, ao contrário da leishmaniose visceral, que era uma doença endêmica no município, a situação da dengue era agora epidêmica. O alto número de casos de pacientes com dengue necessitando de atendimento na Unidade Básica de Saúde dificultava o desenvolvimento das ações programadas pela Equipe Verde. Um planejamento emergencial precisaria ser desenvolvido pelos integrantes da equipe, para se adequarem à nova realidade.
A equipe, então, reuniu-se para desenvolver um plano local de enfrentamento da epidemia de dengue. Pedro Henrique, o enfermeiro da equipe, lembrou-se de convidar para a reunião um integrante da equipe de controle de zoonoses, já que a prevenção de novos casos seria um item importante no planejamento. O médico da Equipe Verde fez a explanação de alguns aspectos históricos e epidemiológicos da dengue para ajudar a sua equipe a desenvolver o plano de enfrentamento:
Epidemiologia e aspectos históricos:
A dengue é uma doença viral causada por um flavivírus e transmitida por um vetor, o mosquito Aedes aegypti. A doença é encontrada em países tropicais de diversas regiões, principalmente da Ásia e Américas e cerca de 50 milhões de casos ocorrem anualmente em todo o mundo. No Brasil, os primeiros casos de dengue foram registrados no início do século XX (1916 em São Paulo, 1923 em Niterói), tendo havido controle temporário da doença após a eliminação do vetor na década de 1950. Após a reintrodução do Aedes no país, ocorreu em Roraima, nos anos de 1981-1982, a primeira epidemia de dengue no Brasil, seguida por outra no Rio de Janeiro em 1986. Em Minas Gerais, os primeiros casos foram detectados em 1987, na Zona da Mata, seguindo-se epidemias no Triângulo Mineiro (1991) e na região metropolitana de Belo Horizonte (1998). Atualmente, epidemias de dengue ocorrem anualmente em diferentes estados brasileiros, resultando em elevada morbimortalidade.
Fonte de infecção:
Nas Américas, o homem é o único hospedeiro vertebrado do vírus da dengue, ou seja, os animais silvestres ou urbanos não são capazes de se infectarem e manterem o ciclo da doença. Portanto, a fonte de infecção do mosquito é o próprio homem, durante o curto período de viremia (um dia antes do início da febre e até cinco dias após o início dos sintomas). Ressalte-se que as fêmeas de mosquito infectadas podem transmitir o vírus para seus ovos (transmissão transovariana), resultando no nascimento de mosquitos já portadores de dengue. Uma vez infectado, o mosquito transmite o vírus até a sua morte (o mosquito adulto pode sobreviver por até 45 dias), podendo infectar dezenas de pessoas
Curiosidade histórica
Os primeiros surtos de dengue foram relatados no final do século XVIII na Ásia, África e América do Norte. Dengue era conhecido no início do século como febre “quebra-ossos” devido à intensidade da mialgia e artralgia presentes nos pacientes acometidos.
Agente transmissor:
Os mosquitos do gênero Aedes, cuja fêmea necessita de sangue para maturar seus ovos, parecem ser os únicos efetivos na transmissão da doença. Entre as espécies desse gênero, o Aedes aegypti possui mais antropofilia e adaptação ao domicílio/peridomicílio. Trata-se de um mosquito pequeno (4-6 mm comprimento), preto com listras brancas no corpo, como pode ser visualizado na Figura 4. O Aedes foi eliminado do Brasil no final da década de 1950 após uma campanha nacional centralizada e verticalizada que se iniciou na década de 1930 e que visava à sua erradicação como vetor da febre amarela urbana. Essa espécie de mosquito voltou a infestar o Brasil no final da década de 1960, espalhando-se por praticamente todo o território brasileiro.
O mosquito atinge a fase adulta em dois a três dias e a fêmea é capaz de colocar 50-200 ovos de cada vez. O ovo do mosquito é muito resistente e pode sobreviver por mais de um ano, mesmo em locais secos.
Indivíduos suscetíveis:
Em relação à suscetibilidade à doença, como não existe vacina eficaz disponível, todos os indivíduos que não tenham sido infectados previamente pelo vírus da dengue são potencialmente suscetíveis. Um indivíduo que já apresentou dengue desenvolve imunidade ao sorotipo que o infectou (imunidade homóloga), permanecendo susceptível aos demais sorotipos; atualmente conhecem-se quatro sorotipos do vírus, denominados DEN-1, 2, 3, 4, sendo que os três primeiros circulam ativamente por grande parte do território brasileiro. Recentemente, foram identificados casos de dengue pelo sorotipo DEN-4 no Norte do Brasil e em Uberlândia, Minas Gerais.
Quando uma localidade apresenta um grande número de indivíduos suscetíveis e condições favoráveis de replicação do vetor, a entrada de uma pessoa virêmica ou de um mosquito infectado (trazido, por exemplo, “de carona” em um veículo de transporte) pode resultar em uma epidemia de grandes proporções. No próximo verão, espera-se a ocorrência de grande número de casos de dengue pelo sorotipo DEN-4, uma vez que toda a população brasileira é suscetível a esse sorotipo. Além disso, espera- -se aumento de casos graves já que, em grande parte da população, a infecção pelo DEN-4 será uma infecção seqüencial.Como o mosquito não se desloca por grandes distâncias, a alta densidade populacional também favorece a transmissão viral.
CASO 1 (CONTINUAÇÃO):
A equipe verde estava reunida para elaboração de um plano local e enfrentamento de dengue quando foi interrompida pela chegada à unidade de saúde de um paciente muito prostrado e febril. O enfermeiro Pedro Henrique pediu licença aos demais colegas da equipe e foi atender ao paciente. Tratava-se do Sr. Antonio, 44 anos, com relato de três dias de febre alta, não termometrada, mialgia, astenia e náuseas. Naquele mesmo dia havia surgido em seu corpo manchas avermelhadas e o paciente passou a apresentar dor abdominal forte. Diante do quadro clínico do paciente e da situação epidemiológica do município, o enfermeiro suspeitou de dengue e realizou uma avaliação inicial que incluiu a realização da prova do laço que foi negativa. Pedro notificou o caso e solicitou a avaliação da médica da equipe, a Dra. Renata. A médica examinou o paciente cuidadosamente, fez o diagnóstico diferencial com outros quadros febris agudos e constatou que as manchas mencionadas pelo paciente pareciam tratar-se do exantema (figura 5) que pode acompanhar a dengue clássica.
A dengue pode se apresentar clinicamente sob várias maneiras, que vão desde as formas assintomáticas até a dengue hemorrágica, passando pela síndrome viral indiferenciada e pela dengue clássica. Na maioria dos casos, a dengue é doença benigna e o quadro clínico está relacionado à idade do paciente e ao sorotipo viral, além de haver diferenças importantes se a infecção é primária ou subsequente. Grande proporção dos pacientes infectados pelo vírus da dengue apresenta-se de forma assintomática e, dos que apresentam sintomas, a maior parte apresenta-se de maneira oligossintomática ou com a forma clássica da doença, com boa evolução clínica. Entretanto, alguns pacientes evoluem para formas graves, podendo apresentar choque hipovolêmico e sangramentos que aumentam o risco de morte. A correta identificação com risco aumentado de evolução desfavorável é fundamental para a redução da morbimortalidade da doença.
Forma clássica:
Os sintomas da dengue aparecem, em média, quatro a sete dias após a picada de um mosquito infectado, podendo variar entre dois e 15 dias. Na forma clássica da doença, o paciente apresenta febre alta, mialgia e dor retro-orbitária. A febre é geralmente a primeira manifestação, com início repentino e temperatura superior a 38ºC. Cefaleia, prostração e exantema também são frequentes. O exantema maculopapular ou morbiliforme usualmente aparece simultaneamente em diversas regiões do corpo e pode ser pruriginoso. Manifestações gastrointestinais, incluindo náuseas, vômitos e diarreias, podem ocorrer.
Mesmo nos casos clássicos podem surgir petéquias, geralmente em membros inferiores, e outras manifestações hemorrágicas leves como gengivorragia e epistaxe. Por ser uma doença sistêmica, pode haver o acometimento de outros locais como fígado, sistema nervoso central (SNC) e coração. Em crianças, a dengue pode se manifestar a partir de sintomas inespecíficos como dor abdominal, rubor facial, náuseas, vômitos, diarreia, anorexia e irritabilidade. O quadro clínico na criança, na maioria das vezes, apresenta-se como uma síndrome febril com sinais e sintomas inespecíficos, como apatia ou sonolência, recusa da alimentação, vômitos, diarreia ou fezes amolecidas.
Manifestações clínicas da dengue clássica:
- Febre alta;
- Cefaleia;
- Dor retro-orbitária;
- Mialgia;
- Artralgia;
- Náuseas e vômitos;
- Diarreia;
- Exantema;
- Manifestações hemorrágicas (geralmente leves).
Dengue hemorrágico:
A dengue hemorrágica manifesta-se clinicamente como febre hemorrágica da dengue (FHD) e como síndrome do choque por dengue (SCD). O quadro inicial dos pacientes com FHD ou SCD geralmente não difere daqueles com a forma clássica da doença. A principal característica que define a dengue hemorrágica (DH), ao contrário do que o nome sugere, não são as hemorragias, mas o extravasamento de plasma do intravascular para o interstício. Esse evento costuma ser rápido e parece ser mediado por alterações na permeabilidade do endotélio capilar, ocorrendo geralmente no período de defervescência. O extravasamento de plasma do intravascular para o interstício se manifesta por hepatomegalia dolorosa, dispneia, convergência dos níveis pressóricos arteriais, hipotensão postural e, em última instância, sudorese profusa, extremidades frias e insuficiência circulatória. As alterações laboratoriais são elevação do hematócrito e hipoalbuminemia.
A plaquetopenia é resultado da combinação de mais ativação imunológica, produção de anticorpos antiplaquetários, alterações nas células endoteliais e ativação do sistema de coagulação. A queda nas plaquetas, principalmente quando associada à elevação do hematócrito, prediz evolução desfavorável nos pacientes com dengue. As manifestações hemorrágicas mais frequentes observadas na DH são as petéquias espontâneas observadas nas extremidades ou na face e aquelas induzidas pela prova do laço. Epistaxes e gengivorragias também são comuns, mas os sangramentos gastrointestinais volumosos são raros. Em crianças, as formas graves surgem geralmente em torno do terceiro dia de doença, acompanhadas ou não de defervescência. Na criança menor de cinco anos, o início da doença pode passar despercebido e o quadro grave ser identificado como a primeira manifestação clínica. O agravamento costuma ser súbito, diferentemente do agravamento do adulto, que ocorre de forma gradual.
Atenção:
TODO CASO SUSPEITO DEVE SER NOTIFICADO À VIGILÂNCIA EPIDEMIOLÓGICA
Deve-se considerar como caso suspeito todo paciente com doença febril aguda com duração de até sete dias acompanhada de pelo menos dois dos seguintes sintomas: cefaleia, mialgia, dor retro-orbitária, exantema, associados ou não a hemorragias. Além desses sintomas, o paciente deve ter estado presente, nos 15 dias anteriores ao início dos sintomas, em área onde esteja ocorrendo transmissão de dengue ou tenha sido registrada a presença de Aedes aegypti.
Diagnóstico diferencial:
Como as manifestações iniciais do quadro de dengue são inespecíficas, é muito importante estar atento ao diagnóstico diferencial com outras infecções. Quando um paciente se apresenta com febre e exantema, devem sempre fazer parte do diagnóstico diferencial rubéola e sarampo. Para tal, é importante pesquisar história de contato recente com doenças exantemáticas comuns na infância e pesquisar situação vacinal para avaliar susceptibilidade às doenças exantemáticas imunopreveníveis. A malária e febre maculosa, por se tratarem de doenças graves e que requerem tratamento específico precoce, devem sempre ser afastadas na avaliação inicial de um paciente com suspeita de dengue.
Na anamnese deve-se investigar viagem recente para regiões endêmicas para malária e febre maculosa e, no caso desta última, perguntar sobre picada de carrapato. Diante de história epidemiológica compatível, solicitar exames específicos e/ou iniciar terapia empírica para esses agravos. O quadro inicial de infecções bacterianas, incluindo leptospirose, meningococcemia e escarlatina, pode também se assemelhar ao quadro de dengue e o exame clínico atento é importante para diferenciação das infecções e uso oportuno de antibiótico quando necessário.
Por que alguns pacientes evoluem com DH?
A dengue clássica e a DH fazem parte do espectro de uma mesma doença, diferenciando-se pelo grau de permeabilidade vascular. A DH está associada com frequência, mas não exclusivamente, a infecções secundárias por outro sorotipo, resultando em resposta imune exacerbada. A infecção por dengue provoca imunidade permanente contra o sorotipo infectante (homóloga) e imunidade transitória contra os demais tipos do vírus (heteróloga), que dura dois a três meses.
Segundo a teoria da infecção sequencial, a etiopatogenia da DH está centrada em anticorpos heterólogos antidengue da classe IgG existentes em concentrações subneutralizantes e que formam complexos imunes com os vírus; esses complexos imunes, uma vez ligados aos fagócitos mononucleares, são rapidamente internalizados, resultando em infecção celular seguida por replicação viral. Isso significa, em outras palavras, que os anticorpos em concentrações subneutralizantes impedem a reinfecção pelo mesmo sorotipo que estimulou a sua produção e, paradoxalmente, facilitam a infecção por outros sorotipos.
Durante a segunda infecção pelo vírus dengue, haveria intensa produção de mediadores químicos, liberados pelos fagócitos mononucleares que estavam infectados e que foram lisados pelos linfócitos T CD4+ e linfócitos T CD8+; os mediadores liberados induziriam a perda de plasma e as manifestações hemorrágicas. O papel decisivo do fenômeno de imunoamplificação da infecção através de anticorpos, durante uma infecção secundária, desencadeando reação em cascata, não é uma formulação consensual, até porque a DH tem sido relatada em casos de infecção primária.
CASO 1 (CONTINUAÇÃO)
Voltando ao caso clínico 1, a Dra. Renata estava avaliando o paciente Antonio com suspeita de dengue. Ela pesquisou, então, comorbidades ou situações especiais (crianças, idosos, gestantes) e sinais ou sintomas de alarme. O Sr. Antonio não se enquadrava em situações especiais, não apresentava comorbidades, mas apresentava dor abdominal forte, que é um sinal de alarme. Encontrava-se hidratado e apresentava, ao exame, hipotensão postural e, à palpação do abdome, o fígado era doloroso e estava um pouco aumentado. A Dra. Amanda sabia que, apesar de não haver tratamento específico, ou seja, medicação antiviral para o tratamento de pacientes com dengue, medidas importantes como hidratação adequada e atenção para os sinais de alarme são fundamentais para a redução da morbimortalidade da doença.
No caso do Sr. Antonio, a existência de sinais de alarme (dor abdominal forte e hipotensão postural) indica a necessidade de hidratação parenteral, admissão em leito de observação e realização de exames hematológicos, bioquímicos e de imagem. Como a Unidade Básica de Renata possuía condições para início da hidratação parenteral, o Sr. Antonio ali permaneceu, recebendo soro fisiológico (NaCl 0,9%) até a chegada da ambulância que o levaria à unidade de pronto-atendimento mais próxima. Na ausência de condições para hidratação parenteral, devem ser administrados sais de reidratação oral de maneira supervisionada até a chegada do transporte.
Conduta frente a pacientes com suspeita de dengue:
Os profissionais de saúde devem estar preparados para identificar os sinais de alarme, hidratar adequadamente o paciente e orientar a população acerca do cuidado com a doença.
Etapas a serem seguidas para atendimento a um paciente com dengue:
- Pesquisar situações que aumentam o risco de evolução desfavorável e ficar atento ao diagnóstico diferencial.
- Pesquisar sinais e sintomas de alarme durante anamnese e exame físico.
Medir:
- Pressão arterial em duas posições (deitado ou sentado, e em pé);
- Frequência do pulso;
- Temperatura axilar.
- Realizar prova do laço (vide quadro).
- Quando necessário, coletar sangue para realização de hematócrito e plaquetas na urgência (em alguns casos, será necessário encaminhar o paciente ou sua amostra de sangue para realização do exame em outro ponto de atenção).
- Coletar sangue para sorologia e/ou isolamento viral no momento apropriado (em alguns casos será necessário encaminhar o paciente ou sua amostra de sangue para realização do exame em outro ponto de atenção).
- Preencher o cartão da dengue.
- Notificar em ficha própria todo caso suspeito.
Situações que podem aumentar o risco de evolução desfavorável de um paciente com dengue:
- Gestante
- Crianças
- Idosos
Portadores das seguintes comorbidades: hipertensão arterial, diabetes mellitus, asma brônquica, doença hematológica ou renal crônica, hepatopa - tia, cardiopatia, doença cloridropéptica ou doença autoimune.
Sinais e sintomas de alarme e/ou de choque em um paciente com dengue:
- Dor abdominal intensa e contínua;
- Vômitos persistentes;
- Hepatomegalia dolorosa;
- Hemorragias importantes (hematêmese e/ou melena);
- Derrames cavitários (pleural, pericárdico, peritoneal, outros);
- Hipotensão arterial;
- Pressão arterial convergente (diferença entre PA sistólica e diastólica < 20 mmHg);
- Hipotensão postural (queda superior a 20 mmHg na PA sistólica ou 10 mmHg na PA diastólica em intervalo de até 3 minutos após o paciente se colocar de pé);
- Taquicardia com pulso fino;
- Lipotímia;
- Diminuição repentina da temperatura corporal ou hipotermia;
- Extremidades frias, cianóticas;
- Desconforto respiratório;
- Redução da diurese;
- Prostração intensa, sonolência ou irritabilidade.
Etapas para realização da prova do laço:
- Medir a pressão arterial;
- Insuflar o manguito até o ponto médio entre a pressão arterial máxima e mínima;
- Manter o manguito insuflado por 5 minutos em adultos e 3 minutos em crianças (< 13 anos);
- Soltar o ar do manguito, retirá-lo do braço do paciente e procurar por petéquias no antebraço, abaixo da prega do cotovelo;
- Escolher o local de maior concentração de petéquias e marcar um quadrado com 2,5 cm de lado;
- Contar o número de petéquias dentro do quadrado • Considerar positiva quando houver 20 ou mais petéquias em adultos e 10 ou mais em crianças
Observações:
- Em pessoas idosas, devido à fragilidade cutânea e capilar decorrente da idade, é necessário cuidado na realização da prova do laço, pois a mesma poderá provocar hematomas ou equimoses;
- Em pessoa de pele escura, a identificação e contagem das petéquias pode ser mais difícil;
- Apesar da prova do laço positiva reforçar a hipótese diagnóstica de dengue e indicar a necessidade de mais atenção ao paciente, ela não confirma o diagnóstico, pois pode estar positiva em outros agravos. Além disso, a prova do laço negativa não exclui o diagnóstico de dengue.
Exames laboratoriais:
Avaliação da gravidade da doença:
A avaliação da gravidade da dengue com exames laboratoriais deve ser realizada em pacientes com risco aumentado de evolução desfavorável. São pacientes com as condições apresentadas no quadro e/ou aqueles que têm prova do laço positiva, manifestações hemorrágicas ou sinais de alarme/choque. Os exames solicitados devem ser o hematócrito e plaquetas. Em casos que estejam evoluindo para DH, o hematócrito eleva-se devido ao extravasamento plasmático para o interstício. A elevação acima de 10% do valor de hematócrito basal é um importante preditor de evolução desfavorável dos casos de dengue. A queda abrupta das plaquetas, principalmente com níveis abaixo de 50.000 células/mm3, também é um preditor de evolução desfavorável nos pacientes com dengue. A identificação precoce do paciente com sinais de alarme/choque é de suma importância, uma vez que a abordagem terapêutica será diferente para quadros diversos da mesma doença. Entretanto, independentemente do grau de gravidade, essa abordagem deverá ser rápida e eficaz e deverá começar na sala de espera, antes mesmo de o médico examinar o paciente. Cabe à equipe de enfermagem que realiza o acolhimento do paciente agudo identificar os casos mais graves e priorizar o atendimento pela gravidade. A hidratação oral deve ser estimulada ainda na sala de espera. Para as situações que requeiram hidratação parenteral, esta deve ser idealmente iniciada na unidade na qual se deu o atendimento inicial até que, se necessário, o paciente seja referenciado para um serviço de mais complexidade.
Diagnóstico etiológico:
O diagnóstico etiológico da dengue nos laboratórios públicos de referência pode ser feito com base em métodos diretos, como isolamento viral, ou com detecção de anticorpos de fase aguda, IgM, por técnica imunoenzimática (ELISA). Como a viremia na dengue é curta, o isolamento viral deve ser solicitado nos cinco primeiros dias do início dos sintomas. A detecção de anticorpos ocorre um pouco mais tardiamente, pois a produção de anticorpos acontece após o desenvolvimento da imunidade adquirida. Desta forma, o exame sorológico deve ser solicitado após o sexto dia de início dos sintomas. Nos pacientes com exantema, deve-se investigar, também com exames sorológicos, o diagnóstico de rubéola e sarampo.
Classificação de risco do paciente e manejo clínico específico:
Para fins de manejo clínico, o Ministério da Saúde propõe uma classificação de risco da dengue em grupos e descreve a conduta clínica para cada um deles. Seguindo o fluxograma com orientações, a ESF saberá como proceder desde o acolhimento até a conduta final para cada situação clínica. O detalhamento desse fluxograma ultrapassa o escopo deste módulo.
6 Leishmanioses visceral e tegumentar:
As leishmanioses constituem doenças muito importantes em saúde pública, uma vez que podem ocorrer de forma endêmica e em surtos, com significativa morbimortalidade (MINAS GERAIS, 2007). Existem dois tipos de leishmaniose, duas doenças diversas, com agentes etiológicos distintos, vetores e reservatórios diversos, além de comprometimento e evolução clínica completamente diferentes. Ambos são agravos de notificação compulsória, devendo a leishmaniose tegumentar (LTA) ser notificada quando da confirmação diagnóstica e a leishmaniose visceral (LV) ser notificada quando da suspeita clínica.
Leishmaniose tegumentar:
- Epidemiologia:
A leishmaniose tegumentar americana (LTA), também conhecida como “úlcera de Bauru”, “botão do Oriente” ou “nariz de tapir”, é causada por várias espécies de Leishmania, sendo a Leishmania (V.) brasiliensis a espécie de mais importância epidemiológica no Brasil (BRASIL, 2007a). Várias espécies de flebotomíneos têm sido implicadas como vetores desses parasitas, variando a espécie de região para região. É interessante observar que algumas espécies de flebotomíneos são mais antropofílicas que outras, o que explica o mais alto ou mais baixo número de casos humanos nas diversas áreas do país. Um exemplo é a Leishmania (L.) amazonensis, endêmica em toda a região amazônica. O vetor implicado na transmissão é a Lutzomyia flaviscutellata, que apresenta baixa antropofilia, resultando em baixa prevalência de infecção humana. Os reservatórios também variam de região para região: o tamanduá, a paca, o tatu, o gambá e algumas espécies de macacos. Os animais domésticos são considerados hospedeiros acidentais. A doença acomete a pele e a mucosa e, na grande maioria dos casos, a leishmaniose é cutânea, ocorrendo comprometimento mucoso em apenas 3 a 5% dos casos. Clinicamente, a LTA é classificada em:
- Leishmaniose cutânea localizada, leishmaniose cutânea disseminada.
- Leishmaniose cutânea anérgica difusa, leishmaniose mucosa.
- Leishmaniose cutâneo-mucosa.
Embora seja doença com baixa mortalidade, pode levar a deformidades de graus variados, inclusive com destruição total do septo nasal e do palato. É enfermidade de notificação compulsória em todo o território nacional. Ocorre em zonas rurais desmatadas e periurbanas, o sexo masculino é o mais acometido (74%) e 90% dos pacientes têm mais de 10 anos de idade. Nos últimos 10 anos, vêm sendo notificados no Brasil anualmente entre 20.000 e 30.000 casos de LTA. Em Minas Gerais, são notificados entre 1.000 e 2.000 casos anualmente. O período de incubação varia de duas semanas a vários meses (média de 18 dias a quatro meses). A LTA ocorre em todos os estados brasileiros e os mais altos coeficientes de detecção são observados na região Norte do país.
DIAGNÓSTICO DIFERENCIAL:
No diagnóstico diferencial da LTA, devem-se considerar: piodermites, esporotricose, cromomicose, carcinoma basocelular e espinocelular, paracococidioidomicose, sífilis secundária, ectima, psoríase, tuberculose cutânea, hanseníase virchowiana, úlceras de estase, úlceras da anemia falciforme e outras, dependendo da forma e do local do acometimento.
Diagnóstico laboratorial da LTA:
Para o diagnóstico específico da LTA, podem ser solicitados exames parasitológicos ou imunológicos . Apesar dos exames imunológicos contribuírem para o diagnóstico, a confirmação por métodos parasitológicos é fundamental, tendo em vista as inúmeras doenças que fazem diagnóstico diferencial com a LTA.
Diagnóstico parasitológico:
O diagnóstico parasitológico consiste na demonstração do parasito em material coletado por raspado ou biópsia da borda da lesão, geralmente feita por pesquisa direta do parasito. Mesmo quando o parasito não é diretamente visibilizado, um padrão histopatológico típico da doença pode auxiliar o profissional médico a estabelecer o diagnóstico de LTA. São cinco os padrões histopatológicos da LTA, mas as descrições desses padrões fogem ao proposto deste Caderno de Estudos.
Diagnóstico Imunológico:
a) Intradermoreação ou reação de Montenegro (IRM) A IRM é o teste imunológico mais utilizado. Consiste na inoculação intradérmica de antígenos de leishmania no antebraço, com leitura 48 horas após. O teste é positivo se surgir enduração igual ou maior que 5 mm. A IRM é geralmente positiva em todas as formas de LTA, exceto na forma cutânea difusa.
b) Reação de imunofluorescência indireta (RIFI) A RIFI pode apresentar reação cruzada com doença de Chagas e com calazar, sendo a sensibilidade baixa, principalmente quando o acometimento é apenas cutâneo. Não deve ser utilizada como critério isolado para diagnóstico de LTA, mas como critério adicional para o diagnóstico.
TRATAMENTO:
O tratamento de escolha é feito com o antimoniato de N-metil glucamina na dose de 15 mg/kg/dia por 20 dias por via intramuscular ou intravenosa nas formas cutâneas. Quando há comprometimento mucoso e na forma cutânea difusa, a dose recomendada é de 20 mg/kg/dia por 30 dias, IM ou IV. O medicamento é apresentado em frascos de 5 mL, que contêm 1,5 g de antimoniato bruto correspondente a 405 mg antimônio pentavalente (81 mg/mL). Os antimoniais pentavalentes são cardiotóxicos, nefrotóxicos e hepatotóxicos e estão contraindicados em pacientes idosos ou em uso de beta- -bloqueadores ou cardiopatas, ou com outras comorbidades tipo HIV/aids. Não podem ser usados na gravidez. Nesses casos, usar desoxicolato de anfotericina B ou anfotericina B lipossomal.
Antes de iniciar o tratamento, fazer exame clínico atento e realizar eletrocardiograma, íons, função renal e função hepática. O paciente precisa ser reavaliado frequentemente, com repetição regular do ECG e dos exames laboratoriais.
Acompanhamento:
O critério de cura é clínico, não havendo indicação para a realização de qualquer exame complementar para essa finalidade. Devem-se encaminhar formas graves e não responsivas para o serviço de referência do município.
PREVENÇÃO E CONTROLE da LTA:
Devemos ressaltar a dificuldade do controle da LTA considerando a grande diversidade de reservatórios silvestres, formas clínicas e vetores. O controle inclui medidas individuais como uso de repelentes e cortinados, além de combate ao vetor no domicílio e peridomicílio. O diagnóstico e tratamento precoces também são importantes para o controle da doença.
7 Leishmaniose visceral ou Calazar:
EPIDEMIOLOGIA:
A leishmaniose visceral ou calazar é doença causada pela Leishmania chagasi, transmitida por um vetor alado, a Lutzomyia longipalpis, conhecido como “birigui” ou “mosquito-palha”. Os cães, raposas e roedores são os reservatórios da doença. O calazar é endêmico ou já foi notificado em 21 dos 26 estados brasileiros, além do Distrito Federal. Inicialmente prevalente em zonas rurais e na periferia das grandes cidades, atualmente a doença se urbanizou, ocorrendo surtos em capitais como São Luiz do Maranhão e Campo Grande. É doença potencialmente grave, com mortalidade elevada. Um dos fatores que contribuem para a evolução desfavorável da doença é o diagnóstico tardio e, por esse motivo, é tão importante conhecer e suspeitar da leishmaniose visceral. Além disso, é preciso compreender o ciclo da doença, seu agente etiológico, as condições ambientais que favorecem a multiplicação do vetor, de modo a tornar possível o controle rápido da endemia quando esta for detectada em determinada região.
A leishmaniose visceral (LV) ou calazar pode ocorrer de forma endêmica, epidêmica ou esporádica, dependendo basicamente das características do vetor, do reservatório animal, da população exposta e da espécie de leishmania. Embora o calazar seja endêmico em mais de 80 países, apenas seis deles são responsáveis pela maioria dos casos: Índia, Sudão, Nepal, Bangladesh, Etiópia e Brasil. O Brasil é responsável por 90% de todos os casos de calazar da América Latina. Do ponto de vista epidemiológico, o calazar do Brasil se assemelha ao tipo mediterrâneo, em que os canídeos e o homem são os reservatórios mais importantes e os flebótomos possuem hábitos ecléticos, sugando indistintamente o homem e o cão. Além do reservatório doméstico, existem, no Brasil, inúmeros reservatórios silvestres, tais como a raposa, o tamanduá, gambás e outros.
Dos animais selvagens a doença pode ser transmitida aos cães domésticos e circular entre eles, não apenas por intermédio do flebótomo, como provavelmente por transmissão direta cão a cão, através de mordedura ou cópula e também por ectoparasitas. A Lutzomyia longipalpis é o único vetor implicado na transmissão do calazar no Brasil. Conhecido popularmente como ”mosquito-palha”, “cangalhinha” e “birigui”, é um inseto pequeno, de 2 a 3 mm, de hábitos crepusculares e noturnos e que deposita seus ovos preferencialmente em locais com matéria orgânica em decomposição.
Assim, quintais com muitas árvores e pouca limpeza, as proximidades com galinheiro, curral e canil são locais onde esse inseto facilmente será encontrado. A região Nordeste concentra o mais alto número de casos da doença, principalmente Ceará, Bahia, Piauí e Maranhão. Minas Gerais é o estado que mais registra casos de LV fora do Nordeste. As áreas de mais incidência correspondem aos vales dos rios São Francisco, Doce e Jequitinhonha. Nos últimos anos, verificou-se a transmissão urbana e periurbana do calazar, de modo que a doença deixou de ser apenas uma endemia rural.
As alterações no ecossistema e as constantes migrações das populações para as periferias das grandes cidades têm facilitado o fenômeno da urbanização do calazar. Assim, a leishmaniose visceral se estabeleceu de forma endêmico-epidêmica em São Luís do Maranhão e em Belo Horizonte e sua ocorrência foi registrada em grandes cidades como Campo Grande e Brasília. A expansão da doença tornou-se fato indiscutível com o registro de casos em regiões antes indenes, como ocorreu em São Borja, no Rio Grande do Sul, e em várias cidades de Minas Gerais, como João Pinheiro, Unaí, Resplendor, Ipanema e outras.
Curiosidade:
Dengue e leishmanioses são doenças de elevada prevalência em nosso país, sendo potencialmente graves. A equipe de Saúde da Família tem que estar preparada para o reconhecimento dessas doenças, pois quanto mais precoces o diagnóstico e o tratamento, mais chances de recuperação do paciente.
CARACTERÍSTICAS CLÍNICAS:
O período de incubação da leishmaniose visceral varia de quatro a oito meses, podendo ser tão longo quanto 12 meses. A doença pode se apresentar clinicamente sob várias maneiras, que vão desde as formas assintomáticas/oligossintomáticas até as formas graves, passando pelo calazar clássico. É doença potencialmente grave e, nos últimos anos, sua taxa de letalidade tem atingido índices alarmantes de até 20% em alguns municípios, como Belo Horizonte. As formas assintomáticas e oligossintomáticas são as mais frequentes. Em zonas endêmicas, alto número de pessoas tem sorologia positiva sem história anterior de doença.
Nas formas oligossintomáticas, o quadro clínico não apresenta características especiais e pode ser confundido com gastroenterite, parasitoses e outras. Os pacientes manifestam febrícula, adinamia, perda do apetite, tosse seca, diarreia, hepatomegalia e, menos frequentemente, esplenomegalia. Lactentes e pré-escolares param de ganhar peso. As formas oligossintomáticas evoluem para cura espontânea em 75% dos casos. Quanto pior o estado nutricional e quanto mais baixa a idade, mais chances de evolução para doença clinicamente manifesta. A doença pode se manifestar de forma aguda, podendo ser confundida com a mononucleose infecciosa ou com esquistossomose aguda: febre elevada, diarreia, tosse e hepatoesplenomegalia discreta.
No calazar clássico, as manifestações clínicas iniciais são febre, palidez, astenia, perda de peso, aumento do volume abdominal e hepatoesplenomegalia (período inicial). Com o tempo, a doença vai se agravando, a anemia se intensifica, podendo haver repercussões hemodinâmicas, a perda de peso se torna consumptiva e o paciente pode se apresentar caquético; surgem os sangramentos e as infecções que podem levá-lo à morte (período final).
DIAGNÓSTICO DIFERENCIAL:
O diagnóstico diferencial do calazar deve ser feito com as doenças que cursam com hepatoespenomegalia febril tais com esquistossomose mansoni aguda, malária, enterobacteriose septicêmica prolongada, mononucleose infecciosa, Chagas agudo, leucemias e outras.
Conduta frente a um paciente com suspeita de leishmaniose visceral:
DIAGNÓSTICO CLÍNICO-EPIDEMIOLÓGICO:
Considera-se caso suspeito de leishmaniose visceral o paciente que apresente febre associada à esplenomegalia, que proceda ou que tenha estado em área de transmissão da doença nos últimos 12 meses. Deve-se investigar a existência de cães no domicílio ou na vizinhança e as condições favoráveis à ocorrência do vetor, tais como vegetação abundante, canil, galinheiro, curral. Vamos retomar o caso clínico 3. A Dra. Renata notificou o caso da Sra. Ana Maria como suspeita de LV e solicitou diversos exames. Alguns deles, como hemograma e dosagem de proteínas, eram feitos no próprio município, mas a sorologia para leishmania era feita apenas em laboratório de referência para onde uma amostra de sangue da paciente foi então encaminhada.
DIAGNÓSTICO LABORATORIAL:
Na suspeita de leishmaniose visceral, alguns exames laboratoriais são imprescindíveis. Para realização de alguns desses exames, será necessário encaminhar o paciente ou sua amostra biológica para realização do exame em laboratório de referência. Os principais exames a serem solicitados com as alterações que se esperam na leishmaniose visceral, são os seguintes:
- Hemograma: é característica pancitopenia (anemia, leucopenia e plaquetopenia) e ausência de eosinófilos.
- Proteínas total e frações: podem ser observadas hiperglobulinemia e redução da albumina, com inversão da relação albumina-globulina.
- Reação de imunofluorescência indireta (RIFI): trata-se do exame sorológico mais frequentemente realizado. É considerado positivo se os títulos forem ≥ que 1: 80. Na LV a sensibilidade é de 90%, mas apresenta baixa especificidade, entre 60 e 70%, com reação cruzada para Chagas e malária.
- Teste rápido para detecção de anticorpos: é um teste promissor.