Síndrome Coronariana Aguda
Noções Básicas em Auxiliar de Hemodinâmica na Radiologia
1 História Natural da SCA:
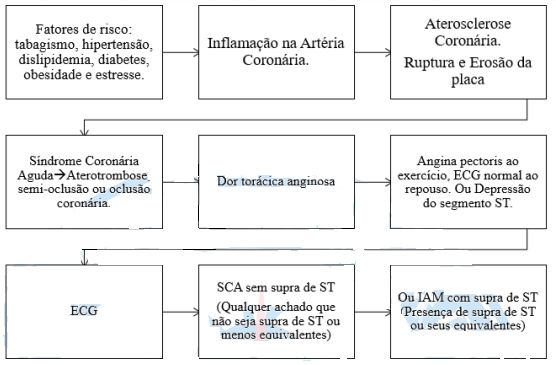
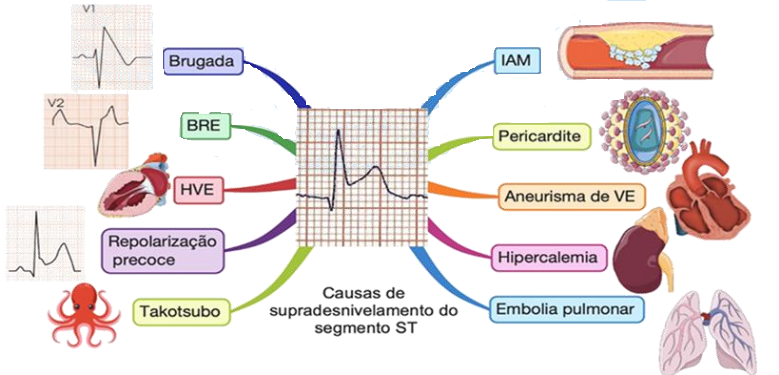
Principais causas do supra de ST:
Figura 43
ECG e a SCA:
Figura 44
O ECG inicial no diagnóstico do IAM apresenta alterações clássicas em 50% dos casos, a a repetição do ECG aumenta a detecção de alterações em 85%. O ECG permite determinar aspectos como duração da isquemia, extensão, localização topográfica e até mesmo correlação com a anatomia coronariana. O eletrocardiograma deve ser solicitado o mais precocemente possível, em no máximo 10 minutos da chegada ao atendimento hospitalar.
A partir da avaliação do eletrocardiograma 3 hipóteses são possíveis:
1) ECG normal ou não diagnóstico, em que a estratificação de risco adicional se faz necessária para traçar a melhor conduta;
2) ECG com alterações sugestivas de isquemia, como inversão de onda T simétrica ou infradesnivelamento de ST, correlaciona situação que se fisiopatologicamente com a suboclusão da artéria coronariana;
3) ECG com supradesnivelamento de ST, acima de 1 mm em duas ou mais derivações, ou presença de bloqueio de ramo esquerdo novo, que corresponde àqueles pacientes com trombo intracoronariano totalmente oclusivo.
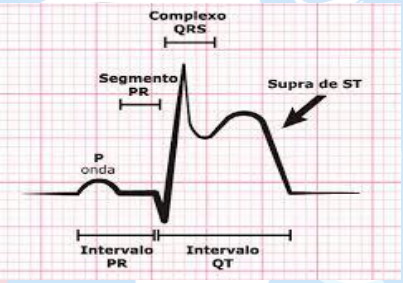
Como avaliar o supra de ST?
1º Passo: Desenhar uma linha imaginária passando pelo final do segmento PR:
Figura 45
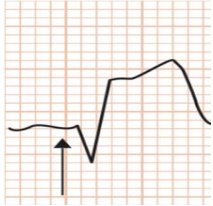
2º Passo: Identificar o ponto J:
Figura 46
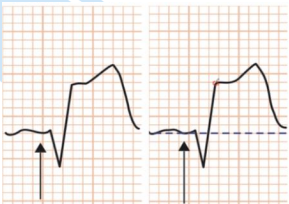
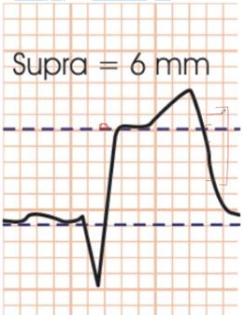
3º Passo: Avaliar o supranivelamento: O supradesnivelamento do segmento ST consiste na elevação no ponto J do segmento ST em duas ou mais derivações contíguas maior que 2 mm nas derivações precordiais ou maior que 1 mm nas periféricas; na presença de outros achados é altamente sugestivo de infarto.
Figura 47
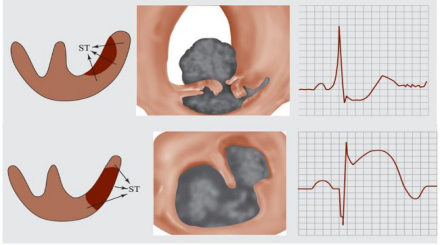
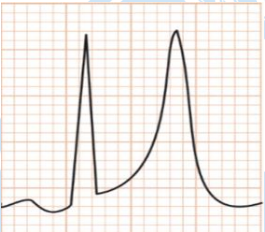
Evolução do iam com supra não reperfundido:
Fase hiperaguda:
Segundos/minutos após a oclusão coronariana;
Ascenção assimétrica do segmento ST em direção a onda T positiva e pontiaguda;
Ondas T hiperagudas;
Supra ST discreto com concavidade para cima.
Figura 48
Fase Aguda:
Ocorre nas primeiras horas após a oclusão coronariana;
Supra ST com concavidade para baixo;
• Surgimento de ondas Q;
Redução progressiva da onda R:
• Onda T começa a inverter.
Figura 49
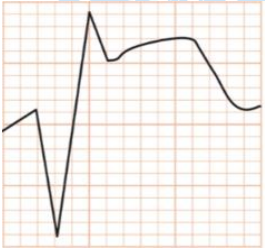
Fase subaguda:
- >12h após a oclusão coronariana;
- Supra ST com concavidade para baixo;
- Onda Q (frequentemente QS);
- Onda T invertida;
Figura 50
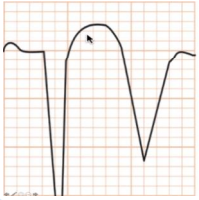
Fase crônica (cicatricial):
- Semanas após o IAM;
- ST volta à linha de base;
- Onda Q (frequentemente QS);
- Onda T pode permanecer invertida ou voltar ao normal;
Figura 51
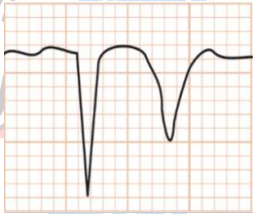
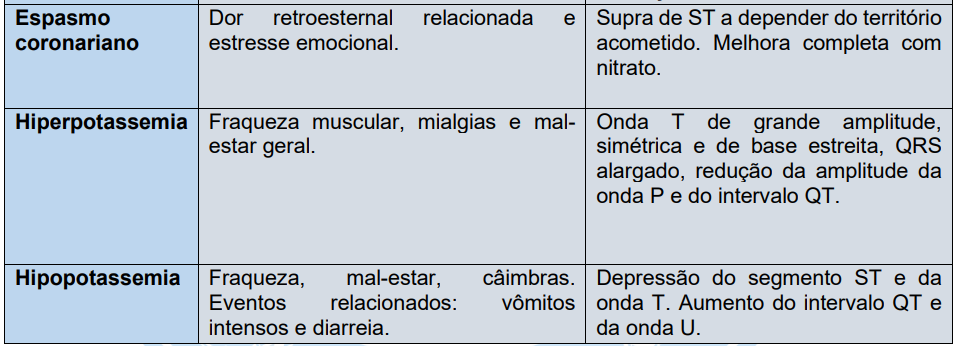
Características do supradesnivelamento do segmento ST e diagnósticos diferenciais:
2 Segmento PR e alterações eletrocardiográficas:
Segmento PR e suas caracteristicas:
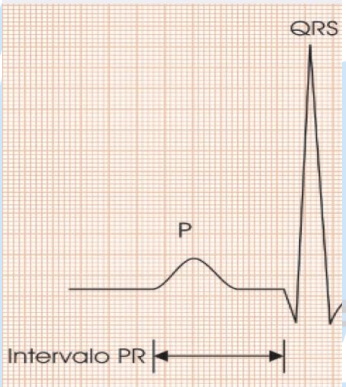
O segmento PR corresponde ao período eletrocardiográfico de passagem do estímulo elétrico dos átrios, após a onda de despolarização (onda P), para os ventrículos (complexo QRS) (Figura 52). Esse período isoelétrico ocorre pela presença do nó atrioventricular (nó AV), retendo por alguns milissegundos o estímulo, a fim de que ocorra o enchimento ventricular ativo e o esvaziamento atrial.
Figura 52
3 teste:
O segmento PR corresponde ao período eletrocardiográfico de passagem do estímulo elétrico dos átrios, após a onda de despolarização (onda P), para os ventrículos (complexo QRS) (Figura 52). Esse período isoelétrico ocorre pela presença do nó atrioventricular (nó AV), retendo por alguns milissegundos o estímulo, a fim de que ocorra o enchimento ventricular ativo e o esvaziamento atrial (Figura 53).
Figura 52
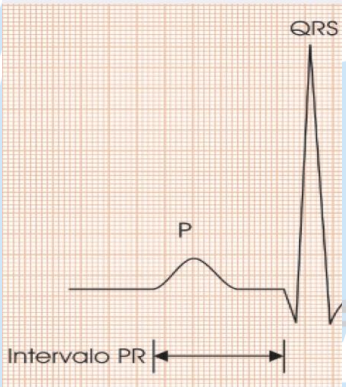
Figura 53
É necessário fazer a diferenciação correta; o segmento PR corresponde a linha que está entre o ponto de término da onda P e o ponto anterior à deflexão Q do complexo QRS, enquanto o intervalo PR equivale ao período total, do ponto de início da onda P até o ponto anterior ao complexo QRS (Figura 54).
Figura 54
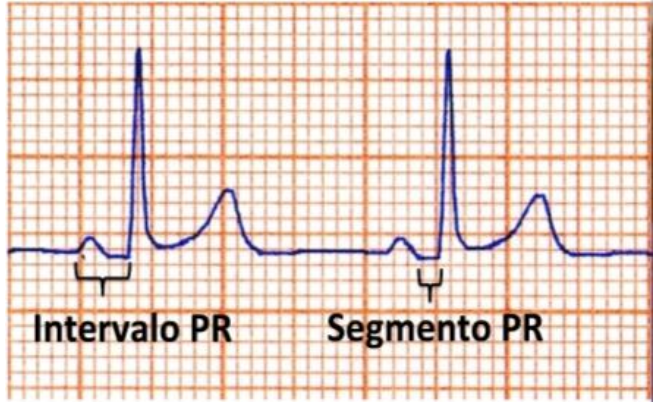
Características:
- Duração: de 120 a 200ms (3-5mm);
- Geralmente está aumentando em taquicardias;
Caso o segmento PR < 120ms, ou, PR > 200ms, consideramos uma alteração eletrocardiográfica.
Para o nosso estudo, iremos abordar os Bloqueios AV.
4 Bloqueios AV:
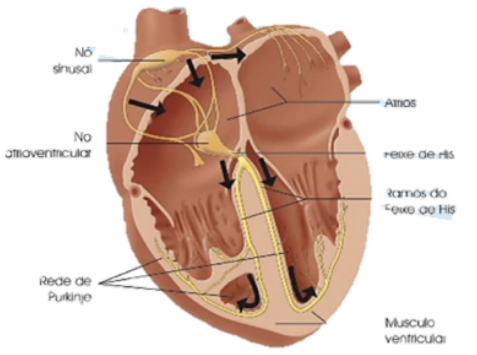
Os bloqueios atrioventriculares (bloqueios AV ou, simplesmente, BAV) (Figura 54) são acarretados por condições patológicas em que há uma demora na transmissão do estímulo elétrico, havendo uma bradicardia associada.
Quando temos um intervalo PR acima de 200ms (> 5mm), pensamos nessa condição. O ritmo sinusal é relativamente mantido, contudo, em casos de doença sinusal associada, pode haver a perda desse ritmo. Em casos de irreversibilidade para a condição do paciente, o uso de dispositivos como marca-passos é necessário. São divididos em bloqueios de 1º, 2º e 3º
As manifestações clínicas relacionadas à presença de bloqueios AV, geralmente, são desmaios repentinos, sensação de mal-estar e até síncope. O pulso, no exame físico, será mensurado como bradicárdico, tendo < 40 bpm.
Figura 55
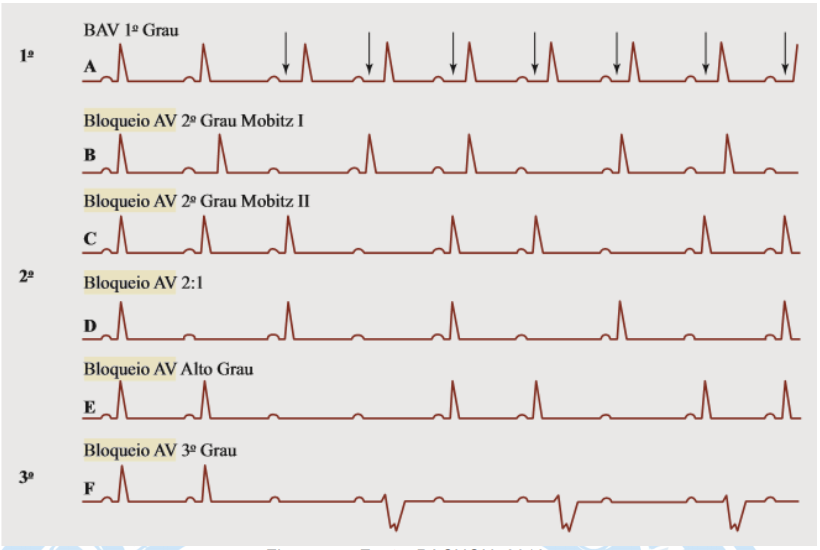
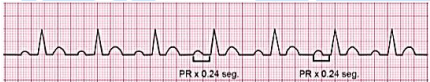
BAV 1º (Figura 55 e 56):
O ECG irá apontar um aumento no intervalo PR (> 200ms), estando fixo.
Geralmente é reversível. Tem sua localização no próprio nó AV, estando relacionado com:
• Processos inflamatórios;
• Processos isquêmicos;
• Condições farmacológicas
Figura 56
BAV 2º:
Neste tipo de bloqueio, haverá o bloqueio de algumas ondas P, havendo, assim, a subdivisão em dois tipos de bloqueio.
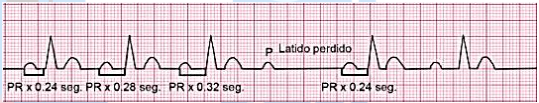
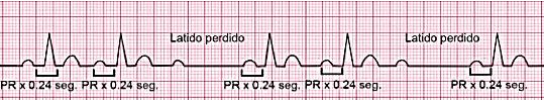
a) Tipo 1 (ou Mobitz I ou Fenômeno de Wenckebach) (Figura 55 e 57):
Neste tipo, a característica é o aumento progressivo do intervalo PR até o surgimento de uma onda P que estará bloqueada, ocasionando num encurtamento do próximo intervalo PR.
Assim, teremos um ciclo de aumentos progressivos com um encurtamento subsequente, com repetição cíclica. Usualmente, encontra-se no nó AV também.
Figura 57
b) Tipo 2 (ou Mobitz II) (Figura 55 e 58):
Consiste no surgimento de uma onda P bloqueada, sem qualquer alargamento prévio em intervalo PR, ocorrendo o bloqueio de forma inesperada. Pode haver manifestação temporal com ondas P bloqueada em formato 2:1 (Figura 3D e E).
Esta condição pode apresentar algumas complicações, como bloqueio completo, insuficiência cardíaca e Síndrome de AdamsStokes.
Figura 58
BAV 3º:
Nesta situação, o bloqueio é tão comprometedor que ocorre uma dissociação entre ondas P e complexo QRS. Em um ECG fisiológico, de um paciente hipotético, previamente hígido, toda onda P irá deflagar um complexo QRS, sendo uma onda de despolarização.Para estes casos, na grande maioria dos casos, os bloqueios irão ocorrer na junção atrioventricular na forma congênita e nos feixes de Hiss e ramos dos sistema HissPurkinje na forma adquirida (Figura 59).
Figura 59
Nos casos “pré-hissianos”, ou seja, antes do feixe de Hiss, haverá uma manifestação do complexo QRS estreito e uma frequência ventricular mais elevada; em casos “póshissianos”, o oposto será verdadeiro, um complexo QRS largo e uma frequência mais baixa.