Problemas com sono e emergência em domicílio
INTRODUÇÃO AOS CUIDADOS COM IDOSOS
1 Sonda vesical:
A sonda vesical de demora, ou sonda de Folley, é utilizada quando a pessoa não é capaz de urinar espontaneamente ou de controlar a saída da urina. Essa sonda possui um pequeno balão interno que depois de cheio prende a sonda dentro da bexiga. A parte externa da sonda deve ficar presa na coxa da pessoa de forma a manter a sonda no lugar, permitindo a movimentação.
Para fixar a sonda e evitar ferir a pele ou as alergias é melhor utilizar esparadrapo antialérgico, mudando constantemente o local de fixação. Fora do corpo a sonda liga-se a uma bolsa que armazena a urina e pode ser fixada na lateral da cama, na cadeira de rodas ou na perna da pessoa. Este tipo de sonda só pode ser colocado e retirado pela equipe de saúde.
A sonda de demora faz com que a pessoa urine continuamente e, como essa sonda fica por um tempo dentro da bexiga, é preciso cuidados para se prevenir infecções, sangramentos e feridas:
Lave as mãos antes de mexer na sonda.
Limpe a pele ao redor da sonda com água e sabão pelo menos duas vezes ao dia para evitar o acúmulo de secreção.
Lave a bolsa ou frasco coletor de urina uma vez ao dia, com água e sabão e enxágue com água clorada.
Mantenha o frasco ou bolsa coletora abaixo do nível da cama ou do assento da cadeira, e não deixe que ela fique muito cheia. Esses cuidados são necessários para evitar que a urina retorne do frasco para dentro da bexiga.
Tome cuidado para não puxar a sonda, pois isso pode causar ferimentos na uretra.
A sonda tem que ficar livre para que a urina saia continuamente da bexiga, por isso, cuide para que a perna da pessoa ou outro objeto não comprima a sonda.
Se durante algum tempo não houver urina na bolsa coletora, verifique se a sonda está dobrada, obstruída ou pressionada pela perna da pessoa. Caso a pessoa não urine num espaço de 4 horas, mesmo ingerindo líquido, procure falar urgentemente com a equipe de saúde.
Uma pessoa produz e elimina, em média, 1.200 a 1.500 ml de urina em 24 horas. Essa quantidade é modificada pela ingestão de líquido, suor, temperatura externa, vômitos ou diarreia.
Uripen (Sonda para urinar tipo camisinha):
O uripen é uma sonda externa feita de borracha fina, também conhecida como sonda de camisinha, pois é colocada no pênis como uma camisinha. A mangueira do uripen é encaixada a uma bolsa coletora de urina. Existem vários tamanhos de uripen.
Cuidados no uso de uripen:
A colocação do uripen é simples e deve ser orientada pela equipe de saúde.
A fixação não deve ficar muito apertada.
Evite fixar o uripen com esparadrapo comum, pois pode causar alergias e lesões no pênis.
É mais fácil colocar o uripen com o pênis em ereção.
Manter os pelos pubianos aparados, pois facilita a utilização do uripen.
Retire o uripen uma vez ao dia para lavar e secar bem o pênis.
Fique Atento: Examine o pênis com frequência e se estiver com lesões ou inchado, deixe a pessoa sem o uripen e utilize fraldas, até que as lesões estejam curadas.
Auxiliando o intestino a funcionar:
Nem sempre é fácil recuperar o controle do funcionamento do intestino, no entanto é possível treinar o intestino a evacuar em determinados períodos. Isso se faz da seguinte maneira:
Diariamente, antes do banho, massageie a barriga da pessoa cuidada com a mão espalmada como se desenhasse um quadrado, começando pelo lado direito na parte inferior, suba para o lado direito superior, vá para o lado esquerdo superior, desça a mão para o lado esquerdo inferior e volte para o lado inferior direito, pois é dessa forma que o intestino funciona.

Deite a pessoa de barriga para cima, segure suas pernas e estique-as e dobre-as sobre a barriga, essa pressão das pernas sobre a barriga ajuda a eliminar os gazes que causam desconforto.
As pessoas acamadas podem perder o controle sobre o funcionamento do intestino e não sentir quando vão defecar. Isso, além de causar constrangimento à pessoa, dificulta manter sua higiene, o que pode causar assaduras e escaras (feridas).
Também é comum a pessoa acamada sentir desconforto abdominal e irritação pelo mau funcionamento do intestino. O intestino funciona melhor com a pessoa na posição sentada na privada ou penico.
2 Ostomia:
Ostomia é uma abertura cirúrgica realizada na parede do abdome para ligar o estômago, ou parte do intestino ou a bexiga, com o meio externo. Existem dois tipos de ostomia: para eliminação de fezes e urina ou para administrar alimentação.
A ostomia intestinal e urinária tem uma coloração rosada, brilhante e úmida e a pele ao seu redor deve estar lisa sem vermelhidão. Dependendo do lugar onde foi realizada a abertura a ostomia recebe um nome:
Gastrostomia ou jejunostomia: Liga o estômago ou o jejuno à parede do abdome e serve para alimentar a pessoa por meio da sonda.
Ileostomia ou colostomia: Liga uma parte do intestino à parede do abdome e serve para eliminar fezes.
Urostomia: Liga a bexiga à parede do abdome e serve para eliminar urina.
Cuidados com gastrostomia:
Limpe com água filtrada sem esfregar a pele em volta da ostomia, retirando secreção ou sujidade.
Lave a sonda com uma seringa de 50 ml com água, em um único jato.
Antes de alimentar a pessoa pela sonda, teste a temperatura do alimento no dorso da mão.
Injete o alimento devagar na sonda.
Observe se a pessoa apresenta barriga estofada, sensação de barriga cheia, ou diarreia. A diarreia pode ser causada pela composição do alimento ou pela administração rápida do alimento. Essas ocorrências devem ser comunicadas à equipe de saúde.
Lembre-se para não injetar líquidos, alimentos ou água na via da sonda que serve para manter o balonete de fixação inflado.
Caso a sonda saia, não tente reposicioná-la. Entre em contato com a equipe de saúde e feche o orifício.
Comunique também à equipe de saúde caso veja a saída de secreção ou da dieta pelo local de inserção da sonda.
Cuidados com ileostomia, colostomia e urostomia:
Na abertura da ileostomia, colostomia ou urostomia é colada uma bolsa plástica para coletar as fezes ou urina.
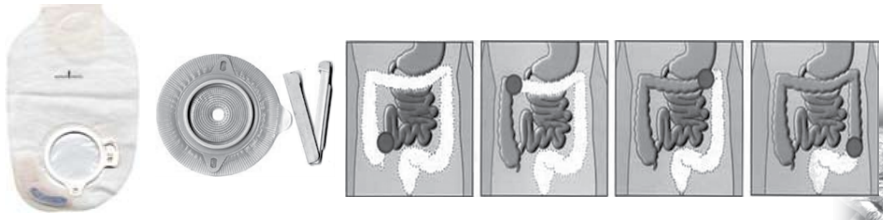
Cuidados com a bolsa:
Usar a bolsa adequada para coleta de fezes ou urina seguindo as orientações do profissional de saúde.
O recorte da bolsa deve ser sempre de acordo com o tamanho e formato da ostomia.
As bolsas devem ser guardadas em locais limpos, secos e protegidas do sol para evitar umidade e ressecamento que comprometam a capacidade adesiva da bolsa.
A bolsa deve ser esvaziada sempre que estiver com 1/3 do espaço ocupado com fezes ou urina.
Fique Atento: A bolsa coletora tem que estar bem fixa na pele ao redor da abertura para evitar que as fezes ou urina entrem em contado com a pele e causem irritações. A pessoa com ostomia deve ser avaliada pela equipe de saúde quando a ostomia ou a pele ao redor apresentar vermelhidão, coceira, feridas, pus ou dor e quando não houver eliminação de fezes, gases ou urina.
Quando trocar a bolsa: A bolsa pode ser utilizada por cerca de três dias, devendo ser trocada antes disso quando a resina que cola perder a cor amarela ou quando se perceber deslocamento ou vazamento.
No momento da troca observe os seguintes cuidados:
- Umedeça a pele com água morna e descole delicadamente a bolsa para evitar ferir a pele.
- Não utilize álcool, benzina ou éter, pois esses produtos podem ser absorvidos pela ostomia e ressecam a pele.
- Lave a ostomia e a pele ao redor delicadamente com água e sabonete neutro sem esfregar.
- Seque com pano macio em toques leves. Não é necessário usar nenhum tipo de produto.
- Observe se a ostomia está com coloração saudável, isso é, vermelho vivo ou rosa brilhante.
- Para colocar uma nova bolsa:
- Recorte a bolsa de acordo com o tamanho e formato da ostomia
- Retire o papel que protege o adesivo
- Coloque a bolsa de baixo para cima e pressione até que esteja bem colada a pele.
- Feche a parte de baixo com o clamp.
Fique Atento: A bolsa não deve ser retirada e recolocada sem que haja necessidade, porque vai perdendo a cola.
A bolsa da ostomia é impermeável, não sendo necessário retirá-la antes do banho. É bom cobri-la com um saco plástico e fita adesiva.
Quando for necessário substituir a bolsa use o momento do banho para fazer a retirada. A água e o sabão não prejudicam a ostomia. Deve-se cuidar para que o jato forte do chuveiro não atinja a abertura da ostomia, pois pode provocar sangramento.
Esvaziamento da bolsa
O esvaziamento da bolsa que coleta urina (urostomia) deve ser feito conforme orientação da equipe de saúde. A bolsa que coleta fezes (colostomia e ileostomia) deve ser esvaziada sempre que for necessário, geralmente uma ou duas vezes ao dia, sempre que estiver com 1/3 do espaço ocupado com fezes ou urina.
3 Problemas com o sono:
A falta de sono ou sonolência em excesso interferem na qualidade de vida da pessoa cuidada e do cuidador. A insônia pode se manifestar de várias maneiras: a pessoa pode demorar a dormir ou dormir por pouco tempo, acordar e não conseguir adormecer novamente, ou acordar muito cedo com a sensação de “sono que não descansa”.
Essas alterações podem estar relacionadas com a doença, com algum medicamento ou com o uso de alimentos excitantes no período da noite, tais como: café, chá, chimarrão e refrigerantes a base de cola.
Como prevenir a insônia:
- Evite, após as 18 horas, dar a pessoa substâncias estimulantes como o chá preto, mate e café.
- Verifique se a pessoa cuidada está sentindo dor, coceira na pele, câimbra ou outro desconforto que possa estar prejudicando o sono.
- À noite, evite dar líquidos a pessoa, pois ao acordar para urinar a pessoa pode demorar a adormecer novamente.
- Converse com a equipe de saúde sobre a possibilidade de mudar o horário da medicação que aumenta a vontade de urinar.
- Mantenha uma iluminação mínima no quarto de modo a facilitar os cuidados e a não interferir no sono da pessoa.
- Evite que a pessoa cuidada permaneça por muito tempo à noite assistindo televisão ou lendo.
- Atividades prazerosas, exercícios leves e massagens ajudam a relaxar e melhoram a qualidade do sono.
- Converse com a pessoa a fim de identificar as causas da insônia ou da sonolência. Pode ser que a pessoa esteja sentindo medo ou angustia ou ter tido desentendimentos familiares.
Fique Atento: Medicamentos para dormir só podem ser administrados se tiverem sido receitados pelo médico. Esteja atento às reações, pois alguns medicamentos podem provocar agitação ou excesso de sono.
Demência:
- A demência é uma doença de causa desconhecida, caracterizada pela morte rápida de muitas células do cérebro. A pessoa com demência vai perdendo a capacidade e as habilidades de fazer coisas simples. A demência provoca perda de memória, confusão, comportamentos estranhos e mudanças na personalidade. Ainda não existe cura para a demência, no entanto há tratamento que alivia os sinais e sintomas da doença.
- A pessoa com demência pode apresentar os seguintes sinais e sintomas:
- Falha na memória, a pessoa se lembra perfeitamente de fatos ocorridos há muitos anos, mas esquece o que acabou de acontecer.
- Desorientação, como dificuldade de se situar quanto à hora, dia e local e perder-se em lugares conhecidos.
- Dificuldade em falar ou esquece o nome das coisas. Para superar essa falha, descreve o objeto pela sua função, ao não conseguir dizer caneta, diz: “Aquele negócio que escreve”.
- Dificuldade em registrar na memória fatos novos, por isso repete as mesmas coisas várias vezes.
- Alterações de humor e de comportamento: choro, ansiedade, depressão, fica facilmente zangada, chateada ou agressiva, desinibição sexual, repetição de movimentos, como abrir e fechar gavetas várias vezes.
- Dificuldade de compreender o que lhe dizem, de executar tarefas domésticas e fazer sua higiene pessoal.
- Comportar-se de maneira inadequada fugindo a regras sociais como sair vestido de pijama, andar despido, etc.
- Esconder ou perder coisas e depois acusar as pessoas de tê-las roubado.
- Ter alucinações, ver imagens, ouvir vozes e ruídos que não existem.
À medida que a doença avança, os sinais e os sintomas se tornam mais marcantes e incapacitantes. À medida que a doença progride, os sinais e os sintomas se tornam mais marcantes e incapacitantes.
Cuidados com a medicação:
O uso correto da medicação é fundamental para a recuperação da saúde e para isso são necessários alguns cuidados:
Peça ajuda à equipe de saúde para organizar a medicação.
Mantenha os medicamentos nas embalagens originais, assim fica fácil controlar a data de validade e evita que se misturem.
Atualmente há no mercado caixinhas porta-medicação, que auxiliam as pessoas a tomar corretamente os medicamentos. Essas caixinhas são divididas por períodos do dia (manhã, almoço, jantar, ao deitar) e ainda podem ser separadas por dia da semana, ou seja, uma caixinha por dia da semana.
Os materiais e medicações de curativos, tais como: pomada, gaze, luva, tesoura, faixa, esparadrapo, soro fisiológico e outros devem ser guardados em uma caixa com tampa, separados dos outros medicamentos.
- O material e a medicação utilizados para nebulização devem ser guardados secos em uma caixa de plástico com tampa. Caixa de madeira e papelão não são indicadas pois podem favorecer a formação de fungos.
- Converse com a equipe de saúde sobre o planejamento dos horários de medicação. Sempre que possível é bom evite ministrar medicação nos horários em que a pessoa dorme, pois isso interfere na qualidade do sono.
- Mantenha os medicamentos em local seco, arejado, longe do sol e principalmente onde crianças não possam mexer.
- Evite guardar medicamentos em armários de banheiro e ao lado de filtro de água, pois a umidade pode estragar a medicação.
- Mantenha a última receita junto à caixa de medicamentos, pois isso facilita consultá-la em caso de dúvidas ou apresentá-la ao profissional de saúde quando solicitada.
- Os medicamentos que não estiverem sendo utilizados podem ser devolvidos à Unidade de Saúde.
- Não acrescente, diminua, substitua ou retire medicação sem o conhecimento da equipe de saúde.
- Se após tomar um medicamento a pessoa cuidada apresentar reação estranha, avise a equipe de saúde.
- Produtos naturais, como os chás de plantas medicinais, são considerados medicamentos e alguns deles podem alterar a ação da medicação que a pessoa esteja usando. Se a pessoa cuidada usar algum desses produtos avise à equipe de saúde.
- Acenda a luz sempre que for preparar ou ministrar medicação para evitar trocas de medicamentos.
- Sempre leia o nome do medicamento antes do preparo e de dar à pessoa, pois medicamentos diferentes podem ter a mesma cor e tamanho, e também um mesmo medicamento pode variar de cor e formato dependendo do fabricante, como por exemplo, o comprimido de captopril que pode ser branco ou azul.
- Antes de feriados e finais de semana é preciso conferir se a quantidade de medicamentos é suficiente para esses dias.
- Não se use medicamentos que foram receitados para outra pessoa.
4 Emergência no domicílio:
Emergência é sempre uma situação grave que acontece de repente e que requer uma ação imediata com a finalidade de resguardar a vida da pessoa. A pessoa cuidada por estar mais frágil e debilitada pode, de uma hora para outra, ter uma piora súbita em seu estado geral ou sofrer um acidente.
Esteja atento para perceber uma emergência e procure ajuda para lidar com essa situação de maneira firme e segura. Portanto, a emergência requer cuidados imediatos, com a finalidade de evitar complicações graves ou a morte da pessoa cuidada.
A pessoa idosa pode ter mais de uma doença crônica, como por exemplo: diabetes e hipertensão arterial, sequelas de derrame e Parkinson e por isso seu estado geral pode se alterar muito rapidamente.
O aparecimento súbito de sinais que a pessoa não tinha anteriormente, tais como: sonolência excessiva, confusão mental, agitação, agressividade pode indicar uma situação de emergência.
É importante manter em local visível e de fácil acesso os números de telefones dos serviços de pronto-socorro, como o SAMU 192, para onde se possa ligar em casos de emergência.
Engasgo:
O engasgo ocorre quando um alimento sólido ou líquido entra nas vias respiratórias, podendo acarretar:
Aspiração: Quando líquidos ou pedaços muito pequenos de alimentos chegam aos pulmões, o que pode provocar pneumonia por aspiração.
Sufocamento: Ocorre quando pedaços maiores de alimentos ou objetos param na garganta (traqueia) e impedem a passagem do ar.
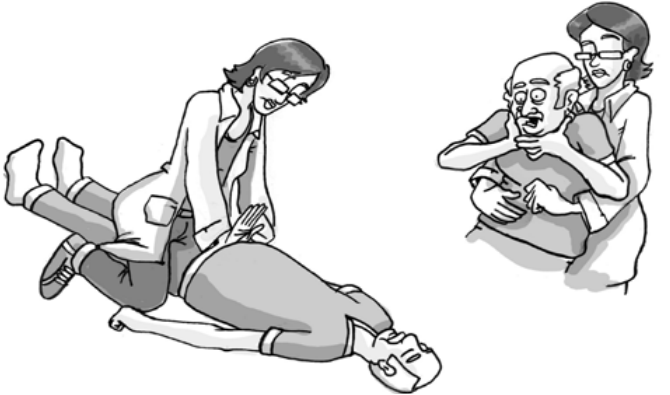
Ao perceber que a pessoa cuidada está engasgada, tente primeiro retirar com o dedo o pedaço de alimento que está provocando o engasgo. Caso não consiga, coloque a pessoa em pé, abrace-a pelas costas apertando com seus braços a “boca” do estômago da pessoa.(Manobra de Heimlich)
Ao alimentar a pessoa acamada, coloque-a na posição mais sentada possível com a ajuda de almofadas e travesseiros e não dê líquidos e alimentos à pessoa que estiver engasgada.
Queda:
As quedas são os acidentes que mais ocorrem com as pessoas idosas e fragilizadas por doenças, ocasionando fraturas principalmente no fêmur, costela, coluna, bacia e braço.
Após uma queda é importante que a equipe de saúde avalie a pessoa e identifique a causa, buscando no ambiente os fatores que contribuíram para o acidente. Assim, podem ajudar a família a adotar medidas de prevenção e a tornar o ambiente mais seguro.
Ao atender a pessoa que caiu, observe se existe alguma deformidade, dor intensa ou incapacidade de movimentação, que sugere fratura. No caso de suspeita de fratura, caso haja deformidade, não tente “colocar no lugar”, procure não movimentar a pessoa cuidada e chame o serviço de emergência o mais rápido possível.
Convulsão:
A convulsão ou ataque epilético é o resultado do descontrole das ondas elétricas cerebrais e pode acontecer por diversas causas. Não é doença contagiosa, portanto ninguém se contamina ao atender e tocar a pessoa durante a convulsão. Na crise convulsiva a pessoa pode cair, perder a consciência, movimentar braços e pernas contra sua vontade e de maneira desordenada, urinar e defecar involuntariamente.
Ao atender a pessoa durante a crise convulsiva, apoie a cabeça da pessoa e gire para o lado, para evitar que a saliva seja aspirada e vá para os pulmões. Proteja a pessoa para ela não se machucar, afastando móveis e objetos.
Ao terminar a crise a pessoa acorda confusa, desorientada, sentindo dores no corpo e sem saber o que aconteceu. Tranquilize a pessoa e procure ajuda da equipe de saúde.
Vômitos:
Os vômitos podem estar relacionados à doença ou a uma reação do organismo a um alimento ou medicamento. Vômitos frequentes causam desidratação principalmente em crianças, idosos e pessoas debilitadas. Para evitar que a pessoa fique desidratada é preciso repor com soro caseiro ou de pacote, o líquido e sais minerais perdidos pelo vômito.
Ao atender a pessoa acamada que esteja vomitando, vire-a de lado para evitar que o vômito seja aspirado e chegue aos pulmões.
Diarreia:
Diarreia são fezes líquidas em maior número do que a pessoa evacuava normalmente. As crianças e os idosos com diarreia podem facilmente ficar desidratadas.
A alimentação da pessoa com diarreia não pode ter alimentos fibrosos como: verduras, legumes, frutas, feijão e alimentos doces. Nos primeiros sinais de diarreia e vômitos, prepare soro caseiro ou de pacote e ofereça à pessoa em pequenos goles.
Se a pessoa cuidada, mesmo tomando soro, continuar com vômito ou estiver com sinais de desidratação, sangue nas fezes, vermelhidão na pele, febre e calafrios, é preciso que seja avaliada pela equipe de saúde. Pessoas com diabetes ou que tomem remédio para o coração podem apresentar complicações mais cedo.
Desidratação:
A desidratação ocorre quando a pessoa perde líquidos e sais minerais pelo vômito e diarreia.
A pessoa desidratada pode apresentar pele seca, olhos fundos, pouca saliva e urina. Nas crianças pequenas a moleira fica afundada. Sonolência, cansaço, piora do estado geral, pressão baixa, confusão mental são sinais de desidratação grave.
Se a pessoa não consegue beber água ou soro, ou os vômitos/diarreia não param, procure a equipe de saúde, pois pode ser necessário aplicar soro na veia.
Hipoglicemia:
A hipoglicemia é a diminuição do nível do açúcar no sangue. Isso acontece nos diabéticos quando faz muito exercício físico em jejum ou se fica longo tempo sem se alimentar.
No diabético também pode ocorrer hipoglicemia quando a pessoa recebe uma dose de insulina ou de medicamentos para o controle do diabetes maior que o necessário ou quando consome bebida alcoólica em excesso. A hipoglicemia pode ocorrer em qualquer hora do dia ou da noite, mas em geral acontece antes das refeições.
Os sinais e sintomas de hipoglicemia são: cansaço, suor frio, pele fria, pálida e úmida, tremor, coração disparado, nervosismo, visão turva ou dupla, dor de cabeça, dormência nos lábios e língua, irritação, desorientação, convulsões, tontura e sonolência.
Converse com a equipe de saúde para aprender a verificar a glicemia em casa. Se a glicemia estiver abaixo de 50 a 60 mg/dl ou a pessoa estiver sentindo os sintomas referidos acima ofereça-a bala ou meio copo de água com duas colheres de sopa de açúcar.
Se ela estiver desmaiada ou se recusar a colaborar, coloque um lenço entre as arcadas dentárias e introduza colheres de café com açúcar entre a bochecha e a gengiva, massageando-a por fora.
Assim que a pessoa melhorar, ofereça a ela uma refeição. Se os sintomas não desaparecerem é preciso procurar imediatamente a equipe de saúde ou um serviço de urgência.
Desmaio:
Desmaio é a perda temporária da consciência, pode ocorrer quando a pessoa tem uma queda da pressão arterial, convulsões, doenças do coração, hipoglicemia, derrame e outras. Por esse motivo é preciso identificar a causa do desmaio.
Enquanto a pessoa estiver inconsciente, não ofereça líquidos ou alimentos, pois ela pode engasgar. Verifique se a pessoa apresenta ferimentos ou fraturas. Peça ajuda para levantar a pessoa e colocá-la na cama. Mantenha a pessoa deitada, com a cabeça no mesmo nível do corpo.
Se a pessoa que desmaiou for diabética, espere recuperar a consciência, e então ofereça a ela um copo de água com açúcar. Se for possível, meça a pressão e sinta os batimentos do pulso. Se a pessoa não melhorar, procure imediatamente a equipe de saúde.
Sangramentos:
É a perda de sangue em qualquer parte do corpo. Pode acontecer externamente ou internamente, resultante de feridas, cortes, úlceras ou rompimento de vasos sanguíneos. O sangramento interno é mais grave e mais difícil de ser identificado.
Procure localizar de onde vem o sangramento e estancá-lo, apertando o local com as mãos. Para evitar contaminação proteja o local com um pano limpo. Para diminuir o sangramento, utilize compressa com gelo ou água gelada, mantendo elevado.
Se a hemorragia acontecer num órgão interno que se comunica com o exterior o sangramento será percebido na boca, nariz, fezes, urina, vagina ou pênis, dependendo do local onde rompeu o vaso sanguíneo.
No sangramento do intestino é possível perceber fezes escuras e com cheiro fétido, o sangue que vem do estômago escuro como borra de café ou vermelho vivo e pode ser observado no vômito. O sangue que sai do pulmão é vermelho vivo e com bolhas de ar. Na hemorragia de bexiga o sangue sai pela urina. O sangue que sai pela vagina pode ser de uma hemorragia da vagina, do útero ou das trompas. Qualquer tipo de sangramento deve ser avaliado pela equipe de saúde.
Confusão mental:
Na confusão mental a pessoa fica agitada, irritada, desorientada, não sabe onde está e fala coisas sem sentido, parece ativa num momento e logo a seguir pode estar sonolenta e com a atenção prejudicada.
A confusão mental pode acontecer no infarto do coração, desidratação, traumatismo do crânio, infecção, pressão baixa, derrame ou outra doença grave.
É preciso que a pessoa seja avaliada pela equipe de saúde. Com o tratamento dessas doenças geralmente a pessoa sai do estado de confusão.