Sistema Reprodutor Humano
NOÇÕES BÁSICAS EM ANATOMIA HUMANA
1 Órgão reprodutor Masculino:
Todo ser vivo tem um tempo limitado de vida: nasce, cresce, envelhece e morre. Várias espécies continuam povoando a Terra graças a capacidade de reprodução. Um ser é capaz de se reproduzir para gerar um descendente fértil, que por sua vez, também se reproduz, e a espécie se perpetua. Além disso, na espécie humana a reprodução também traz prazer e é uma forma de dar e receber carinho, a relação sexual é uma das expressões mais íntimas que pode haver no relacionamento entre duas pessoas.
A reprodução humana (sexo) ocorre pela fertilização interna durante a relação sexual. Durante este processo, o pênis ereto do macho é inserido na vagina da fêmea até o macho ejacular o sêmen, que contém espermatozoides, na vagina da fêmea. Os espermatozoides, em seguida, viajam através da vagina e do cérvix no útero. A fertilização geralmente acontece na tuba uterina (fecundação é o nome dado ao encontro dos gâmetas, do óvulo e do espermatozoide).
Após a fertilização bem sucedida, a gestação do feto ocorre então dentro do útero da fêmea durante cerca de nove meses; este processo é conhecido como gravidez nos seres humanos. A gestação termina com o nascimento, que ocorre com o parto.
O parto consiste na contração dos músculos do útero, na dilatação do colo do útero, fazendo com que o bebê passe para fora da vagina. Em alguns casos, é necessário realizar um parto cesariano. Os bebês humanos e as crianças são quase indefesos e requerem altos níveis de cuidados dos pais por muitos anos. Um tipo importante de cuidado parental é o uso da glândula mamária no seio feminino para amamentar o bebê.
Os seres humanos têm uma grande diferenciação sexual. Além das diferenças em quase todos os órgãos reprodutivos, inúmeras diferenças ocorrem normalmente nas características sexuais secundárias. O sistema endócrino é diretamente relacionado com essas características. A liberação de certos hormônios causa o desenvolvimento dessas características secundárias.
Sistema Reprodutor Masculino | Aparelho Genital – Anatomia:
Tanto no aparelho genital masculino como no feminino existem glândulas especializadas, que produzem as células sexuais espermatozoides, no homem, e óvulos, na mulher e que segregam os hormônios responsáveis pelas características sexuais.
O homem é fértil durante toda a sua vida sexual ativa. A mulher, ao contrário, apresenta períodos cíclicos de fertilidade. Tal diferença se deve ao fato de que o homem é capaz de armazenar os espermatozoides, enquanto a mulher não pode fazê-lo com os óvulos.
Estes, quando não fecundados, são eliminados depois de cada cicio, com a menstruação. Na união sexual no que diz respeito à reprodução cabe ao homem a parte ativa, uma vez que é o órgão masculino que injeta os espermatozoides no interior do aparelho feminino. E são os espermatozoides que avançam pelas trompas, em busca dos óvulos.
Aparelho genital masculino: A Simplicidade de sua Anatomia:
O aparelho genital masculino é mecanicamente simples. Trata-se de um equipamento produtor de células sexuais e do meio semilíquido pelo qual elas se encaminham para o exterior. Algumas tubulações que terminam no órgão ejetor – o pênis completam o aparelho.
Contudo, o funcionamento do sistema exige um delicado equilíbrio de diferentes estímulos nervosos e de glândulas de secreção interna.
Normalmente, os órgãos genitais do homem produzem ininterruptamente as células sexuais. O homem tem apenas um período de fertilidade, que se inicia com a adolescência e, às vezes, só termina em idade muito avançada. A literatura médica registra casos de homens que se mantiveram aptos para a reprodução até com mais de noventa anos de idade.
Mas é preciso não confundir fertilidade com potência. Fertilidade é a capacidade de iniciar o processo de formação de um novo ser, pelo ato sexual. O termo potência indica tão-somente a capacidade de realização do ato sexual, seja fértil ou não. A potência envolve basicamente a ereção do pênis, somada à emissão de espermatozoides, sob estímulo sexual.
A fertilidade refere-se à capacidade de o espermatozoide chegar ao óvulo e fecundá-lo.
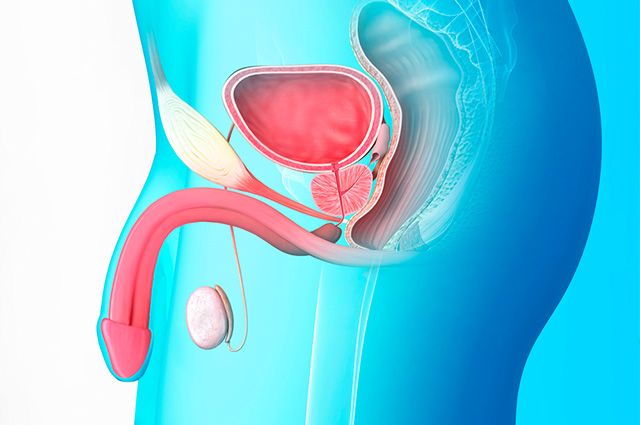
TESTÍCULOS E VIAS ESPERMÁTICAS:
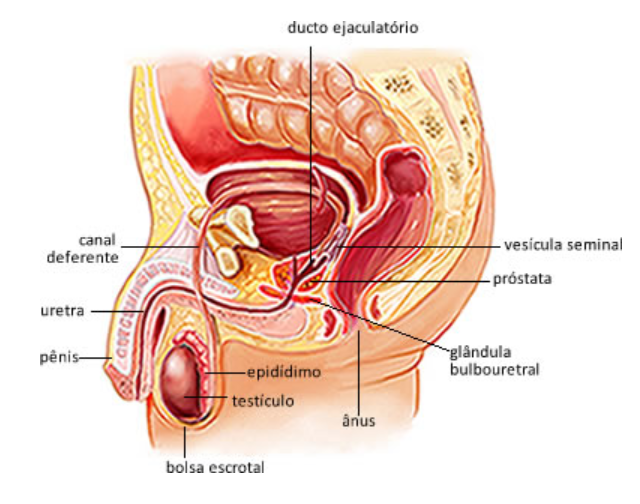
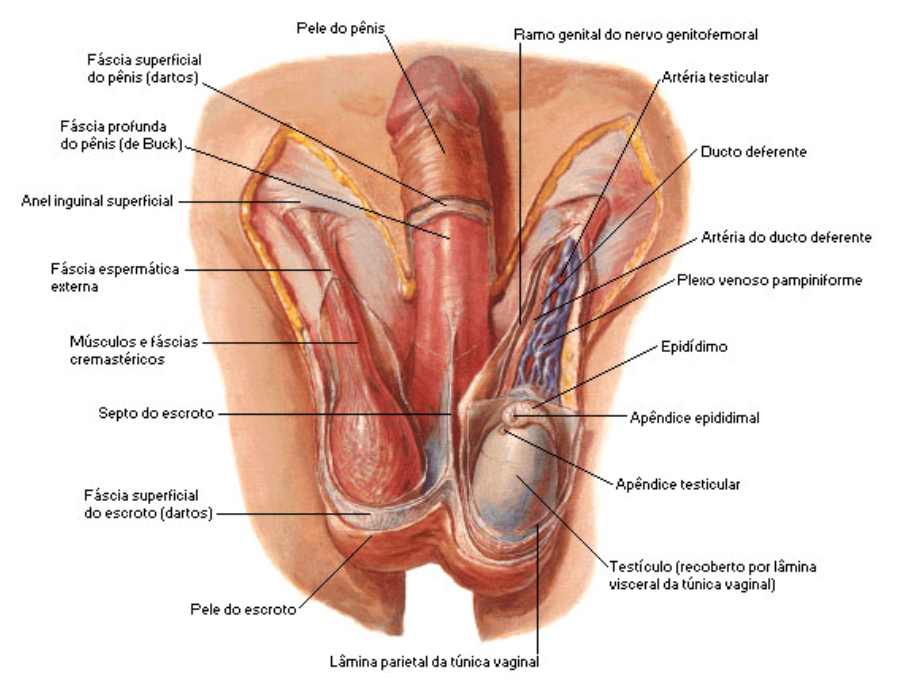
O aparelho genital masculino é formado, basicamente, pelos testículos, que são as glândulas sexuais, e por unia rede de tubos, chamados vias espermáticas. Com aproximadamente 5 centímetros de comprimento, os testículos são formações ovoides que se alojam no interior de uma bolsa ou escroto, situada entre as coxas. São, portanto, as únicas glândulas endócrinas (de secreção interna) localizadas fora do corpo.
Os testículos iniciam suas atividades por volta dos dez ou onze anos, produzindo o hormônio (testosterona, responsável pelo desenvolvimento das características masculinas corporais. No fim da puberdade, os testículos começam a desempenhar nova função: a produção dos espermatozoides.
Vias espermáticas:
As vias espermáticas iniciam-se nos próprios testículos, formando uma extensa rede de condutos – de calibre muito variável, que termina na uretra. Esta, que tem a sua maior porção no interior do pênis, constitui o canal de paredes contráteis que comunica a bexiga com o exterior. A uretra tem duas funções distintas: serve de conduto excretor para urina e esperma e para a mistura dos espermatozoides com líquidos segregados por glândulas do aparelho reprodutor. Entre os testículos e a uretra, as vias espermáticas são constituídas por diferentes estruturas, como os epidídimos, os canais deferentes e o dueto ejaculador.
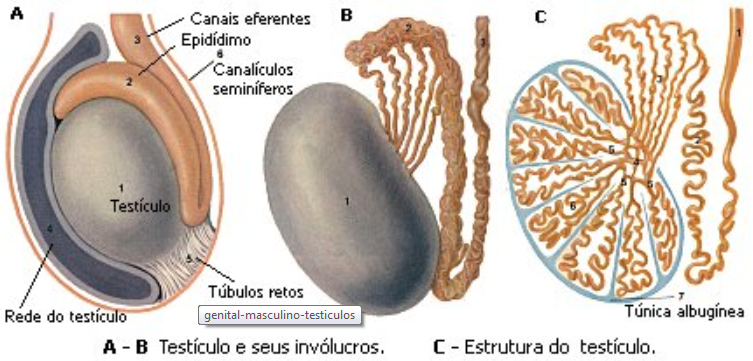
Epidídimos:
Os epidídimos constituem estruturas genitais independentes e foram comparados pelos anatomistas a um pequeno verme, no qual se distinguem cabeça, corpo e cauda. A cabeça, que recobre o pólo superior do testículo, é formada por um aglomerado de minúsculos canais que saem dos testículo, enrolados como novelos completos.
O corpo do epidídimo é atravessado por um canal sinuoso, ao qual confluem os canais localizados na cabeça. Na cauda do epidídimo, esse canal sofre modificações e prossegue transformado no canal deferente. É no ponto dessa transformação que se localiza o reservatório de espermatozoides. Os canais deferentes são a parte mais extensa das vias espermáticas.
De cada um dos dois epidídimos, emerge um canal deterente, que penetra na cavidade abdominal, fazendo a conexão com os órgãos externos ou com o dueto ejaculador, que é uma estrutura intra-abdominal. A passagem do interior para o exterior é feita através do canal inguinal, uma espécie de túnel existente nas virilhas. Na porção inicial dos canais deferentes estão situados os chamados cordões espermáticos, formados pelos vasos deferentes, vasos sanguíneos. vasos linfáticos e nervos
Dueto Ejaculador:
Denomina-se dueto ejaculador um tubo que nasce na confluência dos excretores das vesículas seminais com os canais deferentes. Tal denominação é imprópria, pois essa estrutura não participa da ejaculação. Outros mecanismos intervém, como, por exemplo, a contração da musculatura das vias espermáticas inferiores. Na parte final dos canais deferentes, os espermatozoides são embebidos na secreção das vesículas seminais e, na uretra, misturam-se à secreção da próstata. Daí para diante, a ejaculação é auxiliada pela contração de vários músculos dos órgãos genitais. O dueto ejaculador, pequeno segmento das vias espermáticas, passa pelo interior da próstata, que é uma das glândulas anexas do aparelho reprodutor masculino, e liga-se à uretra, na porção desta que atravessa a próstata.
AS GLÂNDULAS EXÓCRINAS:
Algumas glândulas do aparelho genital masculino têm secreção externa: são as vesículas seminais, a próstata e as glândulas bulbouretrais, localizadas no interior da bacia. As vesículas seminais são dois sacos musculares alongados, com mais ou menos 7 centímetros de comprimento, que constituem prolongamentos ou desvios de circuito fechado dos canais deferentes. Segregam um líquido viscoso, amarelado e alcalino, que constitui a maior parte do esperma ejaculado. Apesar de se reconhecer que sua função não é a de armazenar o esperma, eventualmente pode ocorrer a retenção de uma pequena quantidade de células sexuais em seu interior. Esse fato explicaria a razão pela qual o coito interrompido um dos métodos anticoncepcionais falha com tanta frequência. Como o líquido das vesículas seminais forma uma secreção inicial, anterior à ejaculação, os espermatozoides seriam veiculados por ele, antes da interrupção do coito.
Próstata:
A próstata é uma glândula mais conhecida pelos problemas que acarreta sobretudo na velhice, do que por suas funções normais. Tem a forma e o tamanho aproximados de uma castanha e se localiza em torno da uretra, logo depois que esta sai da bexiga. Essa localização é responsável pelos problemas que, às vezes, a glândula acarreta. Um distúrbio relativamente freqüente em homens de meia-idade é o aumento de volume da próstata, que pode determinar obstrução da uretra. O fluxo da urina fica parcialmente interrompido, as micções tornam-se difíceis e demoradas e, na maioria dos casos, a eliminação normal do líquido só é conseguida com a retirada cirúrgica de grande parte da glândula.
Secreção prostática:
A secreção prostática é formada por um líquido ligeiramente ácido, de aspecto leitoso, que dá ao esperma seu odor característico. A próstata pode ser afetada por processos infecciosos, que são localizados e identificados com a colheita da secreção da glândula. Esta é examinada diretamente ao microscópio ou mediante cultura em meios especiais, que provocam a multiplicação dos agentes infecciosos, facilitando assim sua identificação.
O meio de acesso mais prático à próstata é o reto, uma vez que a glândula se localiza logo adiante deste. Assim, pelo toque retal, o médico pode efetuar facilmente o reconhecimento do estado da próstata. Durante o toque retal o urologista espreme a glândula, fazendo sair sua secreção através da uretra. O toque retal constitui hoje uma medida rotineira nos exames urológicos de indivíduos com mais de quarenta anos, como precaução para detectar possíveis complicações. As glândulas bulburetrais, localizadas na extremidade do bulbo da uretra, são estruturas vasculares, do tamanho de uma ervilha. Segregam um produto mucoso, em pequena quantidade, provavelmente para lubrificar a uretra, facilitando o acesso dos espermatozoides. A secreção ocorre geralmente por estímulos eróticos, momentos antes da ejaculação.
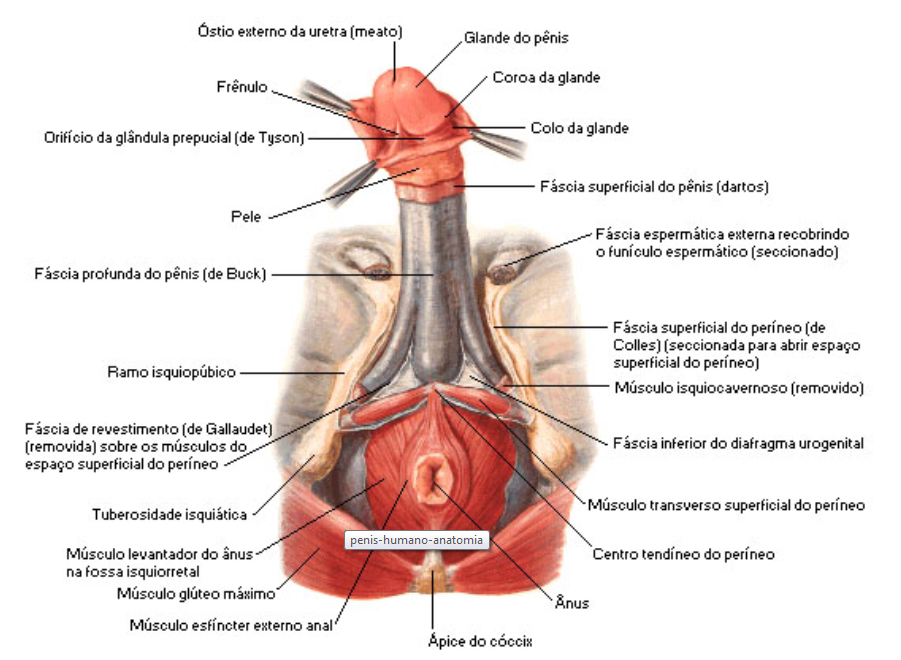
PÊNIS:
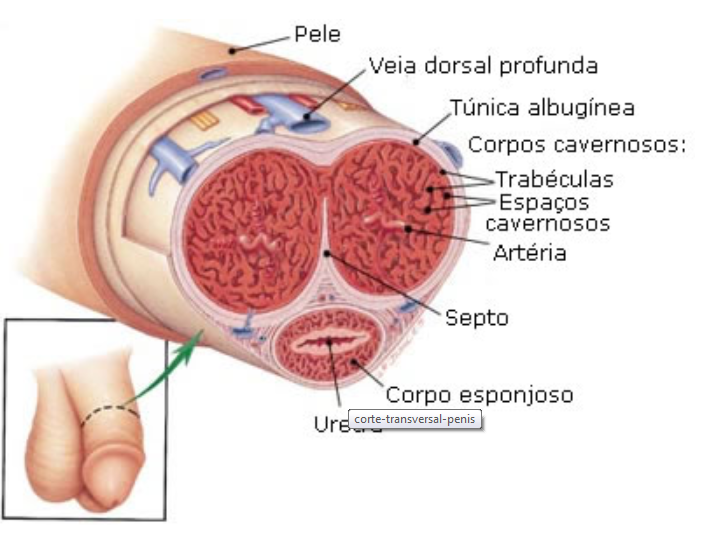
O pênis, órgão masculino de contato na união sexual, constitui-se de três estruturas fundamentais, de formato cilíndrico e de tecido altamente elástico. Duas delas são os chamados corpos cavernosos; a terceira é o corpo esponjoso, que envolve a uretra. É o pênis que deposita o esperma no interior da vagina. E para desempenhar suas funções, apresenta uma característica muito especial: suas dimensões variam muito, oscilando desde aproximadamente 7 centímetros até o dobro desse comprimento, quando em ereção. E seu diâmetro, por sua vez, também se torna duas vezes maior. Esse aumento do órgão é determinado pelo ingresso de sangue, que preenche os corpos cavernosos e o corpo esponjoso.
Glande:
O corpo esponjoso, cilindro vascularizado que envolve a uretra peniana, forma a glande (porção dilatada que constitui a cabeça do pênis). A glande é envolvida por uma prega de pele, chamada prepúcio. Essa pele é retrátil, permitindo a exposição da extremidade do órgão, quando este estiver ereto.Por dentro do prepúcio existem glândulas sebáceas, que produzem uma secreção chamada esperma. Nos casos em que o prepúcio é muito fechado e não permite a exteriorização da glande (fimose), pode ocorrer o acúmulo de esmegma, o que provoca irritações e inflamações dolorosas, que, por sua vez, podem ser a causa de câncer local.
A Ereção do Pênis:
O Tecido erétil não existe somente no pênis. Ocorre também ao redor da vagina e na mucosa que reveste o nariz. Nos três casos, o estimulo para que essas regiões Fiquem repletas de sangue é geralmente de natureza erótica. A ereção do pênis é provocada pela ação de nervos que agem independentemente do controle da vontade, relaxando a camada muscular das arteríolas dos corpos cavernosos do pênis e do corpo cavernoso da uretra.
Ao mesmo tempo, a veia dorsal do pênis, localizada na superfície superior do órgão e encarregada de grande parte da drenagem do sangue, é comprimida. A maior entrada de sangue nos tecidos eréteis e o bloqueio de sua saída determinam as modificações da ereção. O pênis, flácido em estado normal, e coberto por uma pele enrugada, torna-se então alongado e rígido, apto a penetrar na vagina.
2 Sistema Reprodutor Feminino | Aparelho Genital – Anatomia:
O aparelho reprodutor feminino participa do processo de reprodução, exercendo isoladamente as seguintes funções: ovulação, ou produção do óvulo; fecundação, que é a conjugação dos fatores hereditários do espermatozoide masculino com o óvulo feminino; nidação, ou acomodação do óvulo fecundado; gestação, ou desenvolvimento do embrião (que recebe o nome de feto a partir do segundo mês de vida intra-uterina); parto, que consiste na expulsão da criança, já perfeitamente apta a desempenhar as funções vitais fora do organismo da mãe. Aqui analisaremos as divisões de todo esse sistema reprodutor e genital.
Desenvolvimento do Sistema Reprodutor:
Todas essas múltiplas funções podem ser desempenhadas durante a fase de fecundidade da vida da mulher. Nas mulheres brasileiras, essa fase geralmente se inicia entre os 2 e os 16 anos. E quando se completa o desenvolvimento do aparelho genital feminino, que sofreu profundas modificações durante a puberdade. Por 30 a 35 anos, desenvolve-se o trabalho cíclico e regular dos órgãos genitais, o que determina o período fértil da vida da mulher. A última menstruação menopausa é o clímax de um processo de transição o climatério em que as funções genitais vão gradualmente declinando. Contudo, durante e depois do climatério, a mulher mantém as condições de uma vida sexual ativa.
Anatomia do Sistema Reprodutor Feminino:
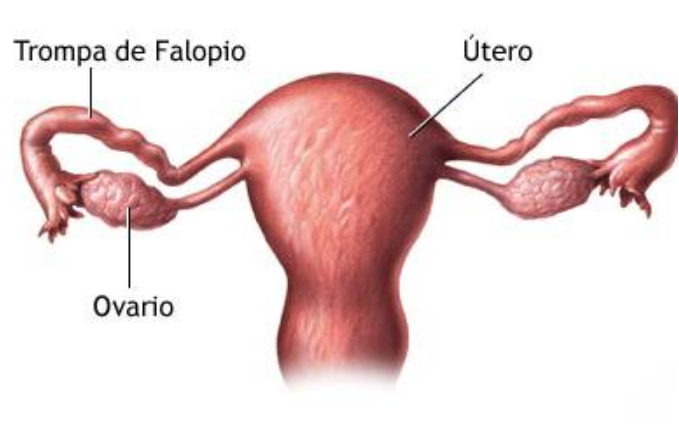
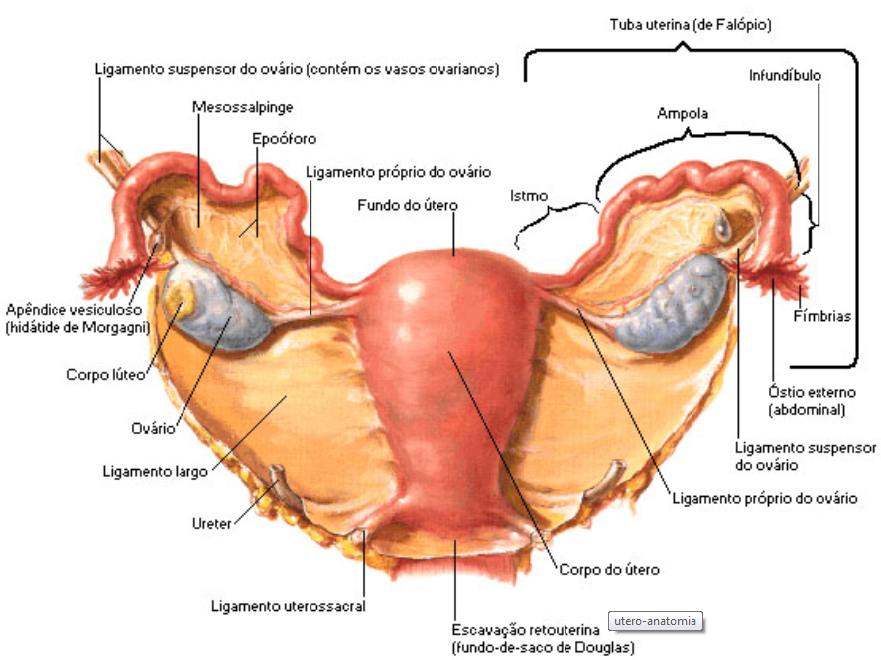
O aparelho reprodutor feminino é constituído dos seguintes órgãos:ovários, trompas de Falópio, útero, vagina, vulva e mamas.
OVÁRIOS:
Os ovários são duas pequenas glândulas (aproximadamente 3 cm de comprimento, por 2 cm de largura e 1 cm de espessura), em forma de amêndoas. Localizados no abdome, à direita e à esquerda do útero, exercem duas funções. A primeira consiste na produção dos hormônios estrógeno e progesterona, que regem o desenvolvimento e o funcionamento dos demais órgãos genitais e que são responsáveis pelo desenvolvimento dos caracteres femininos secundários. A segunda função é a produção de óvulos. A atividade dos ovários é controlada pela hipófise, que, por sua vez, é influenciada pelo hipotálamo, estrutura do sistema nervoso central, próxima à hipófise e altamente especializada.
Os ovários são brancos na superfície e, depois da puberdade, apresentam minúsculas cicatrizes, cada uma delas correspondente a um óvulo liberado em cada ciclo menstrual. Como não são recobertos pelo peritônio – ao contrário dos outros órgãos abdominais -, os ovários libertam o óvulo diretamente na cavidade abdominal, de onde este migra para a trompa. A superfície do ovário é recoberta por tecido epitelial ovariano, numa única camada de células poliédricas. A seguir vem a camada albugínea (de albus, branco), que lhe confere a cor característica e, por baixo desse tecido, o córtex ovariano, em que são produzidos os óvulos. Os óvulos originam-se de formações especiais, os olículos primários, mergulhados na porção cortical de cada ovário. Os folículos contêm o oócito, uma célula jovem que dará origem ao óvulo.
TROMPAS DE FALÓPIO:
As Trompas de Falópio, também chamadas ovidutos, são os canais que ligam cada ovário ao útero e através dos quais o óvulo caminha até lá. Têm, em média, cerca de 12 centímetros de comprimento; o diâmetro varia em suas diversas regiões. A porção medial de cada uma das trompas abre-se no interior do útero, razão por que é chamada de porção intramural. A extremidade lateral da trompa, chamada porção ampular, é dilatada e abre-se diretamente na cavidade abdominal, em forma de funil de bordas franjadas, como um lírio.
Entre as extremidades da trompa localiza-se a porção ístmica. Toda a trompa é revestida pelo peritônio (membrana envolvente), exceto no trecho da porção intramural. Sob o peritônio, seguem-se 1 ou 2 mm de camada muscular, que exerce movimentos peristálticos semelhantes aos do intestino. São esses movimentos que empurram o óvulo, através da trompa, do ovário até o útero. Contribuem para isso os pequenos duos vibráteis de que são dotadas as células das pregas mucosas da trompa. E no interior da trompa, durante a migração para o útero, que o óvulo é fecundado por um dos espermatozoides que vão ao seu encontro.
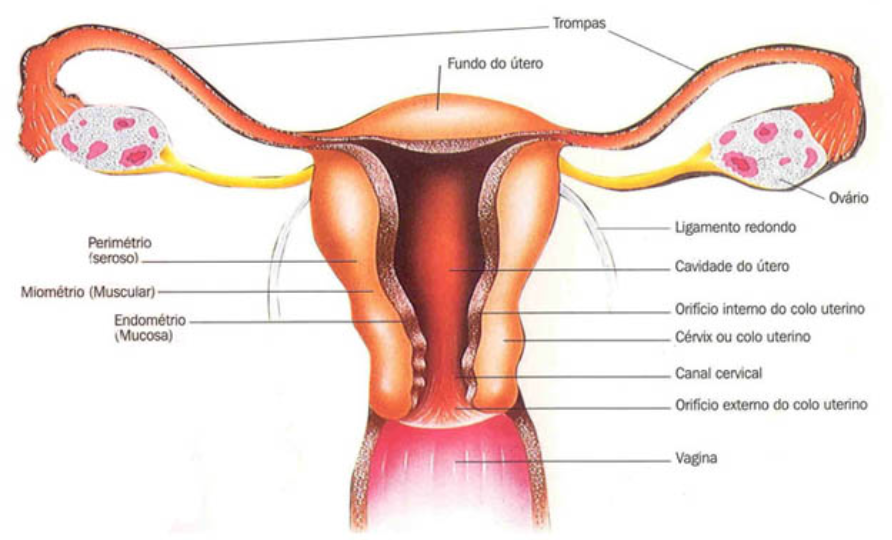
Útero – Órgão Reprodutor Feminino | Anatomia:
O Útero é o órgão da gestação e do parto. Tem o formato de uma pera, entortada em sua parte mais fina. Essa porção mais delgada é o colo do útero; a parte mais volumosa é o corpo. Colo e corpo são separados por uma cintura, o istmo. As dimensões do útero variam com a idade e as condições fisiológicas da mulher. Na infância, o colo é maior que o corpo, relação que se inverte na idade adulta. A frente, encontra-se a bexiga, da qual é separado pelo peritônio, que recobre ambos os órgãos. Todavia, no terço inferior do útero, a bexiga entra em contato direto com a parede uterina. Posteriormente, o útero relaciona-se com o reto, porção terminal do intestino grosso, do qual é separado pelo peritônio.
Os bordos laterais estão em contato com os ovários e trompas, denominados anexos uterinos. Inferiormente, o colo do útero é circundado pelo anel que forma a extremidade interna da vagina. Em razão dessas posições relativas, o colo do útero divide-se em duas porções: uma supravaginal, outra intravaginal. Há um par de ligamentos redondos, com estrutura muscular, inserido próximo ao ponto em que as trompas penetram no órgão; um par de ligamentos largos fixados aos bordos laterais, que revestem externamente a maior parte dos nervos e vasos que servem o útero e ovários; um par de ligamentos útero-sacros fixados no colo do útero, que ajudam a manter estável a posição da vagina. Os músculos e faixas fibrosas que fecham a porção inferior da bacia ajudam a manter o útero em sua posição.
Peso Médio do Útero:
O peso médio de um útero normal é de aproximadamente 50 gramas; a cavidade uterina mede, a partir do colo, cerca de 8 centímetros. A elasticidade do útero é extraordinária. No final da gravidez o aumento é superior a 500 vezes: a cavidade chega a medir cerca de 32 cm de comprimento e o peso tinge 1 kg (sem considerar os 3,5 kg do feto e placenta, e, ainda, 1 litro de líquido circundante). Quando o útero não está dilatado, isto é, quando não há gravidez, localiza-se na pequena bacia, porção inferior da bacia óssea.
Posição do Útero:
A posição do útero é muito variável, em função da conformação natural, de ocorrências patológicas ou, ainda, do conteúdo da bexiga ou do reto. Três pares de ligamentos flexíveis e elásticos mantêm o útero suspenso, sem lhe tolher inteiramente a mobilidade.
Parede do Útero:
O útero é constituído por uma parede muscular espessa, o miométrio (de mio, músculo; metra, útero ou matriz), revestida por fora pelo peritônio e por dentro pelo endométrio (de endon, no interior de). Na porção intravaginal, o colo uterino apresenta um orifício correspondente ao canal cervical (de cérvix, colo), bem mais estreito e circular na mulher que ainda não passou pelo parto.
VAGINA:
A vagina é órgão de copulação da mulher, é um canal muscular que se estende até o útero. Possibilita a eliminação do sangue menstrual para o exterior e forma parte do canal do parto. A constituição músculo-elástica das paredes lhe confere grande elasticidade e alguma contratilidade. As dimensões vaginais variam conforme a raça, estatura e compleição física. Tem, em média, de 7 a 10 cm de comprimento e 2,5 cm de diâmetro.
VULVA E MAMAS:
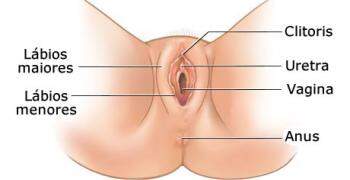
A vulva é o conjunto de formações externas que protegem a vagina e o orifício urinário e que colaboram na copulação. É formada pelos grandes lábios, pequenos lábios, clitóris, vestíbulo vaginal e orifício vaginal. Os grandes lábios são formações cutâneas, em que a forma e dimensão são determinadas pelo tecido gorduroso subcutâneo.
Circundam os pequenos lábios e unem-se, anteriormente, para formar o monte de Vénus, elevação coberta de pêlos pubianos. Estreitam-se e encontram-se, atrás e abaixo, para formar o limite inferior da vulva. Por dentro dos grandes lábios estão os pequenos lábios, duas pregas cutâneas de reduzidas dimensões e coloração rosa. No ponto de encontro superior desses lábios, localiza-se um pequeno tubérculo arredondado e erétil, o clitóris.
O vestíbulo da vagina é a região delimitada pelas formações labiais. Tem forma de fenda alongada e seu ápice termina no clitóris. O orifício urinário (meato uretral) abre-se na parte anterior do vestíbulo, e o orifício vaginal, na parte posterior. De cada lado do orifício vaginal abrem-se os condutos das glândulas de Bartholin, que secretam um líquido claro e viscoso, lubrificante.
Às paredes do orifício vaginal aderem os bordos de uma delgada prega de mucosa altamente vascularizada o hímen, que, em geral, apresenta perfurações de diâmetro variável. As mamas, finalmente, são elevações peitorais, que abrigam as glândulas de onde provém o leite requerido pela amamentação.
3 Puberdade:
A puberdade é um período em que ocorrem mudanças biológicas e fisiológicas. É neste período que o corpo desenvolve-se física e mentalmente tornando-se maduro e o adolescente fica capacitado para gerar filhos. Ela não deve ser confundida como sinônimo da adolescência, visto que a puberdade faz parte da adolescência. Nesta fase, são observadas mudanças tais como: crescimento de pelos, crescimento dos testículos e aparecimento dos seios, aumento do quadril nas meninas e tórax nos rapazes.

O marco principal da puberdade para os homens é a primeira ejaculação, que ocorre em média aos 13 anos. Para as mulheres, é o início da menstruação, que ocorre em média entre 12 e 13 anos. No século XXI, a idade média em que as crianças atingem a puberdade é menor em comparação com o século XIX, quando tinha 15 anos para meninas e 16 para meninos. Este é, possivelmente, devido aos produtos químicos em alimentos ou uma melhor nutrição.
Os hormônios sexuais se diferem para os homens e as mulheres, mas não são totalmente exclusivos de cada sexo. Nos homens, os testículos secretam entre outros hormônios a testosterona e nas mulheres o ovário fabrica o estrógeno. As gônadas e as suprarrenais de ambos os sexos produzem o estrógeno e testosterona, mas é variável a quantidade. As características biológicas são universais e ocorrem de forma semelhante em todos os seres humanos.
A puberdade também mexe com o emocional dos adolescentes e também em seu comportamento, principalmente em seu desejo sexual. Tanto no menino quanto na menina, não proporciona apenas mudanças físicas mas, sobretudo, psicológicas. As alterações hormonais despertam a sensibilidade sexual e, consequentemente, é neste período que muitos adolescentes começam esporadicamente a ter relações sexuais.
Puberdade precoce:
A puberdade precoce ocorre quando as características pertencentes às meninas ocorrem antes dos 9 anos de idade e nos meninos antes dos 10 anos. Todavia, este período está chegando cada vez mais cedo para meninas. Um estudo dinamarquês aponta que as garotas estão entrando nesta fase antes dos dez anos. No século XIX a idade era de 15 anos para as meninas e 17 anos para os meninos.
Puberdade atrasada:
Em algumas meninas a partir dos 13 anos de idade e em meninos a partir dos 14 anos de idade, ocorrem à ausência de qualquer característica de desenvolvimento físico ou sexual, neste caso é considerada a puberdade atrasada. Alguns especialistas aconselham a procura de um profissional adequado para acompanhar os casos de puberdade. Em algumas meninas o surgimento das mamas pode demorar a vir, o normal é que venha dos 10 ao 14 anos de idade. A partir dos 15 anos, é aconselhável a procura de um especialista. Já nos meninos, a puberdade pode demorar a vir até aos 15 anos de idade. Os meninos ficam relativamente menores que as meninas, mas depois de um tempo, é comum a ultrapassagem de altura.
Puberdade Masculina - Transformações:
No menino, as transformações começam um pouco mais cedo, por volta dos 10 aos 13 anos mas são muito mais demoradas que nas meninas. Os primeiros sinais dessa transformação são, basicamente, o aumento no tamanho dos órgãos genitais, o nascimento da barba e o aparecimento de pelos na região pubiana, nas pernas, nos braços e no peito. Esse crescimento dos pelos depende da genética e varia muito de pessoa para pessoa. Além disso, essas mudanças são acompanhadas de modificação da voz, a qual fica mais grave. O esqueleto se alonga, os músculos se enrijecem, o tronco e os ombros alargam e a pele se torna muito mais gordurosa, o que favorece o aparecimento da acne. É nessa época que os meninos já podem ter sua primeira ejaculação.
Ereções indesejadas:
Ejaculações durante o sono são conhecidas popularmente como polução noturna. O pênis pode ficar ereto regularmente durante o sono e os homens podem acordar com uma ereção. Uma vez que um menino atinge certa idade, ereções ocorrem com muito mais frequência devido à puberdade. As ereções podem ocorrer espontaneamente a qualquer hora do dia, e ela pode ocorrer até mesmo ao se vestir. Ereções são comuns para crianças e bebês, e pode mesmo ocorrer antes do nascimento. As espontâneas são normais, mas podem ser embaraçosas se acontecerem em público, como em uma sala de aula ou sala de estar.
Características:
• Surgimento de pelos nos púbis, nas axilas e no peito;
• Aumento dos testículos e do pênis;
• Crescimento da barba;
• Voz grossa;
• Ombros mais largos;
• Aumento da massa muscular;
• Início da produção de espermatozoides;
• Aumento do peso e da estatura;
• Surgimento de pelo no dedão do pé.
Puberdade Feminina - Transformações:
A puberdade feminina se inicia, em geral, entre 11 e 14 anos, variando esse período de pessoa para pessoa. Em geral, a puberdade tem inicio com a primeira menstruação (menarca), que coincide com o surgimento de uma série de transformações do corpo que já se vinham manifestando na fase conhecida como pré-puberal. Geralmente a partir dos dez anos a menina cresce vários centímetros em pouco tempo, sua cintura se afina, os quadris se alargam, os seios começam a avolumar-se e surge uma leve pilosidade no púbis e nas axilas.
Paralelamente, as glândulas sudoríparas se desenvolvem, tornando o odor do corpo mais intenso e provocando maior sudorese nas axilas. Essas mudanças, causam uma certa sensação de insegurança e inquietação na menina, culminam com a primeira menstruação. Durante os dois anos seguintes à primeira menstruação os ciclos podem ser ainda irregulares, mais longos ou mais breves. As transformações que se verificam no período pré-púbere são resultados da atividade dos ovários, sobre a qual atua a hipófise. Ao nascer, a menina tem no ovário entre duzentos mil e quatrocentos mil óvulos, dos quais apenas cerca de quatrocentos serão utilizados ao longo de todo período fértil (até os 50-55 anos).
Menstruação:
O primeiro sangramento menstrual é conhecido como menarca. No Canadá, a idade média da menarca é 12,72 e no Reino Unido é 12,9. O tempo entre períodos menstrual não é sempre regular nos dois primeiros anos após a menarca. Ovulação é necessária para a fertilidade, mas pode ou não acompanhar as primeiras menstruações. A iniciação da ovulação após a menarca não é inevitável. A alta proporção de meninas com irregularidade continuou nos anos de ciclo menstrual de várias menarca continuarão a ter irregularidade prolongada e anovulação, e estão em maior risco para a fertilidade reduzida. Nubilidade é usado para designar realização de fertilidade.
Características:
• Alargamento dos ossos da bacia;
• Início do ciclo menstrual;
• Surgimento de pelos nos púbis e nas axilas;
• Depósito de gordura nas nádegas, nos quadris e nas coxas;
• Desenvolvimento dos seios.
Maturação sexual:
caracteres sexuais secundários. Existe uma ampla variação normal da idade de início e da velocidade de progressão da maturação sexual dentro de uma população. Na maioria das vezes os estágios de maturação sexual ocorrem numa sequência constante.
No sexo masculino os sinais de maturação sexual costumam ocorrer na seguinte sequência: aumento dos testículos e da bolsa escrotal (média aos nove e dez anos de idade), crescimento de pelos pubianos (em torno de 11, 12 anos de idade), pelos axilares, pelos sobre o lábio superior, na face e em outras partes do corpo, mudanças da laringe e da voz e crescimento do pênis. A mudança na voz ocorre em média entre 11 a 15 anos de idade
4 Ciclo Menstrual:
O ciclo menstrual é o termo científico para as alterações fisiológicas que ocorrem nas mulheres férteis que têm como finalidade a reprodução sexual e fecundação. Este artigo foca-se apenas no ciclo menstrual humano. O ciclo menstrual, regulado pelo sistema endócrino, é fundamental para a reprodução. É frequentemente dividido em três fases: a fase folicular, a ovulação e a fase luteínica, embora algumas fontes refiram um conjunto diferente de fases: a menstruação, a fase proliferativa e a fase secretora. Os ciclos menstruais contam-se a partir do primeiro dia de hemorragia menstrual. A contracepção hormonal intervém nas alterações hormonais naturais de forma a impedir a reprodução.
Estimuladas por quantidades cada vez mais elevadas de estrogénio durante a fase folicular, as hemorragias menstruais abrandam até cessarem por completo, e o endométrio do útero torna-se mais espesso. Inicia-se então o desenvolvimento dos folículos nos ovários, através da influência de um conjunto complexo de hormonas. Após vários dias, um ou ocasionalmente dois dos folículos tornam-se dominantes, e os restantes atrofiam e morrem. Por volta do meio do ciclo, e 24 a 36 horas depois do pico de afluência de hormona luteinizante (LH), o folículo dominante liberta um óvulo durante um estágio designado por ovulação.
Depois deste estágio, o óvulo apenas sobrevive durante 24 horas ou menos caso não ocorra fertilização, enquanto que os resquícios do folículo dominante no ovário se tornam corpos lúteos, produzindo grandes quantidades de progesterona. Estimulado pela presença desta hormona, o endométrio altera-se de modo a preparar-se para potenciais nidações de um embrião iniciando-se assim a gravidez. Caso a nidação não ocorra em aproximadamente duas semanas, o corpo lúteo involui, causando quedas abruptas nos níveis de progesterona e de estrogénio. Estas quebras indicam ao útero o momento para eliminar o óvulo e a sua membrana de revestimento, num processo designado por menstruação, terminando assim um ciclo.
Durante o ciclo menstrual, ocorrem também alterações nos sistemas fisiológicos, sobretudo no sistema reprodutivo, que podem dar origem a mastodinia ou alterações de ânimo. A primeira menstruação da mulher é designada por menarca e ocorre frequentemente por volta dos 12 ou 13 anos. A idade média da menarca é de cerca de 12,2 anos em Portugal, 12,5 anos nos Estados Unidos, 12,72 no Canadá, 12,9 no Reino Unido, e 13,06 ± 0,1 anos na Islândia. O fim da fase reprodutiva da mulher designa-se menopausa e ocorre normalmente entre os 45 e 55 anos de idade
Terminologia:
A menarca é um dos estágios mais avançados da puberdade feminina. A idade média para a sua ocorrência é entre os 12 e 13 anos nos humanos, mas são consideradas normais as ocorrências entre os 8 e os 16 anos. Esta variação pode ser influenciada e explicada por factores como a hereditariedade, a dieta alimentar e a condição geral de saúde da adolescente. O fim dos ciclos menstruais após o período fértil da mulher é designado por menopausa. A idade média em que ocorre a menopausa são 52 anos nos países industrializados, sendo no entanto considerada normal a ocorrência entre os 45 e 55 anos. A menopausa que ocorra antes dos 45 anos é considerada prematura. A idade a que ocorre é fundamentalmente resultado da genética. No entanto, determinadas doenças, cirurgias ou tratamentos clínicos podem fazer com que a menopausa se inicie mais cedo.
A duração do ciclo menstrual normalmente varia entre ciclos mais curtos e outros ciclos mais longos. Uma variação de tempo entre os ciclos mais longos e mais curtos inferior a oito dias permite afirmar que a mulher tem ciclos regulares. Não é comum haver variações menores do que quatro dias. Uma variação entre 8 e 20 dias é considerada irregular. Variações superiores a 20 dias são consideradas muito irregulares.
Fases:
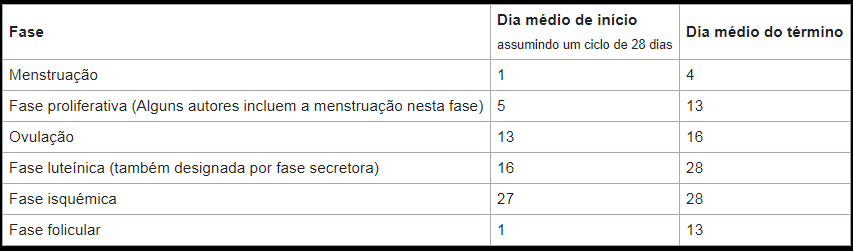
O ciclo menstrual pode ser dividido em diferentes fases. A duração média de cada fase pode ser vista em baixo. As primeiras três estão relacionadas com alterações no revestimento uterino, enquanto que as três últimas estão relacionadas com processos que decorrem nos ovários:
Menstruação:
A presença da menstruação, também designada por período, serve normalmente como indicador de que a mulher não se encontra grávida. Note-se, no entanto, que tal facto não pode ser encarado como garantia uma vez que existem inúmeras causas que levam a hemorragias vaginais durante a gravidez. Algumas destas causas são exclusivas do primeiro trimestre de gravidez, e alguns podem causar hemorragia obstétrica.
O termo eumenorreia designa a menstruação regular e normal que ocorre durante alguns dias; normalmente 3 a 5, mas qualquer valor entre 2 e 7 dias é considerado normal. O valor de sangue perdido durante a menstruação é de cerca de 35 mililitros, sendo normal qualquer valor entre 10 e 80 ml. Em consequência da hemorragia menstrual, as mulheres são mais susceptíveis à deficiência de ferro do que os homens. Uma enzima chamada plasmina impede a coagulação do fluido menstrual.
Durante os primeiros dias da menstruação são comuns cólicas abdominais, assim como dores nas costas e nas ancas. A dor intensa no útero durante a menstruação designa-se por dismenorreia e é mais frequente entre adolescentes e mulheres jovens, afectando 67,2% das adolescentes Quando se inicia a menstruação, normalmente diminui também a intensidade dos sintomas associados à tensão pré-menstrual (TPM), como a mastodinia e irritabilidade.
Fase folicular:
Esta fase também é designada por fase proliferativa devido à acção hormonal que provoca o crescimento, ou proliferação, do revestimento uterino durante este período. O aumento dos valores da hormona folículo-estimulante (FSH) durante os primeiros dias do ciclo estimula alguns dos folículos ovarianos.
Estes folículos, presentes nos ovários desde o nascimento e em desenvolvimento constante ao longo de um ano num processo designado por foliculogénese, competem entre si pelo domínio. Através da ação de várias hormonas, todos os folículos excepto um param de crescer, que será o dominante e continuará a crescer até à maturação. Um folículo que atinja a maturidade é designado por folículo terciário, ou folículo de Graaf, e formará o óvulo. À medida que amadurecem, os folículos segregam quantidades cada vez maiores de um estrogénio designado por estradiol. Os estrogénios dão início à formação de uma nova camada de endométrio no útero, classificado como endométrio proliferativo.
O estrogénio também estimula as glândulas do colo do útero a produzir muco cervical fértil, o que pode ser registado por mulheres que pratiquem monitorização da fertilidade.
Ovulação:
Durante a fase folicular, o estradiol suprime a produção de hormonas luteinizantes (LH) na adenoipófise. À medida que o óvulo se aproxima da maturação, os níveis de estradiol alcançam um valor de referência acima do qual estimulam a produção de LH. As diferentes respostas das LH ao estradiol podem ser explicadas pela presença de dois receptores distintos de estrogénio no hipotálamo: o receptor de estrogénio alfa, responsável pelo ciclo estradiol-LH de retroalimentação negativa e o receptor de estrogénio beta, responsável pela relação estradiol-LH positiva. Num ciclo regular, a afluência de LH tem início no 12º dia e pode decorrer durante 48 horas.
A libertação de LH amadurece o óvulo e enfraquece a parede do folículo no ovário, o que faz com que um folículo completamente desenvolvido liberte o seu ovócito secundário. Este ovócito secundário tornar-se-á um óvulo, que no fim deste processo apresenta já um diâmetro de cerca de 0,2mm. Qual dos dois ovários ovula - o direito ou esquerdo - aparenta ser de ordem aleatória, não sendo conhecido qualquer mecanismo de coordenação entre ambos. Ocasionalmente, ambos os ovários podem libertar um óvulo, e no caso de ambos serem fertilizados dão origem a gémeos bi-vitelinos.
Depois de ser libertado pelo ovário, o óvulo é lançado nas trompas de falópio através da fímbria, uma pequena membrana de tecido no fim de cada trompa. Após cerca de um dia, um óvulo não fertilizado desintegra-se ou dissolve-se. A fertilização pelo espermatozoide, quando ocorre, dá-se normalmente na ampola uterina, a secção mais larga das trompas de Falópio. Um óvulo fertilizado começa imediatamente o processo de embriogénese. O embrião em desenvolvimento leva cerca de três dias a alcançar o útero e mais três dias a implantar-se no endométrio, altura em que já atingiu o estágio de blastocisto.
Em algumas mulheres, a ovulação é acompanhada por uma dor característica designada por mittelschmerz. A alteração hormonal súbita nas hormonas durante o período da ovulação pode por vezes causar hemorragias ligeiras a meio do ciclo.
Fase luteínica:
A fase luteínica é também designada por fase secretora. O corpo lúteo, formado no ovário depois do óvulo ser libertado na trompa de falópio, desempenha um papel importante durante esta fase, continuando a crescer durante algum tempo após a ovulação e produzindo quantidades significativas de hormonas, sobretudo progesterona. A progesterona é fundamental ao fazer com que o endométrio se torne receptivo à nidação do blastocisto e capaz de oferecer condições para o primeiro estágio da gravidez. Como efeito secundário, aumenta também a temperatura corporal basal da mulher.
Após a ovulação, as hormonas pituitárias FSH e LH fazem com que os resquícios do folículo dominante se transformem no corpo lúteo, que produz progesterona. O aumento desta hormona na glândula suprarrenal induz a produção de estrogénio. As hormonas produzidas pelo corpo lúteo também suprimem a produção de FSH e HL de que o corpo lúteo necessita. Consequentemente, os níveis de FSH e HL decrescem rapidamente, fazendo com que o corpo lúteo atrofie. A queda dos níveis de progesterona activa a menstruação e o início do ciclo seguinte. Desde a ovulação até à supressão de progesterona que dá início à menstruação, decorrem em média duas semanas, sendo considerado normal um período de 14 dias.
Em cada mulher, a duração da fase folicular varia frequentemente de ciclo para ciclo. Pelo contrário, a duração da fase luteínica demonstra ser bastante coerente entre cada ciclo. A perda do corpo lúteo não ocorre quando existe fertilização do óvulo. O embrião produz gonadotrofina coriónica humana, que é bastante similar à LH e capaz de preservar o corpo lúteo. Uma vez que esta hormona é apenas produzida pelo embrião, muitos testes de gravidez são reativos à sua presença.
5 Ciclo Menstrual:
Duração:
Embora muitas pessoas acreditem que o ciclo menstrual médio dure cerca de 28 dias, um estudo que analisou mais de 30 000 ciclos em mais de 2300 mulheres veio a demonstrar que a duração média do ciclo é de 29,1 dias, com um desvio padrão de 7,5 dias e um intervalo de predição de 95% entre 15 a 45 dias. No mesmo estudo, o subconjunto de dados com durações de ciclos entre 15 e 45 dias mostrava uma duração média de 28,1 dias, com um desvio padrão de 4 dias. Um estudo de menor escala, realizado em 2006 numa amostra de 140 mulheres, concluiu a existência de uma duração média de 28,9 dias. A variação da duração do ciclo menstrual é maior entre mulheres com 25 anos ou menos, e menor, ou seja, mais regular, entre os 35 e 39 anos de idade. Normalmente, as variações entre 8 e 20 dias são consideradas ciclos menstruais moderadamente irregulares. As variações de 21 ou mais dias são consideradas muito irregulares.
Desde muito cedo que é proposto que o ciclo menstrual esteja de alguma forma associado às fases da lua. Um estudo realizado em 1979 com 305 mulheres demonstrou que cerca de um terço registava ciclos coincidentes com o ciclo lunar, isto é, uma duração média de 29,5 dias mais ou menos 1 dia. Quase dois terços revelaram que o seu ciclo se iniciava durante a fase mais brilhante do ciclo lunar, significativamente mais do que seria de esperar numa distribuição aleatória. Outro estudo demonstrou que um número estatisticamente significativo de menstruações ocorria durante a lua nova.
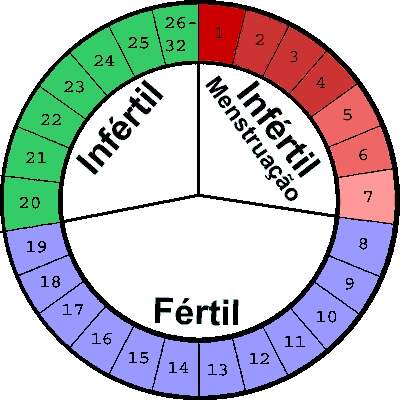
Período fértil:
O período mais fértil, isto é, o período com maiores probabilidades de ocorrência de uma gravidez como resultado de uma relação sexual, ocorre durante os 5 dias que antecedem a ovulação até aos 1-2 dias que lhe sucedem. Num ciclo de 28 dias com uma fase luteínica de 14 dias, isto corresponde à segunda e ao início da terceira semana. Foram desenvolvidos vários métodos para ajudar a mulher a fazer uma estimativa dos dias relativamente férteis ou inférteis durante o ciclo, designados por monitorização da fertilidade.
Os métodos de monitorização que apenas têm como base os registos de duração dos ciclos designam-se por métodos rítmicos. Os métodos que requerem a observação de um ou mais dos três sinais básicos de fertilidade (temperatura corporal basal, muco do colo do útero e posição cervical) são conhecidos como métodos de avaliação de sintomas. Estão também disponíveis kits de testes de urina que detectam a afluência de HL que ocorre nas 24 a 36 horas antes da ovulação, conhecidos como kits de previsão de ovulação.
A fertilidade feminina é também influenciada pela idade. Uma vez que todos os óvulos de uma mulher se formam durante o feto, para serem fertilizados apenas décadas mais tarde, tem sido proposto que este longo período de tempo pode fazer com que a cromatina dos óvulos se vá tornando mais vulnerável a problemas decorrentes da divisão, quebras e mutações, em relação à cromatina do esperma, que é produzido de forma contínua durante a fase reprodutiva do homem.
Efeitos noutros sistemas:
Algumas mulheres que apresentam um quadro clínico de distúrbios ou sintomas neurológicos sentem um aumento da atividade sintomática por volta da mesma altura de cada ciclo menstrual. Por exemplo, está demonstrado que as quebras nos níveis de estrogênio são a causa direta de enxaquecas, sobretudo quando a mulher também está a tomar a pílula. Muitas mulheres com epilepsia demonstram ter um número mais frequente de ataques (epilepsia catamenial) segundo um padrão relacionado com o ciclo menstrual. Parecem existir diferentes padrões, tais como ataques coincidentes com a menstruação ou com a ovulação, mas a frequência a que ocorrem ainda não foi alvo de conclusões sólidas. Recorrendo a uma definição própria, um grupo de investigadores descobriu que cerca de um terço das mulheres com epilepsia parcial intratável demonstram igualmente epilepsia catamenial.
Tem sido sugerido que tal se possa dever ao efeito das hormonas, em que a quebra da progesterona e o aumento de estrogênio espoletariam os ataques. Mais recentemente, os estudos têm demonstrado que doses elevadas de estrogênio podem causar ou piorar os ataques, enquanto que doses elevadas de progesterona podem agir como uma droga antiepiléptica. Alguns estudos levados a cabo por publicações médicas revelaram que as mulheres durante a menstruação são 1,68 vezes mais susceptíveis de cometer suicídio.
Recorrendo a experiências em ratos de laboratório, têm sido investigados possíveis mecanismos através dos quais os níveis de hormonas esteroides sexuais possam regular funções do sistema nervoso. Durante a parte do ciclo em que a fêmea do rato apresenta os valores mais altos de progesterona, os níveis dos receptores GABA subtipo delta são igualmente altos. Uma vez que os receptores GABA são inibitórios, as células nervosas com mais receptores delta são menos propensas a ser deflagradas que as células com menor número de receptores delta. Durante a parte do ciclo em que os níveis de estrogênio são mais altos do que os níveis de progesterona, o número de receptores delta diminui, aumentando a atividade nos neurônios, aumentando também a ansiedade e susceptibilidade aos ataques.
Os níveis de estrogénio podem também afectar o comportamento da tiroide. Por exemplo, durante a fase luteínica, quando os níveis de estrogénio apresentam os valores mais baixos, a velocidade da corrente sanguínea na tiroide é menor do que durante a fase folicular, quando os níveis de estrogénio são altos. Durante algum tempo foi proposta a existência de sincronia menstrual entre mulheres que vivessem juntas. Este efeito foi sugerido originalmente em 1971, tendo sido proposta em 1998 uma possível explicação através da acção das feromonas. No entanto, estudos posteriores têm posto em causa esta hipótese.
Anomalias e irregularidades no ciclo:
A ovulação irregular ou pouco frequente designa-se por oligo-ovulação. A ausência de ovulação designa-se por anovulação. Mesmo que não se processe a ovulação, a hemorragia menstrual pode decorrer normalmente, fenômeno que se designa por ciclo anovulatório. Nalguns ciclos, os folículos podem começar o processo de maturação, mas esse processo nunca chegar a ser completo; no entanto, o estrogênio continua a estimular a formação do revestimento da parede do útero. Níveis elevados, contínuos e prolongados de estrogênio que provocam um endométrio bastante espesso, podem levar à ocorrência de hemorragias menstruais anovulatórias fora do período normal de menstruação. A hemorragia anovulatória espoletada por uma queda súbita dos níveis de estrogênio é designada por hemorragia de privação. Os ciclos anovulatórios ocorrem normalmente antes da menopausa e em mulheres com síndrome do ovário policístico.
Um fluxo muito diminuto (menos de 10 ml) designa-se por hipomenorreia. ciclos regulares com intervalos de 21 dias ou menos designam-se por polimenorreia. A menstruação frequente, mas irregular, designa-se por metrorragia. Fluxos consideráveis e súbitos de quantidades superiores a 80 ml designam-se por menorragia. A hemorragia abundante que ocorra frequente e irregularmente designa-se por menometrorragia. O termo para ciclos com intervalos que excedam 35 dias é oligomenorreia. Por sua vez, amenorreia refere-se a períodos entre três a seis meses sem menstruação fora da gravidez e durante a idade fértil da mulher.
Supressão da ovulação - Contracepção hormonal:
Enquanto que algumas formas de planeamento familiar não afetam o ciclo menstrual, os contraceptivos hormonais atuam através da sua interrupção. A retroalimentação negativa da progesterona diminui a frequência de libertação da hormona libertadora de gonadotrofina (GnRH) pelo hipotálamo, o que diminui a libertação de hormona folículo-estimulante (FSH) e hormona luteinizante(LH) pela adenoipófise. Os baixos níveis de FSH inibem o desenvolvimento folicular, impedindo o aumento dos níveis de estradiol. A retroalimentação negativa da progesterona e a ausência de retroalimentação positiva de estrogênio na libertação de LH impedem uma afluência de LH a meio do ciclo. Por sua vez, a inibição do desenvolvimento folicular e a ausência da afluência de LH impedem a ovulação.
O grau de supressão de ovulação nos contraceptivos exclusivamente de progestágenos depende da atividade e dosagem do progestágeno. Contraceptivos exclusivamente de progestágeno de baixa dosagem – como a pílula de progestágeno, implantes sub-dérmicos como o Norplant e o sistema intrauterino – inibem a ovulação apenas em cerca de metade dos ciclos e a sua eficácia anticoncepcional assenta sobretudo noutras ações, como o aumento da espessura do muco cervical.
Os contraceptivos com uma dosagem intermédia permitem algum desenvolvimento folicular, mas inibem a ovulação de forma mais frequente, em 97 a 99% dos ciclos. As alterações do muco cervical são semelhantes às que ocorrem com progestágeno de baixa dosagem. Os contraceptivos com doses elevadas de progestágeno, normalmente injetáveis, inibem completamente o desenvolvimento folicular e a ovulação.
Os contraceptivos hormonais combinados são compostos tanto por um estrogênio como por um progestágeno. A retroalimentação negativa da progesterona, ao diminuir a frequência de libertação da hormona libertadora de gonadotrofina pelo hipotálamo, que diminui também a libertação de FSH, faz com que os contraceptivos combinados sejam mais eficazes na inibição do desenvolvimento folicular e na supressão da ovulação. O estrogênio reduz também a incidência de hemorragias irregulares. Vários dos contraceptivos combinados são normalmente usados de forma a causar hemorragias regulares. Durante um ciclo normal, a menstruação ocorre quando os níveis de estrogênio e progesterona têm uma quebra abrupta.
Método de amenorreia lactacional:
A amamentação faz com que haja realimentação negativa nas secreções de hormona libertadora de gonadotrofina (GnRH) e hormona luteinizante (LH). Dependendo da intensidade desta realimentação negativa, pode dar-se o caso da suspensão completa do desenvolvimento folicular, ou desenvolvimento folicular em ovulação, ou então o retomar do ciclo menstrual normal. A supressão da ovulação é mais provável nos casos em que a amamentação seja mais frequente. A produção de prolactina é importante para manter a amenorreia lactacional.
As mulheres que amamentam os filhos a tempo inteiro cujos filhos mamam frequentemente observam, em média, um regresso da menstruação catorze meses e meio após o parto. No entanto, existe uma grande variedade na resposta entre mulheres, entre o regresso da menstruação apenas dois meses após o parto até casos de amenorreia até 42 meses pós-parto.