Processo de ovulação
NOÇÕES BÁSICAS EM ANATOMIA HUMANA
1 Anatomia e Fisiologia do Sistema Reprodutor Feminino:
O conjunto de órgãos do sistema reprodutor feminino tem como função principal a reprodução. Todos os órgãos apresentam uma estreita relação anatômica e fisiológica, funcionando de maneira sincronizada e harmônica, a fim de permitir a realização dessa função. Além da reprodução, ele é responsável pela produção dos hormônios que determinam o desenvolvimento e a manutenção dos caracteres sexuais secundários femininos, assim como a atividade cíclica da função reprodutiva. Os órgãos genitais da mulher podem ser classificados em externos e internos.
2 Órgãos Genitais Externos:
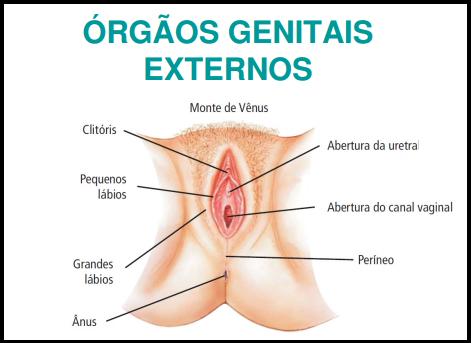
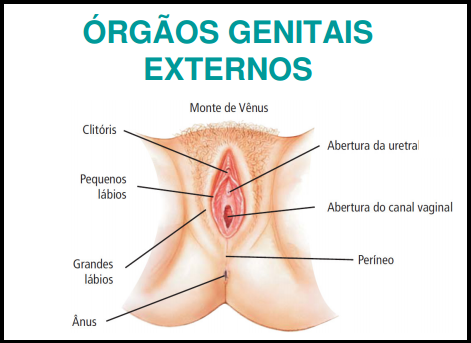
Os órgãos genitais externos localizam-se anteriormente e logo abaixo do púbis, constituindo a parte visível do aparelho genital. São eles:
•Monte de Vênus;
•Grandes e pequenos lábios;
•Vestíbulo da vagina [onde se abrem o orifício da vagina e o da uretra e os canais das glândulas de Skene (periuretrais) e de Bartholin (vaginais)];
•Períneo.
O conjunto dos órgãos genitais externos também é chamado de vulva.
3 Órgãos Genitais Internos:
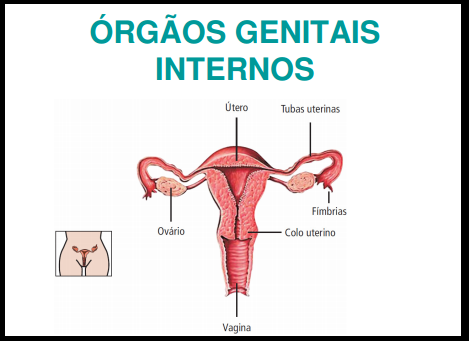
Os órgãos genitais internos são os ovários, as tubas uterinas, o útero e a vagina, todos localizados na cavidade formada pelos ossos da pelve. Os ovários são órgãos pareados, com duas áreas distintas: a estroma (interna) e a cortical (externa), responsável pela produção de hormônios femininos (estrógenos e progesterona), de inibina e relaxina e pelo desenvolvimento dos folículos para produção de óvulos.
As tubas uterinas transportam o óvulo liberado de um dos ovários até a cavidade do útero.
A fecundação do óvulo pelo espermatozoide normalmente ocorre em seu terço superior.
O útero é um órgão em formato de “pêra” no qual o óvulo fecundado se implanta para o desenvolvimento da gestação. Divide-se em segmentos (fundo, corpo, istmo e colo). O interior do corpo do útero é chamado de cavidade uterina. O colo (cérvix), parte inferior do útero, se localiza no fundo vaginal.
A vagina é um canal muscular cilíndrico que se estende do exterior do corpo ao colo do útero. Situa-se entre a bexiga urinária e o reto. Sua função é permitir a passagem do pênis na relação sexual; do feto, durante o parto; e do fluxo menstrual. Seu revestimento é chamado de mucosa vaginal e é constituído de células com glicogênio que se desenvolvem por estímulo hormonal e produzem ácidos orgânicos (acidez vaginal), um mecanismo de proteção contra as infecções.
4 Camadas do Útero:
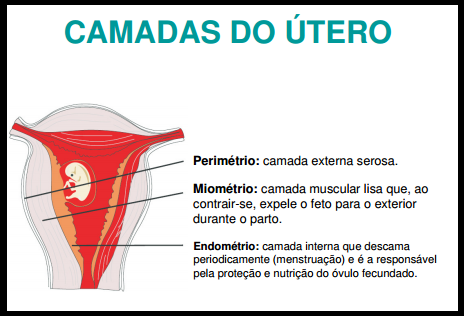
Num corte longitudinal nas paredes do útero veremos camadas distintas: o perimétrio (camada externa serosa), o endométrio (camada interna que descama periodicamente = menstruação) e o miométrio (camada externa, composta por musculatura lisa).
As paredes do útero são espessas pela musculatura lisa do miométrio e se contraem para a eliminação da menstruação e no trabalho de parto. Mensalmente, o endométrio se espessa por meio da proliferação das células e dos vasos sanguíneos, preparando-se para receber o óvulo fecundado. No entanto, não ocorrendo a fecundação, o endométrio sofre uma descamação que é eliminada na forma de hemorragia vaginal (menstruação).
5 Ovários:
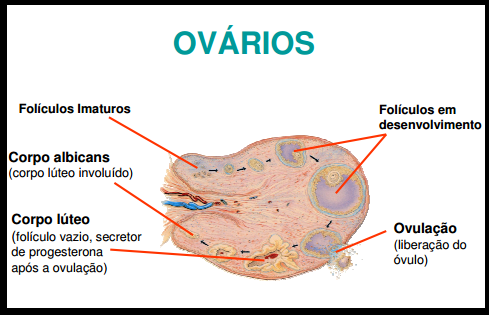
Os ovários constituem um par de estruturas ovais formadas por tecido misto de células glandulares e reprodutivas. São órgãos fundamentais na reprodução humana pois contêm os óvulos que, quando fertilizados pelos espermatozoides, dão origem a um novo ser humano (embrião).
Os óvulos encontram-se sempre envoltos por uma túnica de células; o conjunto formado pelo óvulo + túnica é denominada folículo. Cada ovário contém milhões de folículos, porém somente alguns amadurecerão durante a vida reprodutiva e liberarão o óvulo, processo chamado de ovulação.
6 Processo de Ovulação:
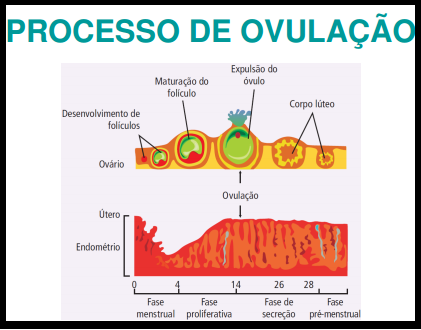
As glândulas responsáveis pelas alterações no ciclo menstrual são a hipófise e o hipotálamo. A hipófise está situada logo abaixo do hipotálamo, ambas localizadas na região central do cérebro. O hipotálamo secreta o hormônio gonadotrófico (GnRH), responsável por estimular a hipófise. A hipófise produz o hormônio folículo-estimulante (FSH) e o hormônio luteinizante (LH).
O FSH exerce influência sobre os ovários, estimulando o crescimento dos folículos ovarianos, no qual são desenvolvidos os óvulos. O LH é o responsável por desencadear a ovulação, ou seja, a liberação dos óvulos pelos folículos ovarianos. À medida que esses folículos crescem, eles produzem o hormônio estrogênio, que atua diretamente no útero, no crescimento do endométrio. Quando um dos folículos termina o seu desenvolvimento ele se rompe, expulsando o óvulo do seu interior, e se transforma no chamado corpo lúteo. O corpo lúteo continua produzindo estrogênio, mas passa a secretar também a progesterona. A progesterona estimula o desenvolvimento de vasos sanguíneos e glândulas do endométrio.
O estrogênio e a progesterona secretados pelo corpo lúteo inibem a hipófise, diminuindo a taxa de secreção dos hormônios FSH e LH. Sem esses hormônios para estimulá-lo, o corpo lúteo involui, fazendo com que o estrogênio e a progesterona caiam a níveis muito baixos. Nesse momento a menstruação se inicia, provocada por esse súbito declínio na secreção de estrogênio e progesterona. Em seguida, a hipófise, que estava inibida, começa a secretar novamente grandes quantidades de hormônio FSH, iniciando um novo ciclo.
7 Fisiologia da Secreção Hormonal:

No ciclo menstrual normal, o hipotálamo estimula a hipófise para produzir a gonadotrofina FSH (folículo-estimulante) responsável pela estimulação do folículos ovarianos que produzirá estrogênios. O aumento dos níveis de estrogênios pode permitir a estimulação hipotalâmica e produção do LH (luteinizante) responsável pela estimulação do ovário para ovulação.
É importante lembrar que o aumento dos níveis hormonais inibem o hipotálamo (feedback negativo), base da ação dos anticoncepcionais hormonais. Em 1932, Hohlweg concebeu e desenvolveu o conceito de retroalimentação negativa, que usou para explicar pela primeira vez como se podia obter esterilidade funcional com o uso de hormônios.
8 Hormônios Femininos e suas funções:

Hormônios são mensageiros químicos que regulam funções orgânicas e são secretados por glândulas endócrinas (ex. hipófise, tireoide, etc.).
Os principais hormônios que regulam as funções reprodutoras e as características sexuais da mulher são o estrógeno e a progesterona. Ambos os hormônios são secretados pelos ovários, em resposta a hormônios da glândula hipófise (o FSH “hormônio folículo-estimulante” e o LH “hormônio luteinizante”).
O estrógeno é o hormônio básico da sexualidade feminina. A sua produção e concentração no sangue variam durante o ciclo menstrual da mulher. A produção do estrógeno pelos ovários inicia-se na puberdade e reduz-se na menopausa.
Funções do estrógeno:
O estrógeno determina o desenvolvimento das características sexuais femininas e o desenvolvimento da genitália na mulher. Além disso, o estrógeno afeta várias outras funções orgânicas, como a distribuição da gordura pelo corpo, teor de colesterol no sangue, espessura da pele, densidade dos ossos, etc.

A progesterona é secretada pelo corpo lúteo dos ovários a partir da adolescência, e sua concentração no sangue, assim como o estrógeno, também varia ao longo do mês. Sua secreção máxima ocorre na segunda metade de cada ciclo menstrual e durante a gravidez, pela placenta.
Além dos ovários e da placenta, também os testículos e o córtex da glândula adrenal podem secretar pequenas quantidades de progesterona.
Após a ovulação, o folículo ovariano transforma-se em corpo lúteo e permanece secretando progesterona, preparando o útero para abrigar o óvulo fecundado.
Se o óvulo não é fecundado, o corpo lúteo involui e transforma-se em corpo albicans e para de secretar progesterona, provocando a descamação do endométrio (camada interna do útero) que caracteriza a menstruação.
A produção tanto de estrógeno como de progesterona atinge seu pico durante a vida reprodutiva da mulher, declinando progressivamente após a menopausa (a partir de 45-50 anos).