Processamento do SUS:
NOÇÕES BÁSICAS EM SAÚDE PÚBLICA NO BRASIL
1 O PROCESSO DE IMPLANTAÇÃO DO SUS:
O Sistema Único de Saúde vem passando, desde a sua instituição pela Lei Orgânica da Saúde em 1990, por importantes mudanças, entre as quais pode-se destacar o significativo avanço obtido na sua universalização, principalmente em decorrência de um importante processo de descentralização de responsabilidades, atribuições e recursos da esfera federal para estados e municípios, em oposição ao modelo anterior do sistema de saúde, caracterizado por marcante centralização decisória e financeira no nível federal. Esse processo tem sido orientado pelas Normas Operacionais do SUS, instituídas por meio de portarias ministeriais.
Estas Normas definem as competências de cada esfera de governo e as condições necessárias para que estados e municípios possam assumir as novas posições no processo de implantação do SUS. As Normas Operacionais definem critérios para que estados e municípios voluntariamente se habilitem a receber repasses de recursos do Fundo Nacional de Saúde para seus respectivos fundos de saúde. A habilitação às condições de gestão definidas nas Normas Operacionais é condicionada ao cumprimento de uma série de requisitos e ao compromisso de assumir um conjunto de responsabilidades referentes à gestão do sistema de saúde.
. Embora o instrumento formal seja uma portaria do Ministro da Saúde, o seu conteúdo é definido de forma compartilhada entre o Ministério e os representantes do Conselho Nacional de Secretários Estaduais de Saúde (CONASS) e do Conselho Nacional de Secretários Municipais de Saúde (CONASEMS). Para tanto foram criadas instancias de negociação, sendo uma a nível nacional, a Comissão Intergestores Tripartite (CIT – com representação do Ministério da saúde, do CONASS e do CONASEMS) e, em cada estado, uma Comissão Intergestores Bipartite (CIB), com representação da Secretaria Estadual de Saúde e do Conselho Estadual de Secretários Municipais de Saúde (COSEMS). Desde o início do processo de implantação do SUS, foram publicas três Normas Operacionais Básicas (NOB SUS 1991, 1993 e em 1996.). No ano 2001 foi publicada a Norma Operacional da Assistência à Saúde (NOAS-SUS), atualmente em vigor.
Os fundamentos jurídicos e normativos da descentralização do SUS são sistematizados na figura a seguir.

Uma das dimensões relevantes desse processo diz respeito à tentativa de definição do papel de cada esfera de governo no SUS, que se dá com intensos debates e conflitos, tendo em vista o caráter ainda recente do processo de democratização no Brasil, a marcante heterogeneidade política, econômica e social no país, as características do federalismo brasileiro e as intensas transformações por que o Estado brasileiro vem passando nas diversas áreas da política, entre outras questões.
2 Avanços e Dificuldades do Processo Recente de Descentralização:
O período de implementação da NOB SUS 01/96, compreendido entre os anos 1998 a 2000 (as habilitações na referida norma no ano 2001 foram residuais), foi marcado por uma série de importantes avanços do processo de descentralização do Sistema Único de Saúde. Entre esses avanços cabe destacar:
1. no âmbito do financiamento:
a) a implementação do Piso da Atenção Básica para o financiamento das ações de atenção básica desenvolvidas pelos municípios, representando a introdução de uma lógica de financiamento per capita pela primeira vez no SUS, o que é um avanço no sentido da superação dos mecanismos de pós pagamento;
b) a adoção de incentivos específicos para áreas estratégicas, e o aumento expressivo de transferências de recursos do Fundo Nacional de Saúde para os Fundos Estaduais e Fundos Municipais de Saúde;
2. no âmbito do modelo assistencial e da organização dos serviços:
a) a expansão da estratégia de Equipes de Saúde da Família e de Agentes Comunitários de Saúde;
b) a implementação de experiências inovadoras de atenção no âmbito local e avanços, tanto na organização da atenção básica como na organização de redes de referência em vários municípios e estados;
3. no âmbito da gestão:
a) milhares de municípios foram habilitados de acordo com as condições de gestão da NOB SUS 01/96, integrando-se de forma voluntária e assumindo responsabilidades no Sistema Público de Saúde;
b) houve uma intensa transferência negociada de responsabilidades, atribuições e recursos do nível federal para municípios e estados;
Ao final do período de vigência da NOB SUS 01/96, mais de 99% dos municípios brasileiros estavam habilitados a uma das condições de gestão da referida norma, sendo 89% em Gestão Plena da Atenção Básica e 10,1% em Gestão Plena do Sistema Municipal (Quadro II). A maior parte dessas habilitações ocorreu ainda em 1998, no primeiro ano de implantação da NOB/96. Entretanto, o percentual de municípios habilitados em cada uma dessas condições de gestão é bastante variável entre os estados, sugerindo a existência de diferentes ritmos e modelos de descentralização. Cabe lembrar que o processo de habilitação depende da iniciativa dos gestores subnacionais. Conforme já mencionado, os estados e municípios voluntariamente se submetem ao processo de habilitação, assumindo responsabilidades e fazendo jus ao repasse de recursos e responsabilidades a partir do cumprimento dos requisitos definidos nas Normas Operacionais.
Outras ações importantes no âmbito da implantação do SUS:
1. Vigilância Sanitária
Na área da Vigilância Sanitária um fato importante foi o surgimento da ANVISA, criada pela Lei nº 9.782, de 26 de janeiro de 1999. A ANVISA é uma autarquia sob regime especial, ou seja, uma agência reguladora caracterizada pela independência administrativa, estabilidade de seus dirigentes durante o período de mandato e autonomia financeira. O novo órgão incorporou as competências da antiga Secretaria de Vigilância Sanitária do Ministério da Saúde, adicionadas a novas missões: coordenação do Sistema Nacional de Vigilância Sanitária (SNVS), do Programa Nacional de Sangue e Hemoderivados e do Programa Nacional de Prevenção e Controle de Infecções Hospitalares; monitoramento de preços de medicamentos e de produtos para a saúde; atribuições relativas à regulamentação, controle e fiscalização da produção de fumígenos; suporte técnico na concessão de patentes pelo Instituto Nacional de Propriedade Industrial (INPI) e controle da propaganda de produtos sujeitos ao regime de vigilância sanitária.
A finalidade institucional da Agência é promover a proteção da saúde da população por intermédio do controle sanitário da produção e da comercialização de produtos e serviços submetidos à vigilância sanitária, inclusive dos ambientes, dos processos, dos insumos e das tecnologias a eles relacionados. Além disso, a Agência exerce o controle de portos, aeroportos e fronteiras e a interlocução junto ao Ministério das Relações Exteriores e instituições estrangeiras para tratar de assuntos internacionais na área de vigilância sanitária.
2. Saúde das populações indígenas
Em agosto de 1999, o Ministério da Saúde, por intermédio da Fundação Nacional de Saúde (FUNASA), assumiu a responsabilidade de prover atendimento integral à saúde dos povos indígenas, articulado com o Sistema Único de Saúde. Até aquela data, a assistência à saúde desse segmento da população estava sob a responsabilidade da Fundação Nacional do Índio (FUNAI), que a oferecia de forma desarticulada com o sistema de saúde nacional. Inexistia, até então, uma Política Setorial no SUS que atendesse à diversidade dos povos indígenas, o que comprometia o acesso adequado desses às ações de saúde, impossibilitando o exercício da cidadania e a garantia das diretrizes estabelecidas na Constituição. A urgência em formular Política de Saúde que abarcasse as especificidades dos povos indígenas se dava pela precariedade geral das condições de saúde, com taxas de morbimortalidade muito superiores às da população brasileira em geral. A proposta formulada pelo Ministério da Saúde foi amplamente discutida com os atores envolvidos (Organizações e Lideranças Indígenas, Universidades, ONG, Secretarias Municipais e Estaduais de Saúde, etc.) e aperfeiçoada durante o processo de construção da atual política, em mais de 16 seminários com participação de todos os povos indígenas. O embasamento legal, além das disposições constitucionais e das Leis 8.080 e 8.142, se deu pela Medida Provisória n.º 1911-08, de 29/07/99 e pela Lei 9.836, de 23/09/99, que estabeleceram a responsabilidade do Ministério da Saúde e da Fundação Nacional de Saúde e a definição do Subsistema de Atenção à Saúde Indígena. Esse subsistema foi estruturado de forma descentralizada, a partir da organização de Distritos Sanitários Indígenas. A população indígena brasileira é estimada em mais de 350.000 pessoas, pertencentes a cerca de 210 povos, falantes de 170 línguas identificadas.
3. Regulação da assistência suplementar à saúde
Criada pela Lei n° 9.961 de 28 de janeiro de 2000, a Agência Nacional de Saúde Suplementar (ANS) é uma autarquia sob regime especial, vinculada ao Ministério da Saúde. Contribuindo para o desenvolvimento das ações de Saúde no País, a ANS tem a missão de promover a defesa do interesse público na assistência suplementar à saúde, regulando as operadoras setoriais, inclusive nas suas relações com prestadores e consumidores.
A prioridade da ANS é garantir os direitos do consumidor, segmento mais vulnerável nesta relação, duplamente atingido pela assimetria de informações que caracteriza o setor: não tem domínio sobre o produto a ser consumido, que é tecnicamente definido pelos prestadores de serviço, e tampouco sobre a relação entre este e as operadoras de quem adquire os serviços que serão prestados. Além disso, o consumidor não possui instrumentos eficazes para coibir abusos aos seus direitos: tem baixa capacidade de negociação e pouca influência no controle da qualidade dos serviços. A ação reguladora da ANS é fundamentada no pressuposto de que o mercado da assistência à saúde é imperfeito e não pode ser operado livremente, demandando regras para garantir a prevalência do interesse público e, também, para equilibrar a relação entre consumidores, operadoras e prestadores de serviço.
3 AS FUNÇÕES GESTORAS E AS ATRIBUIÇÕES DE CADA NÍVEL DE GOVERNO NO SUS:
Conforme mencionado anteriormente, o Sistema Único de Saúde é, por definição constitucional, um sistema público de saúde, nacional e de caráter universal, baseado na concepção de saúde como direito de cidadania, na noção de unicidade e ao mesmo tempo nas diretrizes organizativas de: descentralização, com comando único em cada esfera de governo; integralidade do atendimento; e participação da comunidade. A participação da comunidade se concretiza por meio de Conferências de Saúde e pelos Conselhos de Saúde. As Conferências de Saúde são realizadas com periodicidade quadrienal, com representantes dos vários segmentos sociais, com o objetivo de avaliar a situação de saúde e propor as diretrizes para a formulação das políticas de saúde nos níveis correspondentes.
Essas Conferências se realizam em um processo ascendente desde Conferências Municipais de Saúde, passando por uma Conferência Estadual de Saúde em cada estado e culminando em uma Conferência Nacional de Saúde. Os Conselhos de Saúde, por sua vez, são órgãos colegiados compostos por representantes do governo, prestadores de serviços, profissionais de saúde e usuários, sendo que estes últimos detêm 50% dos membros dos mesmos. Esses órgãos colegiados têm caráter permanente e deliberativo, e atuam na formulação de estratégias e no controle da execução da política de saúde na esfera correspondente.
Os Conselhos constituem uma rede ascendente, com Conselhos Municipais de Saúde, um Conselho Estadual de Saúde em cada estado e um Conselho Nacional de Saúde. A implementação desse sistema, particularmente no que diz respeito ao processo de descentralização e definição do papel de cada esfera de governo, é condicionada por e deve considerar o enfrentamento de ao menos três questões gerais, já abordadas: as acentuadas desigualdades existentes no país; as especificidades dos problemas e desafios na área da saúde; as características do federalismo brasileiro. Pode-se dizer que, de certa forma, houve na implementação das políticas de saúde nos anos 90 um esforço no sentido de construir um modelo federativo na saúde, seja através das tentativas de definição do papel de cada esfera no sistema, seja através criação de estruturas e mecanismos institucionais específicos de relacionamento entre os gestores do SUS e destes com a sociedade.
Para que se possa discutir o papel de cada esfera de governo no SUS, é importante tentar conceituar quem são os gestores do SUS em cada nível e o que são as funções gestoras no SUS.
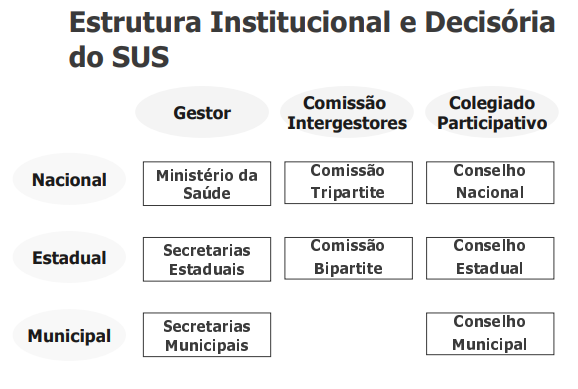
Os gestores do SUS são os representantes de cada esfera de governo designados para o desenvolvimento das funções do Executivo na saúde, a saber: no âmbito nacional, o Ministro de Saúde; no âmbito estadual, o Secretário de Estado de Saúde; e, no municipal, o Secretário Municipal de Saúde. Esses gestores devem atuar em dois âmbitos, bastante imbricados: o âmbito político e o âmbito técnico. No âmbito político, o principal compromisso do gestor do SUS deve ser com a população, através da busca da concretização da saúde como direito de cidadania mediante a seguimento dos princípios do SUS e da gestão pública, ou seja, o exercício da gestão da saúde voltado para o interesse público e não para interesses particularistas ou privados.
A atuação política do gestor do SUS, norteada pela concepção da saúde como direito e pelo interesse público, também se consubstancia na permanente interação e relacionamento com outros atores do jogo democrático, tais como: o chefe eleito do executivo respectivo que o designou (Presidente, Governador, Prefeito); outros Ministros/ Secretários (de Fazenda, de Planejamento); o Ministério Público; representantes do Poder Legislativo (Deputados Federais ou Estaduais, Vereadores); do Poder Judiciário; prestadores de serviços; servidores públicos do setor saúde; profissionais de saúde; cidadãos usuários do SUS; representantes de entidades corporativas; representantes da sociedade em geral; gestores do SUS de outros níveis de governo e de outras unidades da federação (estados e municípios). Nesse sentido, merecem destaque os conselhos nacionais de representação dos gestores estaduais (CONASS) e municipais (CONASEMS), os canais institucionais formais de relação entre esferas de governo (comissões intergestores tripartite e bipartite) e os colegiados de participação da sociedade (conselhos de saúde permanentes e deliberativos), que integram a estrutura decisória no SUS.
A atuação técnica do gestor do SUS – como já se assinalou, permanentemente permeada por variáveis políticas – se consubstancia através do exercício das funções gestoras na saúde. As funções gestoras podem ser definidas como um conjunto articulado de saberes e práticas de gestão necessários para a implementação de políticas na área da saúde, exercidas de forma coerente com os princípios do sistema público de saúde e da gestão pública.
Didaticamente, pode-se identificar quatro grandes grupos de funções ou “macrofunções” gestoras na saúde:
• formulação de políticas/ planejamento;
• financiamento;
• coordenação, regulação, controle e avaliação (do sistema/redes e dos prestadores, públicos ou privados);
• e prestação direta de serviços de saúde.
Cada uma dessas macrofunções compreende, por sua vez, uma série de subfunções e de atribuições dos gestores na área da saúde. Por exemplo, dentro da macrofunção de formulação de políticas/planejamento estão incluídas as atividades de diagnóstico de necessidades de saúde, identificação de prioridades e programação de ações, entre outras. Definir o papel e as atribuições dos gestores do SUS nos três níveis de governo, portanto, significa identificar as especificidades da atuação de cada esfera no que diz respeito a cada uma dessas macrofunções gestoras, de forma coerente com a finalidade de atuação do Estado em cada esfera governamental, com os princípios e objetivos estratégicos da política de saúde, e para cada campo da atenção na saúde (promoção da saúde, articulação intersetorial, vigilância sanitária, vigilância epidemiológica, saúde do trabalhador, assistência à saúde, entre outros). A legislação do SUS e diversas normas e portarias complementares editadas nos anos 90 empreenderam esforços no sentido de definir e diferenciar o papel dos gestores da saúde nas três esferas, conforme será tratado adiante, especificamente em relação ao campo da assistência à saúde
4 O papel dos três níveis de governo na assistência segundo a legislação do SUS:
A Constituição Federal, nos seus artigos 196 a 200, estabelece os princípios, diretrizes e competências do Sistema Único de Saúde, mas não aborda especificamente o papel de cada esfera de governo no SUS. Um maior detalhamento da competência e das atribuições da direção do SUS em cada esfera – nacional, estadual e municipal –, é feito pela Lei Orgânica da Saúde - LOS (Lei 8080, de 19 de setembro de 1990). A LOS estabelece em seu artigo 15 as atribuições comuns das três esferas de governo, de forma bastante genérica e abrangendo vários campos de atuação. Os artigos 16 a 19 procuram definir as competências de cada gestor do SUS e os artigos 20 a 26 também são relevantes ao tratarem da participação do setor privado no SUS. Os itens da LOS que abordam as questões referentes ao financiamento e participação social no SUS foram muito prejudicados pelos numerosos vetos presidenciais, sendo esse problema parcialmente contornado pela promulgação da Lei Complementar nº 8.142, de 28 de dezembro de 1990. Uma análise geral da Lei 8.080 permite destacar os seguintes pontos em relação às especificidades de atuação de cada gestor do SUS na assistência à saúde:
Observações gerais:
• Tende a haver maior especificação das competências do Ministério da Saúde e dos municípios do que das competências dos estados.
• Há grande ênfase na descentralização de ações e serviços para os municípios; ao Ministério da Saúde, não caberia a prestação direta de serviços, e no que diz respeito aos estados, a execução de ações e serviços seria apenas em caráter supletivo.
• É destacado o papel do Ministério da Saúde de cooperação técnica aos estados e municípios e dos estados com os municípios.
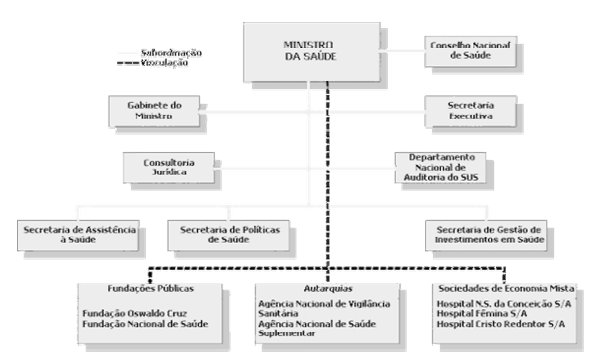
• Ministério da Saúde:
Em geral, cabem ao Ministério da Saúde atividades estratégicas no âmbito nacional, seja no campo do planejamento, controle, avaliação e auditoria, como na promoção da descentralização. No que diz respeito às redes assistenciais, há um destaque no papel do MS em relação à definição e coordenação nacional de três sistemas: de alta complexidade, de laboratórios de saúde pública, e de sangue e hemoderivados. Outro destaque é dado ao papel do MS na regulação do setor privado, abrangendo a elaboração de normas para regular as relações entre o SUS e os serviços privados de assistência e também o estabelecimento de critérios e valores para remuneração de serviços e de parâmetros assistenciais de cobertura, sujeitos à aprovação do Conselho Nacional de Saúde. É também apontada como de competência da direção nacional do SUS a identificação de serviços estaduais e municipais de referência nacional para o estabelecimento de padrões técnicos de assistência à saúde.
De forma mais específica, cabe ao Ministério da Saúde:
1. Elaborar o Planejamento Estratégico Nacional no âmbito do SUS, em cooperação técnica com os Estados, Municípios e Distrito Federal.
2. No que diz respeito à regionalização da assistência, o MS é responsável por:
• Definir as normas e instrumentos técnicos de implementação da NOAS (inclusive os que regulam as relações entre o Sistema Único de Saúde e os serviços privados contratados de assistência à saúde)
• Prestar cooperação técnica e financeira aos Estados para a elaboração dos instrumentos de planejamento (PDR, PPI, PDI) e para a implementação de sistemas de monitoramento e controle do sistema estadual (regulação)
• Prestar cooperação técnica e financeira aos Estados, DF e Municípios para o aperfeiçoamento da sua atuação institucional
• Gerenciar o sistema de referências interestaduais
• Acompanhar, controlar e avaliar as ações e os serviços de saúde, respeitadas as competências estaduais e municipais.
3. Definir, normatizar, coordenar e oferecer cooperação técnica nacionalmente para os seguintes sistemas:
a) Sistema Nacional de Sangue, Componentes e Derivados
b) Sistema de Laboratórios de Saúde Pública
c) Redes integradas de assistência de alta complexidade
4. Realizar investimentos voltados para a redução das desigualdades/ iniquidades no território nacional.
5. Exercer o papel de gerente e executor de serviços em caráter de exceção e/ou temporário, no caso de unidades complexas de referência nacional que ainda não tiverem sido transferidas a estados ou municípios.
• Secretarias de Estado de Saúde
No que concerne à função de planejamento, há uma referência indireta ao papel da direção estadual do SUS de planejar, programar e organizar a rede regionalizada e hierarquizada do SUS, quando se fala que cabe aos municípios “participar” desse processo, “em articulação com sua direção estadual”. Quanto ao controle e avaliação, há um destaque mais explícito para o papel do estado de acompanhamento, controle e avaliação das redes hierarquizadas do SUS. Em relação às redes assistenciais específicas, destaca-se o papel do gestor estadual na coordenação de três sistemas: de alta complexidade, de laboratórios de saúde pública e de hemocentros (somente nesses últimos dois casos, incluindo “gerir unidades que permaneçam em sua organização administrativa”). Não há referência a competências específicas do gestor estadual no que diz respeito ao planejamento, controle, avaliação, gestão e execução geral de ações e serviços, a não ser em caráter suplementar. Também em relação aos serviços privados contratados pelo SUS, não há menção de nenhuma competência específica do gestor estadual, seja na normatização, na contratação, no controle e avaliação.
Em relação ao sistema regionalizado de serviços de saúde o Estado é responsável por:
1. articulação e consolidação do Plano Diretor de Regionalização, Programação Pactuada Integrada e Plano Diretor de Investimentos
2. implantação e gestão do sistema de regulação no âmbito estadual e pela gestão das centrais de regulação
3. gestão e acompanhamento do sistema de referências intermunicipais
4. coordenação da rede estadual de alta complexidade
5. coordenação das redes estaduais de hemocentros e de laboratórios de saúde pública
6. relações com o MS para viabilizar a assistência de alta complexidade não disponível no estado
No que diz respeito a ações gerais de coordenação e regulamentação do sistema estadual, o gestor desse nível de governo:
• Realiza ações de cooperação técnica e financeira aos municípios
• Estabelece normas, em caráter suplementar, para o controle e avaliação das ações e serviços de saúde.
• Realiza investimentos voltados para a redução das desigualdades/ iniquidades no território estadual
• É gerente e executor supletivo de ações e serviços de saúde, só atuando na prestação direta de serviços públicos de saúde em caráter temporário e/ou em circunstâncias específicas e justificadas. Além disso, o gestor estadual participa na formulação das políticas de saúde nacionais através da presença de representantes estaduais na CIT.
• Secretarias Municipais de Saúde:
No modelo do SUS é dado forte destaque ao papel da direção municipal do SUS de planejar, organizar, controlar, avaliar as ações e serviços de saúde, gerir e executar os 41 serviços públicos de saúde. Também em relação aos serviços privados, enfatiza-se o papel do gestor municipal na celebração de contratos e convênios (respeitado o art. 26º, que trata do estabelecimento de critérios, valores e parâmetros assistenciais pelo gestor nacional), controle, avaliação e fiscalização de prestadores privados. Portanto, as diversas competências de relação direta com prestadores públicos e privados são atribuídas aos gestores municipais do SUS. Em relação a redes assistenciais específicas, menciona-se o papel do gestor municipal de “gerir laboratórios públicos de saúde” e de “gerir hemocentros”.
O gestor do sistema municipal tem as atribuições de:
1. analisar as necessidades de serviços
2. realizar o planejamento e a programação operacional dos serviços de saúde em seu território (próprios, outros públicos e contratados)
3. executar ações de controle e avaliação dos serviços públicos e contratados
4. contratar os serviços privados, em base ao disposto pelo Governo federal, quando o setor público for insuficiente para satisfazer as necessidades de serviços
5. gerenciamento e execução dos serviços públicos de saúde, para o atendimento à própria população e para aquela referenciada ao sistema municipal na base de acordos específicos definidos no PDR e PPI.
6. sendo o nível mais próximo ao cidadão, o nível municipal é também responsável pelas ações de orientação aos usuários sobre o acesso e o uso dos serviços.
7. realizar investimentos voltados para a redução das desigualdades/ iniquidades no território municipal.
8. Participar do planejamento regional/estadual:
• contribuindo na elaboração do Plano Diretor de Regionalização, PPI e Plano de Investimentos;
• recebendo informações sobre os serviços realizados para a população do próprio município por outros serviços localizados fora do território municipal, conforme ao desenho regionalizado da rede.
9. Participar da formulação das políticas de saúde estaduais e nacionais através da presença de representantes municipais na CIB e CIT.