Epidemiologia e Saúde Pública:
NOÇÕES BÁSICAS EM VIGILÂNCIA EPIDEMIOLÓGICA
1 A EPIDEMIOLOGIA NA PRÁTICA DOS SERVIÇOS DE SAÚDE:
A EPIDEMIOLOGIA E A ASSISTÊNCIA INTEGRAL À SAÚDE:
O uso da epidemiologia nas práticas sanitárias não é novo, mesmo em nosso país. O Estado de São Paulo, por exemplo, já em 1894 criava um sistema de acompanhamento de estatísticas vitais e, a partir dos anos 20 deste século, organizava um sistema de informação referente a doenças de notificação compulsória razoavelmente bem estruturado.
Se, por um lado, o uso da epidemiologia na saúde pública já trilhou em nosso país uma longa trajetória, por outro, deve existir uma preocupação de aprimorar a sua aplicação, adequando-a a uma nova realidade, em que a organização dos serviços de saúde caminha para a descentralização. Para tanto, é indispensável a delimitação das áreas de aplicação da epidemiologia no Sistema Nacional de Saúde e, em particular, nos serviços locais de saúde.
O pressuposto para atingirmos tal objetivo é o desenvolvimento e a implementação de programas de formação e capacitação de epidemiologistas. Desde meados da década de 80, tem sido amplamente aceita a existência de quatro grandes áreas de aplicação da epidemiologia nos serviços de saúde:
• Análise da situação de saúde.
• Identificação de perfis e fatores de risco.
• Avaliação epidemiológica de serviços.
• Vigilância em saúde pública.
Análise da situação de saúde A análise epidemiológica de indicadores demográficos e de morbimortalidade com o objetivo de elaborar os chamados “diagnósticos de saúde” é uma prática antiga em nosso meio.
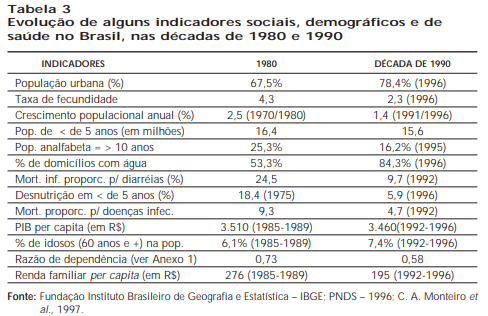
Por vários motivos, nas últimas décadas essa atividade foi sendo abandonada ou expressivamente reduzida no país, com evidentes prejuízos ao adequado desempenho dos serviços de saúde. Mais recentemente, a Organização Pan-Americana da Saúde (OPAS) tem buscado a retomada dessa prática, incentivando a utilização mais ampla da epidemiologia por meio do acompanhamento e análise sistemática da evolução de indicadores demográficos, sociais, econômicos e de saúde, para melhor compreensão dos determinantes das condições de saúde da população. Essa atividade tem recebido a denominação “análise da situação de saúde”. A simples observação da evolução de alguns indicadores apresentados na tabela 3 nos oferece uma ideia das profundas modificações ocorridas em nosso país nos últimos quinze anos e das repercussões que essas mudanças deveriam determinar nas prioridades a serem observadas pelas políticas implementadas pelo setor da saúde. Esse quadro de contínuas modificações salienta a relevância da capacitação dos serviços de saúde para a análise e interpretação desses indicadores à luz, por exemplo, de conceitos como o de “transição epidemiológica”.
Com fundamento nesse conceito, busca-se compreender as profundas mudanças que ocorreram nos padrões de morbimortalidade nas últimas décadas. Entre elas a queda da mortalidade infantil e a significativa diminuição da morbimortalidade pela doença diarreica, que repercutiram, por exemplo, no aumento da “esperança de vida”. A evolução desse cenário deve ser acompanhada com atenção por todos os profissionais que assessoram ou decidem a respeito de políticas de saúde. Citaríamos, como exemplo, o processo de envelhecimento da população e suas implicações nas características da demanda dos serviços de saúde, que geraram necessidades de desenvolvimento de novas especialidades e de modificações da infraestrutura e equipamentos dos serviços de saúde.
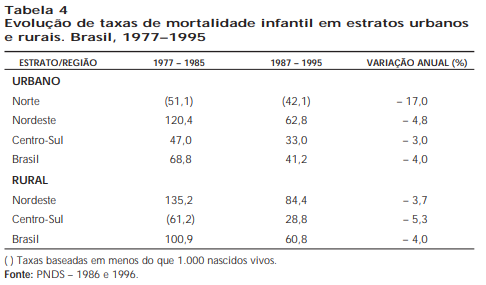
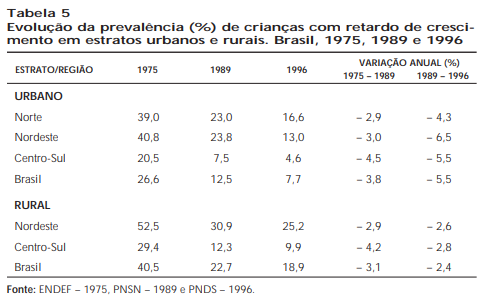
Em 1997, Monteiro e colaboradores elaboraram uma interessante análise a respeito da melhoria dos indicadores de saúde associados à pobreza no Brasil nos anos 90. Exemplificando com as tabelas 4 e 5, os autores concluem que indicadores intimamente relacionados à pobreza – como a mortalidade infantil e a desnutrição nos primeiros anos de vida – têm evoluído de forma continuamente favorável nas duas últimas décadas em todo o país. Entretanto, há que se notar que os indicadores de saúde observados nas áreas urbanas do Nordeste estão ainda distantes daqueles observados nas cidades do Centro-Sul. Além disso, pode-se observar que os progressos registrados na área rural do Nordeste nas duas décadas são menores do que os observados na área rural do Centro-Sul, acarretando um acirramento das desigualdades dessas regiões. Para que alcancemos melhores condições de saúde e bem-estar para a população brasileira, quaisquer que sejam as políticas de saúde implementadas daqui para a frente, elas deverão ser fundamentadas numa análise criteriosa da evolução desses indicadores, usando como instrumento para análise a epidemiologia. A introdução do acompanhamento de indicadores demográficos, sociais, econômicos e de saúde nas rotinas dos serviços locais e da análise periódica desses dados à luz do método epidemiológico, permitirá o aprimoramento da aplicação dos recursos disponíveis e um maior impacto dos programas desenvolvidos.
Neste ponto, vale salientar a necessidade de diferenciarmos a análise da situação de saúde da vigilância em saúde pública, pois esta última – como veremos em item específico, mais à frente – preocupa-se exclusivamente com o acompanhamento de específicos eventos adversos à saúde na comunidade, tendo em vista a agilização e aprimoramento das ações que visam seu controle. A análise da situação de saúde, por sua vez, constitui uma aplicação mais ampla da epidemiologia, pois analisa continuamente indicadores demográficos, sociais, econômicos e de saúde visando identificar os fatores determinantes do processo saúde-doença, preocupando-se, portanto, não só com a saúde da população, mas também com as condições de bem-estar da comunidade. Logo, a análise sistemática desses indicadores constitui um instrumento fundamental para o planejamento de políticas sociais do setor da saúde, campo não abrangido pela vigilância.
2 Identificação de perfis e fatores de risco:
A urbanização e a industrialização determinaram um aumento da importância de uma série de riscos ambientais (contaminação da água e do ambiente por pesticidas e metais pesados, poluição do ar, riscos ocupacionais, etc.) e de condicionantes sociais e culturais que podem contribuir positiva ou negativamente para as condições de saúde das populações. Por outro lado, o desenvolvimento de novas e sofisticadas tecnologias médicas tem elevado sobremaneira o custo dos serviços, tornando indispensável a utilização racional dos recursos. A epidemiologia pode ajudar a responder a esses novos desafios por meio da avaliação dos fatores condicionantes do processo saúde-doença, mediante a identificação de fatores de risco e de grupos da população mais vulneráveis (grupos de risco) a determinados agravos à saúde (aspectos conceituais e metodológicos a esse respeito serão abordados mais à frente, em capítulos específicos). Essa contribuição da epidemiologia torna possível o desenvolvimento de programas de saúde mais eficientes, permitindo maior impacto das ações implementadas e voltadas à assistência integral à saúde. A utilização da epidemiologia nos serviços de saúde com essa finalidade pressupõe:
• existência de núcleos de pesquisa em unidades de referência;
• existência de programas de formação de epidemiologistas com capacitação em técnicas quantitativas para a avaliação de riscos e de associações causais que possam assessorar os gestores a aprimorar o planejamento e execução de programas implementados pelos serviços de saúde.
Avaliação epidemiológica de serviços:
A avaliação de serviços de saúde pode ser feita de diversas formas, mas, de maneira geral, leva em conta o acesso da população aos serviços e a cobertura oferecida (por exemplo: proporção de crianças vacinadas; proporção de indivíduos atingidos por determinada doença que são tratados e acompanhados; proporção de gestantes inscritas e acompanhadas pelo programa, etc.), ou seja, a proporção da população coberta por diferentes programas. É evidente que a cobertura somente será elevada se o acesso for amplo. O acesso pode ser medido em termos de distância, tempo e custos. A avaliação da cobertura implica identificar tanto o denominador (população alvo residente na área de abrangência dos serviços) como o numerador (número de mulheres grávidas existentes e inscritas e acompanhadas, número de crianças vacinadas, etc.). As informações utilizadas para o cálculo do denominador são usualmente retiradas de dados da população do município ou região, ao passo que as informações para o cálculo do numerador são obtidas de publicações oficiais, do sistema rotineiro de informações, como, por exemplo, aqueles relativos a programas de saúde, vigilância ou, ainda, de levantamentos especiais. A avaliação de um plano desenvolvido por um sistema local de saúde pode ser efetuada verificando as atividades previstas que foram implementadas com êxito. Outra maneira de efetuá-la é verificando o impacto do plano na evolução de indicadores de saúde ou na frequência dos agravos à saúde contemplados pelo plano.
Apresentando de forma simplificada o processo de avaliação de serviços, podemos apontar os seguintes passos:
• selecionar indicadores mais apropriados, levando em conta os objetivos do plano;
• quantificar metas a serem atingidas com referência aos indicadores selecionados;
• coletar as informações epidemiológicas necessárias;
• comparar os resultados alcançados em relação às metas estabelecidas;
• revisar as estratégias, reformulando o plano, quando necessário.
A contribuição da epidemiologia para esse processo se dá principalmente na seleção, construção e análise dos indicadores e na análise do impacto, em termos de morbimortalidade, das doenças contempladas pelo plano. Em síntese, pode-se dizer que esse processo visa estabelecer a efetividade e a eficiência dos serviços de saúde, entendendo-se por eficiência a capacidade de um programa de alcançar os resultados pretendidos despendendo um mínimo de recursos e efetividade como a habilidade de um programa produzir os resultados esperados nas condições de campo. É importante lembrar que a efetividade é um atributo distinto de eficácia, que é medida pela capacidade de um programa produzir resultados em condições ideais.
3 Vigilância em saúde pública:
Até meados do século passado, a saúde pública dispunha de poucos instrumentos para o controle de doenças. Os mais utilizados eram o isolamento e a quarentena. Tais instrumentos surgem no final da Idade Média e consolidam-se nos séculos XVII e XVIII com o início do desenvolvimento do comércio e da proliferação de centros urbanos. Um terceiro método de controle era o cordão sanitário, caracterizado pelo isolamento de bairros, cidades ou áreas especificadas e não de indivíduos. Tinha por objetivo isolar as zonas afetadas para defender as áreas limpas. O isolamento, a quarentena e o cordão sanitário constituíam um conjunto de medidas de tipo restritivo que criava sérias dificuldades para o intercâmbio comercial entre países. Tais dificuldades se acentuaram na segunda metade do século XIX com o rápido crescimento das atividades comerciais, efetuadas principalmente através dos portos e com o risco cada vez maior e mais frequente de ocorrência de epidemias. Nessa mesma época, com o desenvolvimento da microbiologia e das ciências afins, criavam-se estímulos para investigações no campo das doenças infecciosas, que resultaram no aparecimento de novas e mais eficazes medidas de controle, entre elas a vacinação.
Surge, então, em saúde pública o conceito de vigilância, definido pela específica, mas limitada função de observar contatos de pacientes atingidos pelas denominadas “doenças pestilenciais”. Seu propósito era detectar a doença em seus primeiros sintomas e, somente a partir desse momento, instituir o isolamento. Em síntese, esse conceito envolvia a manutenção do alerta responsável e da observação para que fossem tomadas as medidas indicadas. Portanto, constituía uma conduta mais sofisticada do que a prática restritiva de quarentena. No Brasil, os termos utilizados em saúde pública com esse significado foram vigilância médica e, posteriormente, vigilância sanitária. Segundo Schmid (1956), vigilância sanitária constitui a “observação dos comunicantes durante o período máximo de incubação da doença, a partir da data do último contato com um caso clínico ou portador, ou da data em que o comunicante abandonou o local em que se encontrava a fonte primária da infecção”.
A partir da década de 50, observamos a modificação do conceito de vigilância, que deixa de ser aplicado no sentido da observação sistemática de contatos de doentes, para ter significado mais amplo, o de acompanhamento sistemático de eventos adversos à saúde na comunidade, com o propósito de aprimorar as medidas de controle. A metodologia aplicada pela vigilância, no novo conceito, inclui a coleta sistemática de dados relevantes, a análise contínua desses dados, assim como a sua regular disseminação a todos os que necessitam conhecê-los.
Esse novo conceito de vigilância foi pela primeira vez aplicado, em termos nacionais, nos Estados Unidos, em 1955, por ocasião de uma epidemia de poliomielite que acometeu tanto indivíduos que haviam recebido a vacina de vírus inativado (tipo Salk) como seus contatos. Esse episódio recebeu a denominação “Acidente de Cutter”. Se esse fato, de um lado, arrefeceu durante algum tempo o entusiasmo pela vacina, por outro, constituiu oportunidade ímpar para implementar, com sucesso, um sistema de vigilância que permitiu identificar como causa da epidemia a administração de dois lotes de vacina tipo Salk produzidos pela indústria Cutter Laboratory. Esses lotes, por problemas técnicos, continham poliovírus parcialmente inativados, fato que apontou a necessidade do aprimoramento da tecnologia de produção desse imunobiológico para garantir sua segurança quando da aplicação em seres humanos.
No entanto, o resultado mais relevante do sistema de vigilância da poliomielite foi a produção de novos conhecimentos a respeito dessa doença, que se têm mostrado, até nossos dias, como básicos para seu controle. Entre eles, podemos citar a participação de outros enterovírus para a determinação de quadros semelhantes à poliomielite, a presença do retrovírus SV-40 (potencialmente oncogênico) como contaminante da vacina e a ocorrência de casos de poliomielite relacionados à vacina oral, especialmente em adultos e geralmente causados pelo poliovírus tipo 3.